LEEP與冷刀錐切治療宮頸上皮內瘤變Ⅲ的效果以及對患者出血量、手術時間的影響
黃河,雷志靜,張麗
青陽縣人民醫院婦產科,安徽池州 242800
宮頸上皮內瘤變(cervical intraepithelial neoplasia, CIN)屬于宮頸癌癌前病變,近年來患病率不斷升高,多應用手術干預治療,如宮頸冷刀錐切術、宮頸環形電切術(loop electrosargiced excisional procedure, LEEP)治療[1-3]。宮頸冷刀錐切術可以將病灶組織有效切除,以此改善患者的臨床癥狀,但是,該術式的操作方式較為復雜,手術時間較長,容易導致諸多的不良反應,且術中出血量較多,不利于患者康復[4]。LEEP治療宮頸上皮內瘤變近年來取得顯著的成效,該術式使用電刀環切除病灶組織,能夠最大程度地降低對病變周圍組織的損傷,有利于患者術后康復[5-6]。為評價宮頸上皮內瘤變Ⅲ患者應用LEEP治療的效果,隨機選擇2018年10月—2021年10月青陽縣人民醫院就診的60例宮頸上皮內瘤變Ⅲ患者進行調研。現報道如下。
1 資料與方法
1.1 一般資料
隨機選取本院就診的60例宮頸上皮內瘤變Ⅲ患者納入研究,按照隨機數表法分為對照組與觀察組,分別給予冷刀錐切治療、LEEP治療,各30例。
對照組年齡23~48歲,平均(30.56±3.52)歲;病程5個月~3年,平均(1.98±0.33)年;已婚25例(占比83.33%)、未婚5例(占比16.67%);體質指數21~26 kg/m2,平均(23.56±0.34)kg/m2。
觀察組年齡24~46歲,平均(30.77±3.24)歲;病程5個月~3年,平均(1.85±0.37)年;已婚24例(占比80.00%)、未婚6例(占比20.00%);體質指數20~26 kg/m2,平均(23.44±0.40)kg/m2。
兩組一般資料對比,差異無統計學意義(P>0.05)。具有可比性。本研究經過醫學倫理委員會批準同意。
1.2 納入與排除標準
納入標準:①均經過陰道鏡檢和病理診斷為宮頸上皮內瘤變;②患者均自愿入組研究,簽署知情同意書;③患者的臨床資料完整,免疫功能正常。
排除標準:①近半年使用免疫抑制劑治療者;②合并精神類疾病者;③入組前一星期存在性生活史者;④合并其他惡性腫瘤者;⑤合并嚴重肝腎功能障礙者;⑥合并子宮內膜炎和子宮肌瘤者;⑦術前出現宮頸粘連者。
1.3 方法
兩組宮頸上皮內瘤變Ⅲ患者在經期結束后7 d內開展手術治療,術前7 d禁止性生活并完善相關檢查,術前常規消毒宮頸,告知患者排空膀胱,消毒術區,利用窺陰器開展各項操作。
對照組給予冷刀錐切治療,體位選擇截石位,采用連續硬膜外麻醉,常規消毒鋪巾后,使用窺陰器暴露宮頸,確定病變的范圍,根據病變的位置設計錐切大小,在病灶外像2~5 mm做環形切口,切除宮頸,在12點位置使用手術刀環形切除病變的組織,朝著頸管方向將病變組織切除,使用Sturmdorf縫合法將創面縫合,使用碘伏紗布(濃度0.05%)填充宮頸,采用壓迫止血法對創面止血,術后1 d將紗布取出。
觀察組給予LEEP治療,采用局部麻醉,常規消毒鋪巾后,使用窺陰器暴露宮頸并確定病變的范圍,在病灶外緣的3~5 mm位置進出電極,在患者宮頸下唇的位置進刀,采用順時針方向切除,根據病變的實際情況確定切除的深度與范圍,術后采用電凝止血。兩組術后均接受常規抗感染治療,術后30 d禁止性生活。
1.4 觀察指標
①統計兩組患者的術中出血量、手術時間、切口愈合時間和住院時間。
②統計兩組患者的病灶切除情況,包含病灶切除深度、切除高度以及切除面積。
③統計兩組患者的并發癥發生率,并發癥包含宮腔出血、宮頸感染、宮頸管粘連以及宮頸機能不全。
1.5 統計方法
采用SPSS 26.0統計學軟件處理數據,符合正態分布的計量資料以(±s)表示,組間差異比較進行t檢驗;計數資料以[n(%)]表示,組間差異比較進行χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者的手術情況比較
觀察組術中出血量低于對照組,觀察組手術時間、切口愈合時間、住院時間短于對照組,差異有統計學意義(P<0.05),見表1。
表1 兩組患者的手術情況對比(±s)Table 1 Comparison of surgery between the two groups of patients(±s)

表1 兩組患者的手術情況對比(±s)Table 1 Comparison of surgery between the two groups of patients(±s)
?
2.2 兩組患者的病灶切除情況比較
觀察組的病灶切除深度、切除高度、切除面積均小于對照組,差異有統計學意義(P<0.05),見表2。
表2 兩組患者的病灶切除情況對比(±s)Table 2 Comparison of lesion resection in the two groups of patients(±s)

表2 兩組患者的病灶切除情況對比(±s)Table 2 Comparison of lesion resection in the two groups of patients(±s)
?
2.3 兩組患者的并發癥發生率比較
觀察組并發癥發生率(宮腔出血、宮頸感染、宮頸管粘連、宮頸機能不全)小于對照組,差異有統計學意義(P<0.05),見表3。
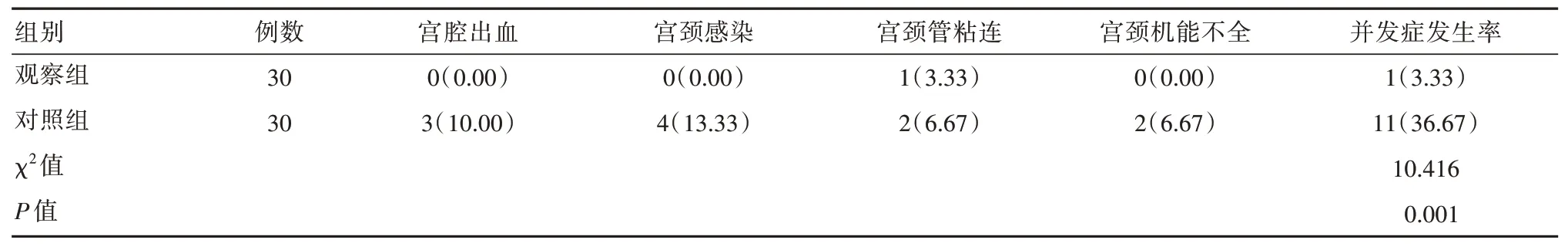
表3 兩組患者的并發癥發生率對比[n(%)]Table 3 Comparison of complication rates in the two groups of patients[n(%)]
3 討論
宮頸上皮內瘤變包括宮頸不典型增生和宮頸原位癌,疾病能夠反映宮頸不典型增生朝著宮頸癌發展的連續病理過程。據調查顯示,導致宮頸上皮內瘤變的主要因素為吸煙、多個性伴侶、人類乳頭狀瘤病毒感染等[7-9]。宮頸上皮內瘤變常見的臨床癥狀為白帶增多、白帶帶血和性生活出血等。隨著疾病的進展,宮頸上皮內瘤變容易演變為宮頸癌[10-12]。
冷刀錐切術是治療宮頸病變的常用方式,在治療病變面積較大的CIN II和CIN III和原位癌患者、病變范圍較大的患者時,該術式往往無法被取代。冷刀錐切術的主要有點是手術標本較完整,不會破壞邊緣,有利于確定病理范圍[13-15]。冷刀錐切治療的適應證較廣,可以將病灶完全清除干凈,但是,該術式患者術中的出血量較多,且創面深,切口大,手術時間較長。LEEP治療法為新型治療技術,利用金屬絲以及電機端產生高頻電波,將宮頸組織升溫后在內部呈現切口,以此清除宮頸的病變組織。與冷刀錐切治療相比較,采用LEEP治療法治療可以更好地掌握患者的切除范圍,且術中使用電凝止血的方式,不需要縫合,可以降低術中的出血量,減小手術切口。郭彩云[16]在《宮腔鏡輔助宮頸冷刀錐切術與宮頸冷刀錐切術治療宮頸上皮內瘤變Ⅱ、Ⅲ級患者的效果比較》中,觀察組的手術時間(18.62±5.17)min與住院時間(3.12±1.33)d均短于對照組(25.15±8.24)min、(4.27±1.45)d,觀察組的術中出血量(15.52±4.28)mL低于對照組(24.64±6.17)mL(P<0.05)。其研究結果與本研究結果一致,在本研究中 觀 察 組 手 術 時 間(17.65±2.52)min、住 院 時 間(5.28±1.52)d短于對照組(30.25±4.29)min、(7.69±2.02)d,觀察組術中出血量(7.85±2.32)mL低于對照組(23.23±4.15)mL(P<0.05)。說明LEEP與冷刀錐切治療宮頸上皮內瘤變Ⅲ相比,LEEP治療的手術時間與住院時間更短,術中出血量更低,LEEP治療可以減低患者的并發癥,有利于優化手術步驟,以此改善患者的治療效果。但是,LEEP同樣存在弊端,其可導致病灶切除不徹底,切除的深度不夠,容易導致病變局限[17-18]。
綜上所述,LEEP治療宮頸上皮內瘤變Ⅲ的效果優于冷刀錐切治療,不僅可以降低患者的術中出血量,還可以減少對患者的創傷,具有使用與推廣價值。

