后路經皮內鏡下頸椎間盤髓核摘除術治療軟性椎間盤突出神經根型頸椎病臨床療效分析
王 梓 王立奎 方衛萍
安徽醫科大學第一附屬醫院 1 麻醉科 2 疼痛科 ,安徽省合肥市 230022
神經根型頸椎病(Cervical spondylotic radiculopathy,CSR)是頸椎病中最常見的類型, 發病率占頸椎病的60%~70%[1]。CSR主要表現為上肢、頸肩背部疼痛,麻木肌力減退等。部分患者經保守治療后癥狀可有所改善,對于保守治療無效患者則需手術治療,近年來經皮脊柱內鏡技術已逐漸應用于CSR的微創治療[2]。本文共納入因軟性椎間盤突出診斷為CSR接受后路經皮內鏡下頸椎間盤髓核摘除術(Posterior percutaneous endoscopic cervical discectomy,PPECD)治療的患者24例,術后對其進行1年臨床隨訪和評估,現報道如下。
1 資料與方法
1.1 一般資料 經我院倫理委員會批準,且患者簽署知情同意書,選擇2019年10月—2020年10月我院疼痛科收治的24例因軟性椎間盤突出診斷為CSR并接受PPECD治療的患者。所有患者均有單側上肢或頸肩部疼痛,伴或不伴肌力下降。納入標準:(1)病史至少6個月且保守治療無效;(2)術前CT、MRI顯示突出物偏向患側壓迫神經根且與癥狀相符;(3)單節段軟性椎間盤突出。排除標準:(1)多節段病變;(2)存在椎體滑脫或椎管骨性狹窄患者;(3)其他類型頸椎病。
1.2 方法 所有手術均由同一組手術經驗豐富的醫師進行,患者均為俯臥位,頸部輕微彎曲。根據突出部位標記皮膚,C臂透視下確定穿刺點,通常在患側小關節內側緣和下位椎板上緣,穿刺點皮下注射2ml 1%利多卡因局部麻醉后插入穿刺針,直到針尖到達下椎板的骨面,同時沿穿刺路徑注射1%利多卡因10ml用于局部浸潤麻醉。放置1根細導絲,然后拔出穿刺針,沿著導絲邊緣做一個10mm左右切口,再沿導絲置入逐級擴張器,擴張皮膚肌肉軟組織后再退出擴張器,放入工作套管和內窺鏡。鏡下使用抓鉗和雙極電凝顯露相鄰的2個椎板和患側小關節,形成V形。再使用磨鉆及咬骨鉗等工具磨除骨質,對于大多數患者,僅磨除下椎板的外側部分,而少數患者要根據情況磨除小關節內側部分(不超過50%)或上椎板外側部分[3]。后方突出髓核通常位于神經根腋下,用抓鉗夾取,神經根和硬膜囊充分減壓后,電凝止血退出通道縫合切口。
1.3 術后處理 患者于術后2h常規使用抗生素,術后臥床24h,24h后戴頸托下床活動并關注雙上肢的運動和感覺情況。一般于術后3d出院,戴頸托4周。
1.4 療效評估 在術前及術后1d、1周、1個月、3個月、6個月、12個月時間點對患者進行隨訪,采用視覺模擬評分法(VAS)[4]評估疼痛改善情況,頸椎功能障礙指數(NDI)[5]評估生活質量,改良MacNab評分[6]評估療效。優:患者癥狀、體征完全消失, 恢復正常的工作生活;良:患者癥狀和體征較術前有明顯改善, 但仍有輕微癥狀, 活動輕度受限,對工作生活無影響;可:患者癥狀減輕,活動受限, 影響工作生活;差:治療前后患者癥狀及體征無差別甚至加重 ,無法正常工作生活。
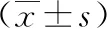
2 結果
24例患者中男11例、女13例,平均年齡(54.95±5.98)歲,病程(11.29±3.98)個月,C4/5節段 6例、C5/6節段10例、C6/7節段8例,平均手術時間(92.5±6.5)min,平均住院時間(6.91±0.82)d。所有手術均已成功完成,手術中未發生神經血管損傷等并發癥。術前及術后1d、1周、1個月、3個月、6個月、12個月隨訪時VAS評分分別為(7.33±0.56)分、(2.58±0.58)分、(2.23±0.47)分、(2.04±0.33)分、(1.75±0.42)分、(1.25±0.53)分和(0.63±0.49)分;NDI評分分別為(33.38±1.28)分、(28.58±1.53)分、(22.67±1.34)分、(14.75±1.29)分、(11.71±1.3)分、(8.17±1.2)分和(3.96±0.69)分;術后VAS評分和NDI較術前顯著下降(P<0.05),見圖1。末次隨訪改良MacNab評分,24例患者中優70.83%(17/24)、良16.67%(4/24)、可12.50%(3/24)、0.00%(0/24),優良率達 87.50%。
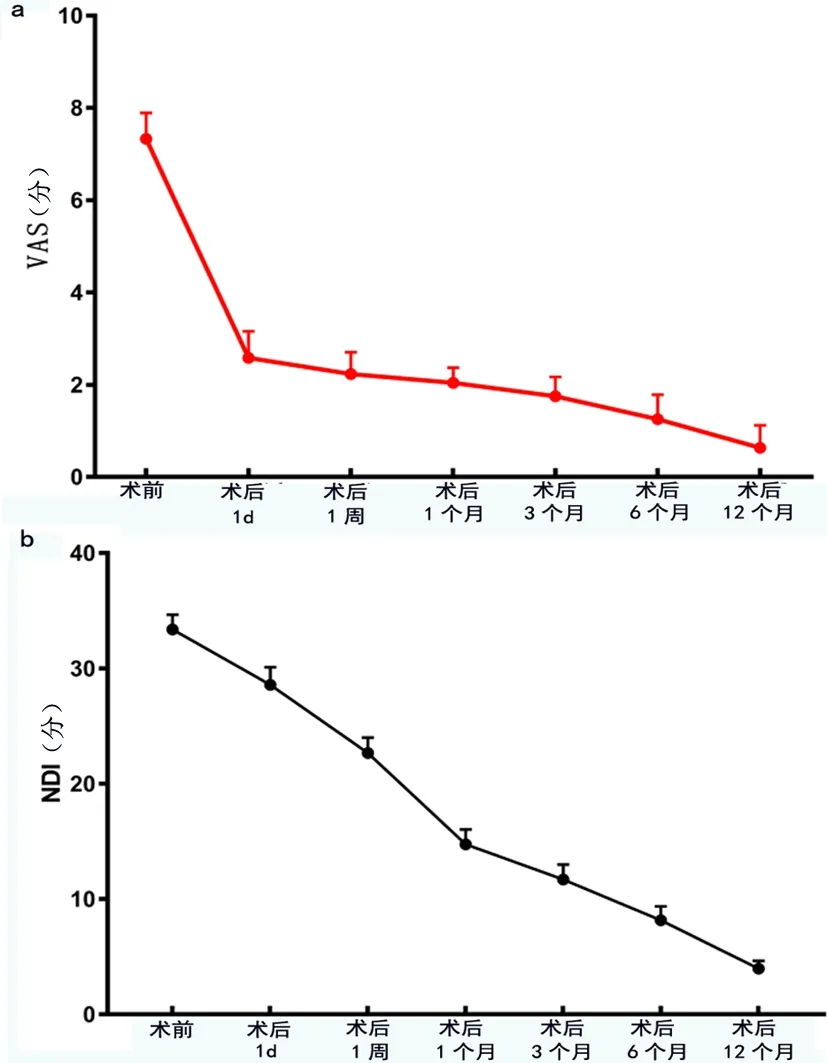
圖1 CSR患者各隨訪時間點VAS和NDI比較
3 討論
治療CSR主要有保守治療和手術治療,對于保守治療效果不佳患者則考慮手術治療,既往手術治療有頸椎前路椎間盤切除融合術(Anterior cervical discectomy and fusion, ACDF)、人工椎間盤置換術和頸椎次全切等[7]。但經長期隨訪,這些行傳統開放手術的患者會發生術后活動度降低和鄰近節段退變等并發癥[8-9]。隨著脊柱內鏡技術的發展,后路經皮內鏡已應用于臨床。本文中只切除了大多數患者下椎板外側部分,除神經根上外側一小部分突出外,幾乎可以從神經根腋下方將突出的髓核全部取出,在不降低手術效率的同時減少創傷。PPECD術后公布的復發率為3.4%~6.7%[10-11],與ACDF不同,PPECD永遠不能完全排除復發的可能性。在本文中,沒有患者出現手術節段的復發,這可能是因為隨訪期相對較短。隨著時間的推移,其中一些患者可能會復發,但仍然可以進行翻修手術。
PPECD具有以下優點:(1)局麻下進行,患者可與術者溝通,有利于避免神經根損傷;(2)手術創傷小,患者恢復快,住院時間短;(3)不會出現傳統開放手術的并發癥。然而PPECD也有缺點,它對術者操作技術要求高,學習曲線較長。本文中共納入CSR患者24例,所有患者完成術后1年隨訪,術后各時間點VAS評分以及NDI指數均顯著低于術前,在末次隨訪采用改良Macnab評估顯示優良率達 87.5%。此外本研究也具有一定局限性:樣本量較小,隨訪時間相對較短且缺乏對照組。
綜上所述,PPECD對于軟性椎間盤突出引起的CSR是一種可行且有效的手術方式。

