開放式無張力疝修補術與腹腔鏡疝修補術治療腹股溝疝患者的效果比較
魏建文
(甘肅省定西市隴西縣第二人民醫院 甘肅定西 748000)
腹股溝疝是普外科中常見、多發的疝病。隨著近年來老齡化的持續加重及人們生活方式的轉變,腹股溝疝的臨床患病率隨之增長。其發病機制是腹腔臟器在腹股溝區的腹壁出現缺損情況所致,根據不同類型可分為斜疝和直疝[1]。腹股溝疝嵌頓患者極易出現腸管壞死、穿孔等嚴重并發癥,病重者甚至會出現急性腹膜炎和中毒性休克癥狀,嚴重危及患者的生命安全[2]。臨床以無張力疝修補術為常用治療術式。既往多通過開放式無張力疝修補術對腹股溝疝患者進行治療,該術式有創傷大、術后恢復較慢及復發率較高等特點[3-4]。隨著腹腔鏡技術的發展,腹腔鏡疝修補術在腹股溝疝治療中取得了廣泛應用,其操作便捷,療效確切,且術后復發率較低[5]。本文將結合我院診治的96 例腹股溝疝患者,進行開放式無張力疝修補術、腹腔鏡疝修補術治療效果的觀察,現將研究內容作出如下整理。
1 資料與方法
1.1 一般資料
從我院臨床普外科診治的腹股溝疝患者中抽取96 例,納入時間2019 年1 月至2020 年12 月,依據數字表抽取法隨機劃分為兩組,48 例對照組相關統計數據如下:男女之比顯示27:21;年齡45~78 歲,平均(57.12±3.35)歲;病程6~36 個月,平均(27.12±4.34)個月;溝疝類型:單側、雙側疝分別為19 例、29例;斜疝、直疝、復合疝分別為17 例、18 例、13 例。48例研究組相關統計數據如下:男女之比顯示:29:19;年齡43~76 歲,平均(57.08±3.42)歲;病程8~37 個月,平均(27.26±4.42)個月;溝疝類型:單側、雙側疝分別為18 例、30 例;斜疝、直疝、復合疝分別為16例、17 例、15 例。入組病患均簽署知情權同意書,且經統計驗證,兩組基本資料均未見明顯差異,符合可比性原則(P>0.05)。
1.2 納入及排除標準
1.2.1 納入標準:(1)經超聲檢查確診為腹股溝疝;(2)既往未接受腹部手術治療;(3)無其他精神意識障礙疾病者。
1.2.2 排除標準:(1)存在嵌頓疝或者隱匿疝者;(2)伴有精神疾病或其他基礎性疾病者;(3)合并有造血系統相關疾病者;(4)對相關手術存在禁忌癥者。
1.3 方法
研究組均施行腹腔鏡腹股溝疝修補術,采取全麻方式,輔助患者取頭低腳高仰臥位體位,在臍孔展開穿刺操作,快速建立CO2氣腹后,將腹腔鏡正確置入,操作孔(大小約為0.5~1.0cm)制作于腹直肌外側平臍水平與臍部距離4~6cm 兩側,正確置入套管。將腹膜順利切開后,分離腹膜前間隙內,直到恥骨聯合處,外至腰大肌和骼前上棘,上至聯合肌腱上、內下方至恥骨梳韌帶下各為3cm,外下方至精索使其附壁化6~8cm,合理裁剪膨化聚四氟乙烯補片(面積約為10cm×15cm),根據患者個體化情況裁剪適當大小,并將補片于腹股溝三角及其以外組織(大小約為3~4cm)進行覆蓋,并于恥骨或精索周圍妥善放置。為保證精索和神經不受壓,將補片與腹直肌、恥骨梳韌帶和聯合肌腱固定,采取無張力縫合的方式對淺表組織進行縫合,并使腹外斜腱膜閉合,對皮下組織進行間斷縫合。縫合期間應盡量避開血管、疼痛及危險三角。對照組均施行開放式無張力疝修補術,采取全麻方式。從恥骨結節開始,取斜切口(長度5cm)于腹股溝區。將外斜腱膜準確切開并延伸至蘭格線,促使內環和恥骨結節完全顯露,外斜腱膜與精囊相連將精索及其提上肌纖維提離腹股溝管后壁和恥骨。及時將腹股溝管打開,確認分離并順利復位疝囊,放置補片(補片類型、分離放置補片與上述研究組一致)。
1.4 觀察指標
1.4.1 圍手術期相關指標:觀察并記錄兩組術中所測出血量、術后下床時間及排氣時間、住院總時長各項指標情況。
1.4.2VAS 評分情況:采用視覺模擬自評量表(VAS)對兩組手術前后疼痛情況加以評估,總分10分,分值越低越好。
1.4.3 炎性因子:采用酶聯免疫吸附法對兩組患者手術前后C 反應蛋白、白細胞介素-6 水平進行觀測對比。
1.4.4 并發癥率及復發率:觀察并對比兩組術后并發癥(切口感染、陰囊血腫、腸梗阻及尿潴留)發生率及術后3 個月的復發率。
1.5 統計學分析
2 結果
2.1 圍手術期相關指標對比
研究組的術中所測出血量、術后下床時間及排氣時間、住院總時長所測數值同比對照組顯然更低(P<0.05)。見表1。
表1 圍手術期相關指標對比()
組別n術中所測出血量(ml)術后下床時間(d)術后排氣時間(d)住院總時長(d)研究組4816.65±2.082.5 8±0.380.85±0.272.35±0.65對照組4824.72±3.169.81±1.271.68±0.365.72±0.94 t-14.77837.78612.77820.429 P-0.0000.0000.00000.000
2.2 炎性因子水平對比
兩組術后的C 反應蛋白、白細胞介素-6水平所測數值均呈顯著提升趨勢,研究組呈更低顯示(P<0.05)。見表2。
表2 炎性因子水平對比()
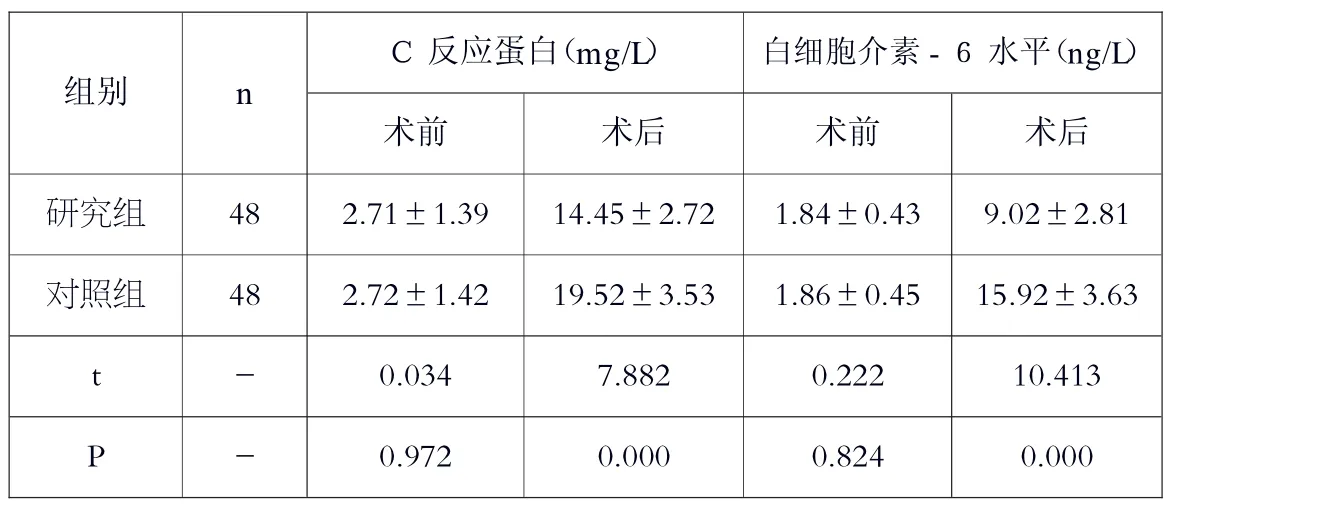
表2 炎性因子水平對比()
C 反應蛋白(mg/L)白細胞介素-6 水平(ng/L)術前術后術前術后研究組482.71±1.3914.45±2.721.84±0.439.02±2.81對照組482.72±1.4219.52±3.531.86±0.4515.92±3.63 t-0.0347.8820.22210.413 P-0.9720.0000.8240.000組別n
2.3 術后并發癥率及復發率對比
研究組術后并發癥率及復發率經觀測同比對照組均顯然更低(P<0.05)。見表3。
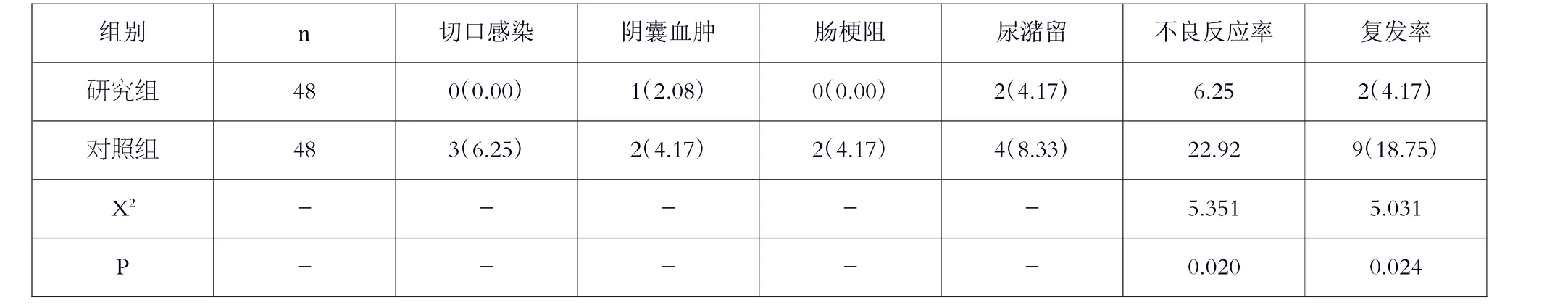
表3 術后并發癥率及復發率對比[n(%)]
3 討論
開放無張力疝修補術主要通過人工高分子材料無張力覆蓋缺損的方式對腹股溝管后壁進行修補,與人體的生理解剖結構更加相符[6]。因此,該術式可避免對腹股溝中的正常結構造成損傷。但由于切口較大,患者接受開放式無張力疝修補術治療后會出現切口劇烈疼痛情況,術后往往會出現愈合不良及血腫、尿潴留等系列并發癥[7-8]。腹腔鏡疝修補術具有微創性,手術切口小,術中出血量少,術后疼痛輕,術后下床及排氣早,對患者胃腸功能的盡快恢復具有積極意義。可控制和降低術后并發癥,加快其預后康復進程;此外,手術可在腹膜外展開,通過補片覆蓋斜疝內口、股環口和直疝三角,療效理想[9-10]。
本研究結果顯示,C 反應蛋白、白細胞介素-6作為機體炎性因子指標,手術治療會導致患者炎性因子水平升高,其水平越高則表明對患者術后恢復造成的影響越大。研究組術后的C 反應蛋白、白細胞介素-6 水平較對照組均呈更低顯示。表明腹腔鏡疝修補術用于腹股溝疝臨床治療中,對于手術刺激所致的炎性反應可具有良好的緩解作用,對其術后恢復具有積極意義。此外,研究組術后并發癥率及復發率經觀測同比對照組均顯然更低。充分證明了腹腔鏡疝修補術可有效控制和降低腹股溝疝患者的術后并發癥率及復發率,臨床預后更加顯著。此與文獻[11]的結論具有一致性。
綜上,臨床對腹股溝疝患者進行腹腔鏡疝修補術治療,可改進臨床療效,減輕其術后疼痛程度,不僅可減輕手術刺激所致的炎性反應,而且可降低并發癥率及復發率,從而改善臨床預后。

