肝包蟲病患者手術部位感染危險因素的logistic回歸分析
趙永玲,王梅英,王 凱,王順彩,劉玉芹,王曉靜,趙雯琪,趙慧眾
(青海省人民醫院1.醫院感染管理科; 2.包蟲診療中心,青海 西寧 810007)
肝包蟲病是由棘球屬蟲種的幼蟲寄生于人體內引起的慢性寄生蟲病,青海省是肝包蟲病的高發省份,當地肝包蟲病的平均患病率為0.63%[1]。手術是治療肝包蟲病的最有效手段[2-3],肝包蟲病術式復雜、創傷大、手術風險高,在很多因素的作用下部分患者術后出現手術部位感染,以表淺切口感染、膈下感染和腹腔感染較為常見[4-6]。手術部位感染是多種危險因素聯合作用的結果,如患者自身情況、治療情況等,手術部位感染可增加患者預后不良風險和經濟負擔,因此,掌握肝包蟲病手術部位感染的危險因素,可針對性采取預防措施,以降低手術部位感染發病率。目前,國內外對肝包蟲內囊摘除+外囊次全切除術后手術部位感染的危險因素報道較少,對肝臟部分切除術后手術部位感染的危險因素有較多報道[7-10]。本研究回顧性收集2017年1月—2020年12月接受肝包蟲病手術患者的臨床資料,根據是否發生手術部位感染分為感染組和對照組,分析手術部位感染發生情況及病原菌分布,并對發生手術部位感染的可能誘因進行單因素和多因素logistic回歸分析,明確肝包蟲病手術部位感染的危險因素,指導臨床在治療過程中重點關注其危險因素,提高肝包蟲病患者手術治療效果,縮短住院時間,減輕患者經濟負擔。
1 對象與方法
1.1 研究對象 選取2017年1月—2020年12月在青海省人民醫院接受肝包蟲病手術治療的患者作為調查對象。根據是否發生手術部位感染分為感染組和對照組。
1.1.1 納入標準 (1)術前經彩超、CT、核磁共振、包蟲酶免試驗、臨床表現及術后病理結果均確診為肝包蟲病;(2)均接受肝包蟲病手術治療;(3)臨床及實驗室資料完整可獲取。
1.1.2 排除標準 符合下列任何一項均排除。(1)手術切口愈合欠佳有輕微炎癥反應,伴有脂肪液化或輕微膿性分泌物等液體滲出;(2)膽管內瘺合并感染;(3)包蟲囊腔感染;(4)局限性腹膜炎;(5)伴有嚴重心血管疾病者;嚴重肝、腎功能不全,且凝血功能異常者;伴有免疫功能障礙者;(6)存在容易引發感染的疾病,如呼吸系統疾病、肝膿腫等;(7)術后48 h內死亡患者。
1.2 研究方法
1.2.1 診斷標準 依據衛生部2001年頒發的《醫院感染診斷標準(試行)》《外科手術部位感染預防與控制技術指南(2010 年)》進行手術部位感染病例的診斷。
1.2.2 資料收集 采用回顧性方法收集資料,主要包括患者一般資料,糖尿病史,包蟲類型(泡型/囊型),手術前血清蛋白水平,肝包蟲病手術情況(手術方式、術后膽漏、手術范圍、手術時間、術中出血量、術后殘腔或膈下積液、引流管放置時間)等。
1.3 統計學方法 應用SPSS 22.0統計軟件進行數據分析,計數資料以例數和百分率表示,采用χ2檢驗進行單因素分析;單因素分析具有統計學意義的自變量,進行logistic多元回歸分析。P≤0.05為差異具有統計學意義。
2 結果
2.1 調查對象納入與排除情況 本研究共調查肝包蟲病手術患者729例,納入研究681例,排除膽管內瘺合并感染20例,包蟲囊腔感染8例,局限性腹膜炎5例,術后切口輕微炎癥反應伴脂肪液化7例,術前合并其他感染8例,合計排除48例,見表1。
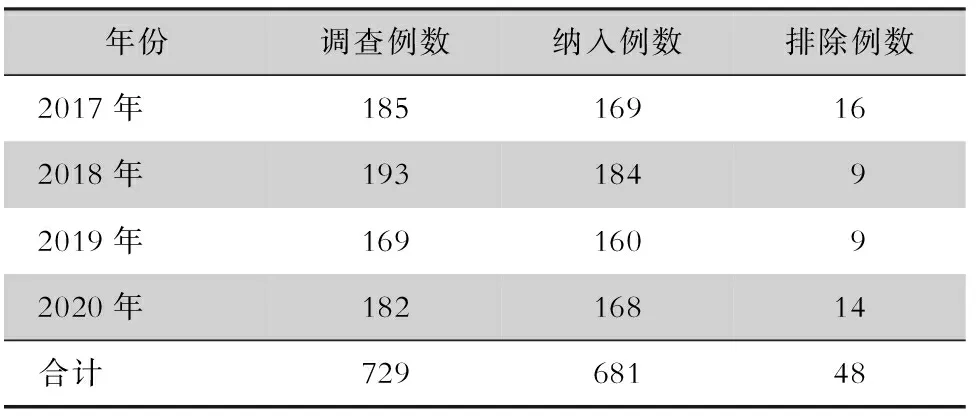
表1 調查對象納入與排除情況
2.2 納入患者基本情況 681例肝包蟲病手術患者中,年齡20~50歲患者占70.93%,身體質量指數(BMI)≥18.5且<24.0 kg/m2占67.11%,藏族占81.20%,文盲占74.30%,牧民占82.97%。見表2。
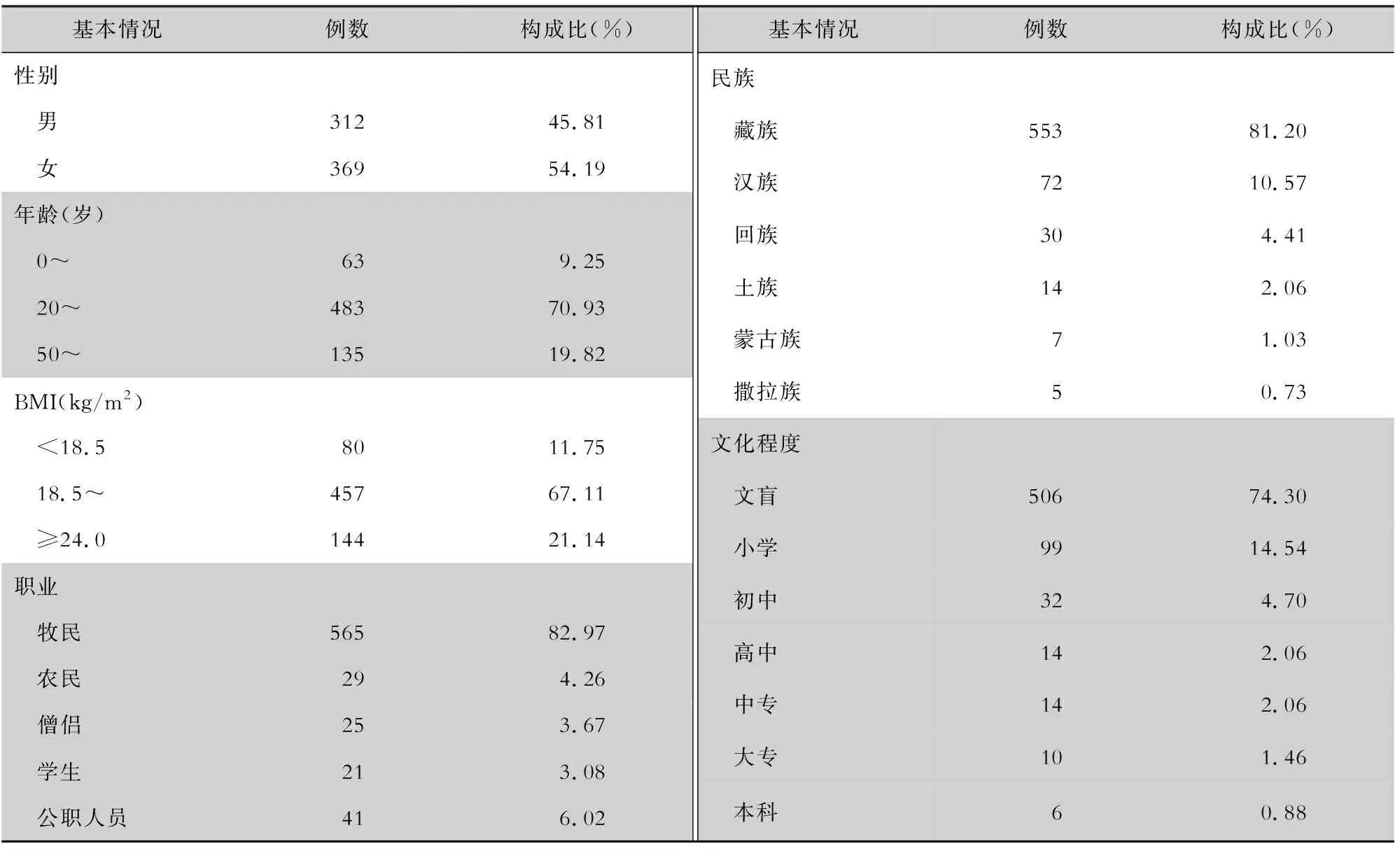
表2 681例肝包蟲病手術患者的基本情況
2.3 手術部位感染發病率 681例肝包蟲病手術患者中,59例發生手術部位感染為感染組,另622例患者為對照組。手術部位感染發病率為8.66% ,其中腹腔感染發生率最高(4.11%),見表3。

表3 681例肝包蟲病患者手術部位感染情況
2.4 感染組病原菌分布情況 59例手術部位感染患者中,共分離病原菌63株,其中革蘭陰性菌40株(63.49%),革蘭陽性菌22株(34.92%),真菌1株(1.59%),有2例患者感染部位分別分離出2種病原菌,主要以銅綠假單胞菌、鮑曼不動桿菌和糞腸球菌為主,分別占17.46%、9.53%、7.94%。見表4。
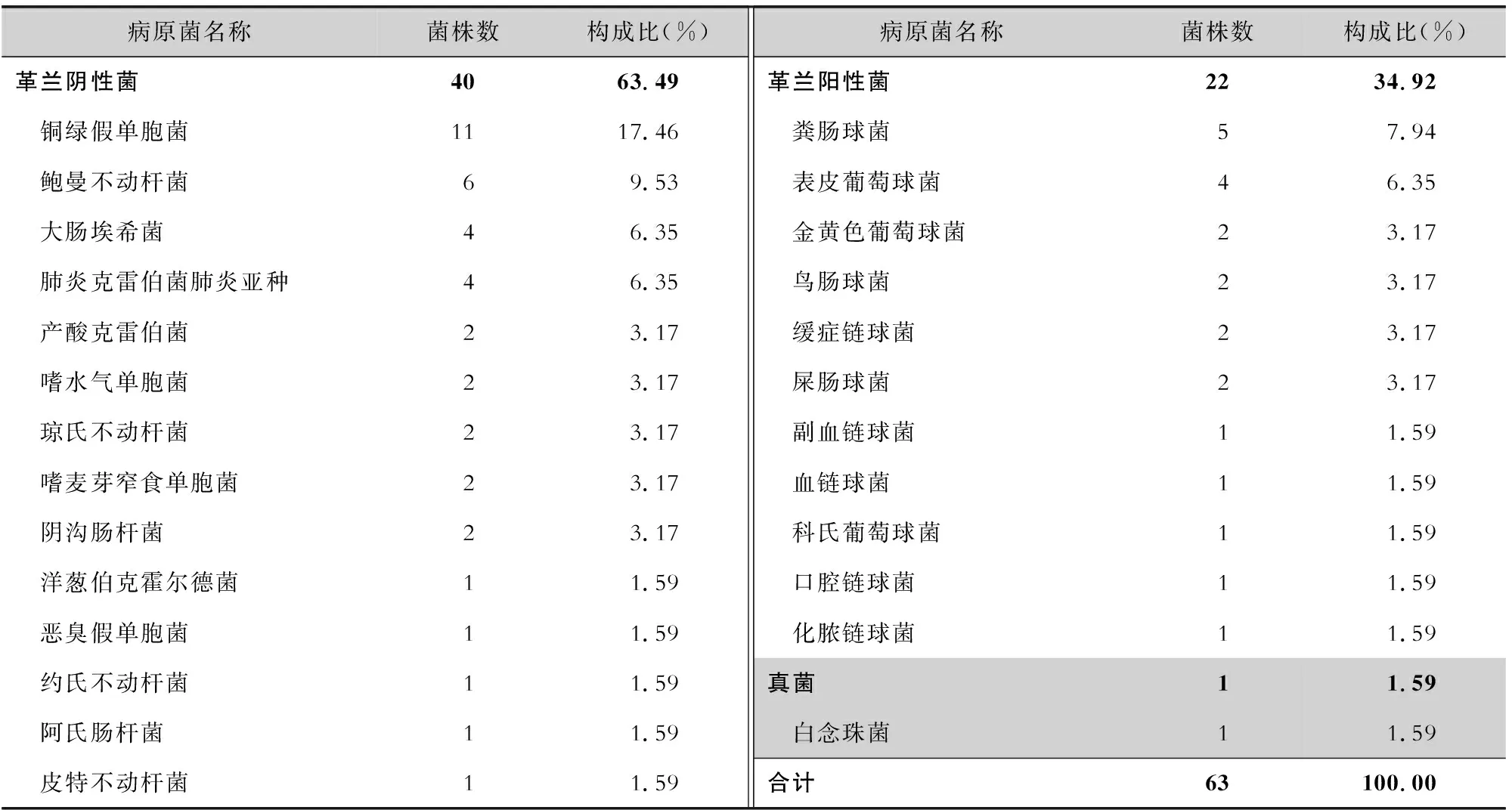
表4 肝包蟲病患者手術部位感染病原菌分布
2.5 手術部位感染危險因素的單因素分析 單因素分析結果表明,年齡≥50歲、合并糖尿病、泡型包蟲、術前清蛋白<30 g/L、有肝包蟲病手術史、術后膽漏、術中出血量≥400 mL、手術時間≥250 min、引流管留置時間≥15 d的肝包蟲病手術患者手術部位感染率越高,差異均有統計學意義(均P<0.05)。見表5。
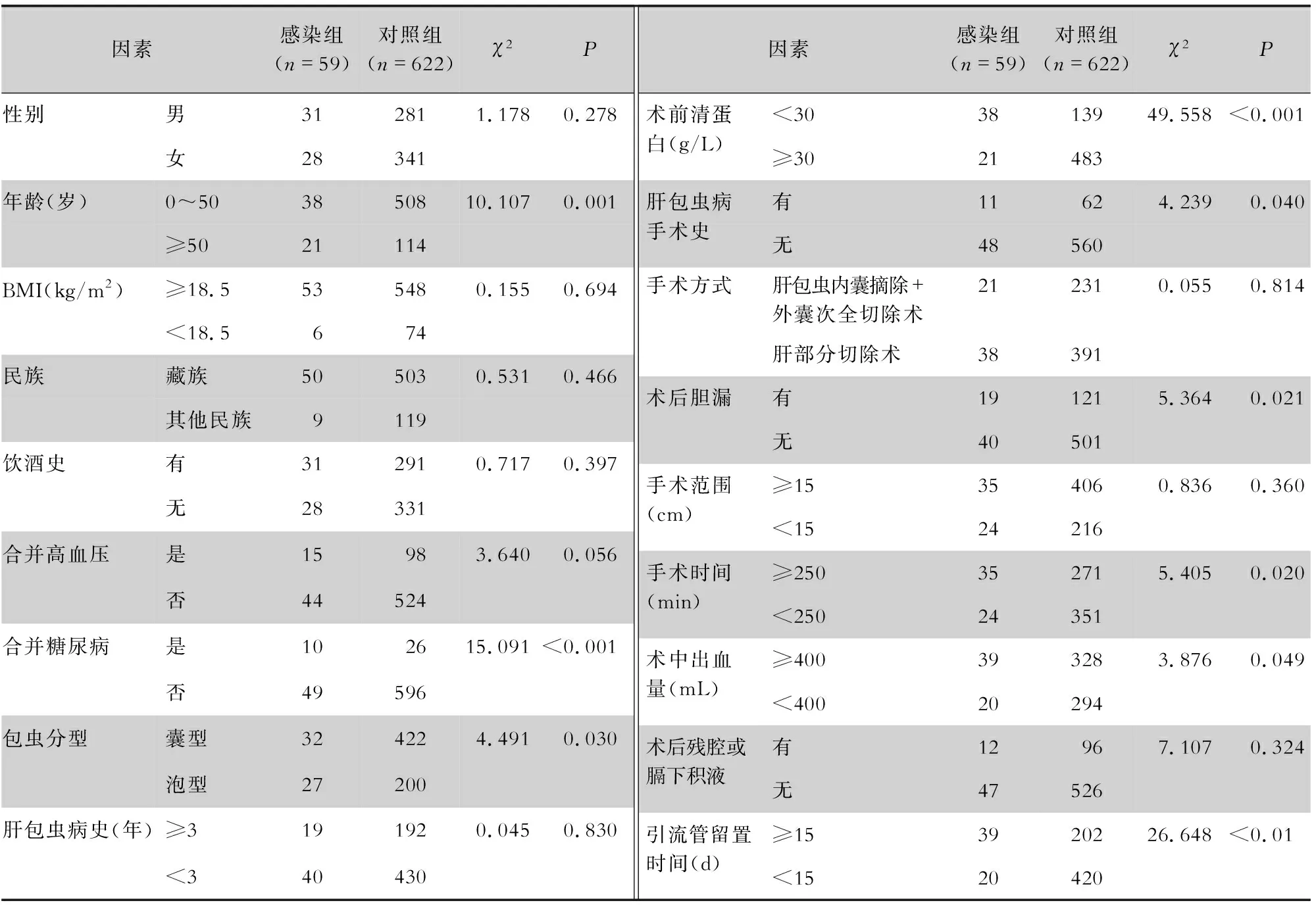
表5 肝包蟲病患者手術部位感染危險因素的單因素分析(例)
2.6 肝包蟲病手術部位感染危險因素的logistic回歸分析 多因素logistic回歸分析顯示,合并糖尿病、術后膽漏、有肝包蟲病手術史、手術時間≥250 min、引流管留置時間≥15 d是肝包蟲病患者手術部位感染的獨立危險因素(均P<0.05)。見表6。
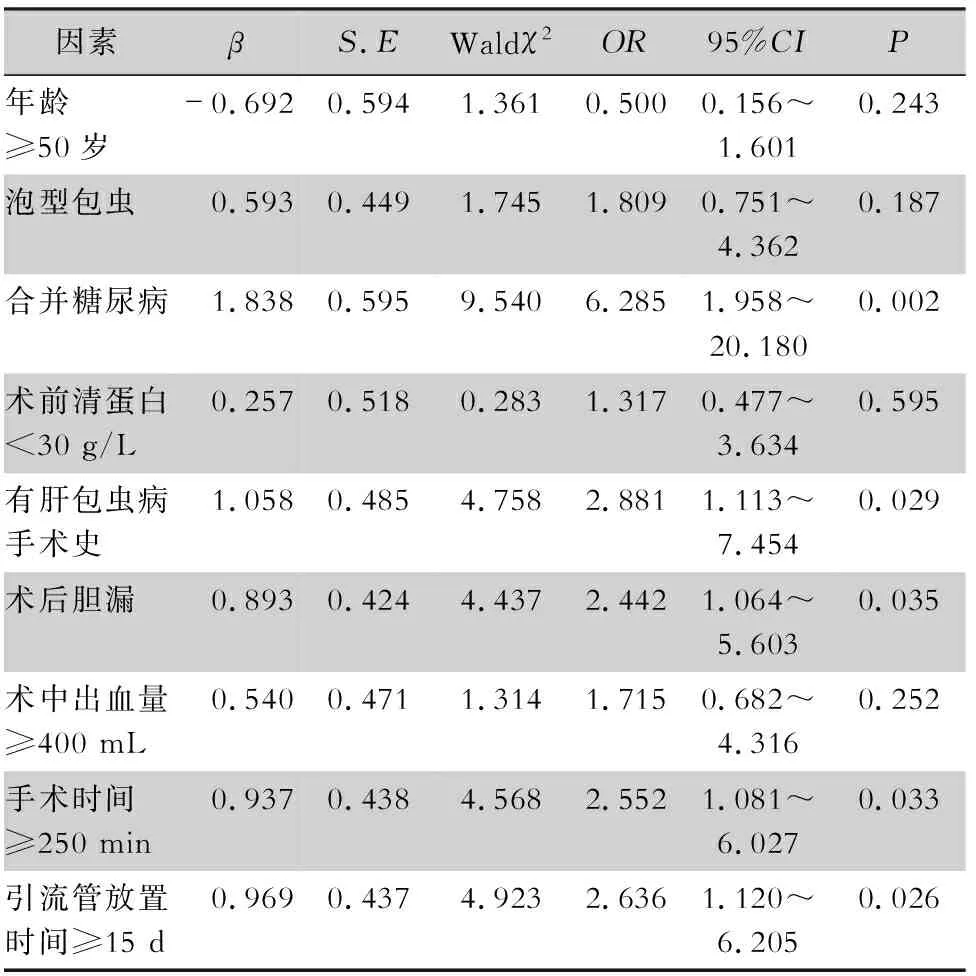
表6 肝包蟲病患者手術部位感染危險因素的logistic多元回歸分析
3 討論
本研究結果顯示,681例肝包蟲病手術患者中,患病人群以藏族、文盲、畜牧業為主,女性略多于男性,年齡以20~50歲為主,本研究結論與國內外文獻[11-13]報道結果相近。藏族主要以放牧群居的方式居住在草原,大多具有牛、羊、犬密切接觸史,其居住環境、牧場及水源易受到家畜排泄物的污染。青壯年女性多為家庭主要勞動力,大多從事飼養牛羊、擠奶、制作奶制品食物、撿曬牛糞取暖、處理羊毛等工作,容易發生肝包蟲蟲卵暴露。此外,藏族人群就地而坐、野餐、吃開鍋生肉等不良的生活習慣可增加肝包蟲病感染率[14]。多數患者BMI在18.5~24.0 kg/m2的正常范圍內,表明營養狀況良好。這可能與藏族以肉類食品及奶制品為主的獨特飲食結構,以及近年來國家的扶貧政策有力促進了當地經濟和生活水平的不斷提高有關。目前,手術仍是提高肝包蟲病治愈率的最佳治療方式,手術部位感染也是肝包蟲病患者手術后常見且棘手的并發癥之一[4]。本研究中,肝包蟲病手術部位感染率8.66%,其中切口感染率、腹腔感染率分別為3.38%、4.11%,低于相關研究[4-6]結果,可能與樣本量、患者病史、手術方式的不同,以及肝包蟲的分型等多因素有關[15-18]。另外,抗感染治療應根據病原菌培養及藥敏試驗結果選擇敏感抗菌藥物,本研究中共分離出63株病原菌,感染病原菌主要以銅綠假單胞菌、鮑曼不動桿菌為主,與相關研究[7]結論相近,因此,臨床治療中可根據患者藥敏結果選擇合適抗菌藥物。
合并糖尿病、肝包蟲病手術史為肝包蟲病手術部位感染的獨立危險因素,與其他研究[19-20]報道結果一致。研究[21]表明,糖尿病是肝包蟲病患者手術部位感染的重要影響因素,糖尿病患者免疫系統已受到不同程度損傷,甚至部分患者免疫功能障礙,高血糖也可激活促炎途徑,更容易發生細菌感染;另外,高血糖會干擾細胞正常代謝,產生過量的活性氧類,可引起微血管病變,使傷口周圍組織局部供血減少引起缺氧,造成切口愈合緩慢,增加感染風險。肝包蟲病復發的原因與術區殘留外囊壁關系密切,復發者術區殘留外囊壁組織與新生囊壁組織黏連,失去原有正常解剖結構,切除較困難,導致術區處理棘手,造成手術后膽漏等情況發生,增加腹腔感染風險。另外,既往多次肝包蟲病手術史患者大多伴有腹腔黏連,皮膚、皮下及腹壁肌肉、腹膜無明顯層次,呈瘢痕愈合,手術處理困難,不僅擴大創傷面積,還將顯著延長切口暴露時間,增加感染風險。同時,多次腹部外科手術患者切口炎癥反應、水腫明顯,切口張力高等特點使切口全層裂開,感染風險較高[22]。
本研究表明,肝包蟲病術后膽漏的發生率為20.56%,術后膽漏是肝包蟲病手術部位感染的危險因素,與其他研究[23-24]結論相近。肝包蟲囊腫和肝內膽道關系密切,手術操作復雜,術中切除囊壁的過程中可能損傷小膽管、毛細膽管,且術中不能及時發現,術后膽漏的發生率為3%~10%[25],膽漏易造成膽汁淤積,誘發腹腔感染、切口感染等并發癥[26-27]。肝包蟲病手術部位感染危險因素分析中,手術時間≥250 min及引流管留置時間≥15 d也是手術部位感染的危險因素。研究[28-29]表明,肝臟手術隨著手術時間的延長,術區組織長時間的牽拉張力易導致局部缺血缺氧及組織壞死,手術部位細胞的再生修復能力顯著降低,且手術時間過長意味著手術器械及傷口附近的皮膚組織在空氣中暴露的時間延長,增加切口感染發生風險。肝切除術后預防性使用引流管被認為是降低術后并發癥的有效方法,但隨著引流時間的增加引流管內引流液、膿液逆行感染及引流不暢等原因可能引起腹腔感染[30]。研究[31]證實,腹部手術后引流管留置超過3 d,手術部位感染與引流管的使用有關。
綜上所述,合并糖尿病、有肝包蟲病手術史、術后膽漏、手術時間≥250 min、引流管留置時間≥15 d是肝包蟲病患者手術部位感染的獨立危險因素。針對以上危險因素,可采取防控措施:(1)術前應重視糖尿病治療,并在圍手術期及術后密切監測患者血糖變化,使其維持在正常水平。(2)肝包蟲病患者首次治療時,首選外膜內外囊完整切除手術方式、規則性肝切除,術后規范的藥物治療等因素均可降低肝包蟲病術后復發,從而減少肝包蟲手術史。(3)術中的精細操作、精確解剖,可避免離斷變異膽管,術中膽漏的監測及術中行T管引流,減輕膽道壓力,均可預防術后膽漏的發生。(4)提高外科醫生手術操作熟練程度,盡量縮短手術時間,保持引流管通暢,嚴格掌握拔管指征,盡早拔除不必要的預防性腹腔引流管[32]。(5)若發現感染跡象應及時采取有效措施,將分泌物及時送檢,并根據病原菌檢測結果合理規范使用抗菌藥物。(6)此外,高齡、包蟲分型、術前營養狀況、術前合并基礎感染、術中出血量等因素也不容忽視。
本研究的局限性,肝包蟲病分為囊型和泡型,囊型和泡型在病程、臨床表現、疾病危害程度、手術治療、預后等方面都有所區別,本次研究因樣本量有限未將囊型和泡型分別進行研究。另外,患者發生手術部位感染的危險因素有很多,本次研究僅納入手術相關因素與患者自身因素,未納入手術環境因素。本研究數據未包含預防性使用抗菌藥物情況,導致研究結果不完善,以后需納入更多的可能影響因素并增加樣本量,使結論更具有推廣性。
利益沖突:所有作者均聲明不存在利益沖突。

