專科護士介入的個體化營養干預對中晚期宮頸癌合并中重度營養不良患者的影響
萬麗文 汪淑英 孫蕾蕾 周 艷 肖秀平
南昌大學第二附屬醫院腫瘤科,江西南昌 330006
宮頸癌屬于婦科常見惡性腫瘤疾病,具有發病率高及死亡率高的特征,位居女性生殖系統惡性腫瘤首位[1-2]。宮頸癌早期無特異性癥狀,部分患者出現癥狀就診時多為中晚期,臨床對于此類患者多選擇以手術、放化療為主的綜合治療方案,但中晚期宮頸癌患者進行了放化療同步加后裝治療時,多伴有不同程度的營養不良,而營養不良導致患者對腫瘤治療的耐受性、敏感性下降,進而造成不良臨床結局,如并發癥發生及死亡風險上升、住院時間延長、再住院頻率增加、醫療費用增加。近年來,南昌大學第二附屬醫院腫瘤科加強對護理服務的重視度,提高對護士個人能力的培訓力度,認為專科護士介入的個體化營養干預有著較高的應用價值[3-4]。因此,本研究針對中晚期宮頸癌合并中重度營養不良患者開展專科護士介入的個體化營養干預,分析其臨床應用價值與優勢性。
1 資料與方法
1.1 一般資料
選取2020年4月至2021年4月南昌大學第二附屬醫院腫瘤科收治的88 例中晚期宮頸癌合并中重度營養不良患者作為研究對象,采用計算機隨機分組法分為對照組(44 例)與試驗組(44 例)。對照組中,年齡30~64 歲,平均(44.98±1.79)歲;鱗癌27 例,腺癌12 例,鱗腺癌5 例。試驗組中,年齡31~63 歲,平均(45.00±1.82)歲;鱗癌25 例,腺癌16 例,鱗腺癌3 例。兩組患者的一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會審核批準,患者及其家屬均知情同意。納入標準:①宮頸活檢、影像學檢查、血清腫瘤標志物,確診為宮頸癌,且為首次確診;②年齡<65 歲;③未行手術切除患者。排除標準:①合并造血系統疾病;②合并精神障礙疾病。
1.2 方法
對照組由責任護士進行介入,采用主觀整體營養狀況評量表(scored patient-generated subjective global assessment,PG-SGA)[5]評估出中重度營養不良患者,進行常規營養不良患者的基礎治療措施,口頭宣教,并在干預后動態評估營養效果。
試驗組開展專科護士介入的個體化營養干預,具體如下。①入院時,通過PG-SGA 評估量表篩查出中重度營養不良患者。②制定個體化營養干預對策。由專科護士介入分析PG-SGA 評估量表數據,參照三級診斷五階梯治療[6]實行個體化計劃,對患者開展一對一指導。③營養教育。營養教育是所有營養不良患者的基礎治療措施,專科護士應落實到位,評估患者缺乏的內容,開展針對性指導,避免誤區,并豐富多種形式的營養健康教育活動,比如發放營養宣傳手冊、營養知識科普講座、 對食物能量換算模型進行觀察等,專科護士傳遞信息,及時將患者營養狀況反饋給醫師與營養師。④飲食+口服營養補充。對于飲食聯合營養不良患者的基礎治療措施未達到目標需求量的患者,可更改為飲食+口服營養補充,而且專科護士需向患者講解口服營養補充必要性及口服營養補充相關所需注意事項等內容。⑤全腸內營養。若實施飲食+口服營養補充仍未滿足目標需求量或對于無法完全飲食的患者,可選擇全腸內營養。⑥部分腸外營養+部分腸內營養。全腸內營養不能滿足目標需要量的條件下,可選擇部分腸外營養+部分腸內營養,由專科護士進行相對應指導。⑦全腸外營養。若患者腸道完全不能使用的情況下,可選擇全腸外營養,也是胃腸患者生存的唯一營養來源,專科護士需加強護理,規避相關風險因素。⑧建立微信群。由醫師、營養師、專科護士在線指導,及時反饋患者提出的問題,并快速處理,定期推送營養相關知識。⑨實施專科護士介入的個體化營養干預后,動態評估患者的營養狀況。
兩組患者均開展60 d 的干預。
1.3 觀察指標及評價標準
PG-SGA 評分由患者自我評估及醫務人員評估兩部分組成,具體內容包括體重、攝食情況、癥狀、活動和身體功能、疾病與營養需求的關系、代謝方面的需要、體格檢查等7 個方面,具體分為A、B、C 級。A 級:營養良好、體重未丟失、營養攝入無障礙、體格檢查正常;B 級:可疑營養不良,1 個月體重丟失5%,營養攝入減少,有影響營養的癥狀、輕度功能障礙,輕度到重度脂肪、肌肉組織丟失;C 級:中重度營養不良,1 個月體重丟失超過5%,營養攝入下降,存在嚴重功能障礙、肌肉組織嚴重丟失[5]。營養達標率=(A級+B 級)例數/總例數×100%。開展測量營養干預后患者的體重指數(body mass index,BMI),并記錄患者經口攝入量。
1.4 統計學方法
采用SPSS 22.0 統計學軟件進行數據分析,計量資料用均數±標準差(±s)表示,兩組間比較采用t 檢驗;計數資料采用率表示,組間比較采用χ2檢驗,以P<0.05 為差異有統計學意義
2 結果
2.1 兩組患者營養達標率的比較
試驗組營養達標率高于對照組,差異有統計學意義(P<0.05)(表1)。

表1 兩組患者營養達標率的比較[n(%)]
2.2 兩組患者BMI 的比較
對照組的BMI 為(18.52±2.51)kg/m2,試驗組的BMI 為(20.15±3.11)kg/m2,試驗組BMI 高于對照組,差異有統計學意義(t=2.705,P=0.008)。
2.3 兩組患者經口攝入量的比較
試驗組能量、 蛋白質經口攝入量均高于對照組,差異有統計學意義(P<0.05)(表2)。
表2 兩組患者經口攝入量的比較(±s)
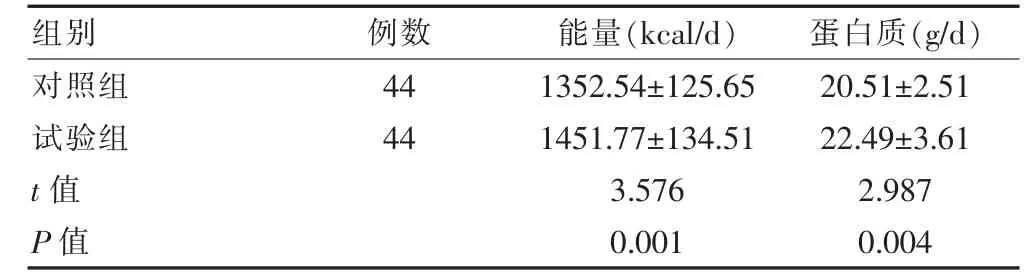
表2 兩組患者經口攝入量的比較(±s)
images/BZ_63_212_602_1205_657.png對照組試驗組t 值P 值44 44 1352.54±125.65 1451.77±134.51 3.576 0.001 20.51±2.51 22.49±3.61 2.987 0.004
3 討論
宮頸癌形成誘因多與病毒感染、性行為、分娩次數、HPV 感染、 吸煙及營養不良等因素有著緊密關聯[5,7]。疾病形成初期臨床癥狀不明顯,無法獲得患者重視度,而疾病一旦發展為中晚期宮頸癌,患者已錯失最佳治療時機[8-9]。臨床對于中晚期宮頸癌患者多選擇化療結合局部放療的方案進行干預,從而延長患者生存時間,改善其機體不適,但隨著治療時間的延長患者機體易出現相關不良反應,比如腸道反應、骨髓抑制等,患者耐受力下降易影響治療順利性,甚至有中斷治療的可能性,而有相關研究者認為:營養不良也是引發癌癥患者預后效果不理想的主要因素之一,予以中晚期宮頸癌患者開展營養干預非常重要[10-14]。
營養專科護士介入的個體化營養不良患者的基礎治療措施通過動態的評估-計劃-實施-監測,可以改善患者經口進食情況和營養狀態,增進了療效,降低了患者住院率,提高了生活質量。此外,全面、高效的干預對策可降低因營養不良造成的治療周期延長,縮短了住院日數,減少患者的住院費用,有專科護士的介入,快速解決患者難題,進而提高其滿意度與社會影響力[15]。本研究結果顯示,試驗組的營養達標率高于對照組,差異有統計學意義(P<0.05)。試驗組的體重指數高于對照組,差異有統計學意義(P<0.05)。試驗組的能量、蛋白質經口攝入量均高于對照組,差異有統計學意義(P<0.05)。PG-SGA 為腫瘤患者首選的營養評價方法,通過PG-SGA 評估量表篩查出中重度營養不良患者,根據患者的具體狀況實施個體化指導與治療,再根據五階梯原則選擇營養治療方法。所謂五階梯原則為先實施營養教育,再予以患者口服營養補充、全腸內營養、部分腸外營養、全腸外營養,而營養不良的三級診斷過程為營養篩查、營養評估與綜合測定,以三級診斷、 五階梯治療原則為基礎,從而制定、落實個體化營養干預措施,改善患者營養不良狀態。
綜上所述,予以中晚期宮頸癌合并中重度營養不良患者實施專科護士介入的個體化營養干預效果確切,可改善患者營養不良狀態,值得推廣。

