良性病變腹腔鏡子宮全切術后圍絕經期癥狀的影響因素分析
竇舒蘭 丁 玲 施如霞
南京醫科大學附屬常州第二人民醫院婦科,江蘇常州 213000
子宮良性病變是婦科常見病,多發于圍絕經期婦女,若不及時治療,可能會發展為惡性腫瘤,嚴重威脅女性身體健康[1-3]。臨床多采用腹腔鏡子宮全切術進行治療,其具有創傷小、恢復快的特點[4-6]。然而,全子宮切除術可能會不同程度地影響患者子宮、陰道和卵巢血液供應以及神經支配,導致術后卵巢結構變性、粘連等,甚至出現卵巢功能減退,引發圍絕經期癥狀[7-8]。研究表明,卵巢是維持女性生理功能的重要分泌器官,能夠產生激素并參與體內代謝以及生殖激素的合成與分泌[9-10]。然而,腹腔鏡子宮全切術用于治療圍絕經期婦女子宮良性病變對術后性激素水平和圍絕經期癥狀的具體影響尚不清楚,鑒于此,本研究選取南京醫科大學附屬常州第二人民醫院(以下簡稱“我院”)收治的79 例因子宮良性病變行腹腔鏡子宮全切術的圍絕經期患者,探究其術后性激素水平和圍絕經期癥狀的發生情況,并分析影響圍絕經期癥狀的因素,以期為臨床治療提供參考。
1 資料與方法
1.1 一般資料
回顧性分析2018 年3 月至2020 年3 月我院收治的79 例因子宮良性病變行腹腔鏡子宮全切術的圍絕經期患者的臨床資料。納入患者年齡45~55 歲,平均(48.58±7.11)歲。納入標準:①符合《全子宮切除術:良性疾病手術方法》[11]中子宮良性病變的診斷標準;②符合腹腔鏡子宮全切術的指征;③年齡45~55 歲;④患者及家屬簽署本研究知情同意書。排除標準:①子宮惡性病變;②合并其他惡性腫瘤;③心肝腎等重要臟器嚴重功能障礙;④合并陰道炎、盆腔炎;⑤合并血液系統疾病;⑥合并精神疾病。
1.2 分析方法
收集行腹腔鏡子宮全切術患者的年齡、體重、吸煙、合理飲食、文化程度、婚姻狀況、體育鍛煉、慢性病(糖尿病、高血壓等)、睡眠質量(采用匹茲堡睡眠質量指數量表[12]進行評定,<5 分表示好,5~<8 分表示一般,≥8 分表示差)、手術時間、術中出血量等資料。
分別于術前、術后1 個月、術后1 年采集行腹腔鏡子宮全切術患者的靜脈血5 ml,采用Allegra X-5醫用離心機(美國,貝克曼)離心(轉速:3500 r/min,時間:15 min,離心半徑:10 cm)分離血清,采用放射免疫法測定血清雌二醇、孕酮、卵泡刺激素、促黃體生成素、睪酮水平。
對行腹腔鏡子宮全切術患者進行電話隨訪,術后1 年采用改良Kupperman 評分量表[13]評定圍絕經期癥狀,總分為51 分,<5 分表示無癥狀,5~10 分表示輕度,>10~25 分表示中度,>25 分表示重度,統計圍絕經期癥狀發生率。
1.3 觀察指標
①觀察腹腔鏡子宮全切術患者術前、術后1 個月、術后1 年性激素水平;②觀察腹腔鏡子宮全切術患者術后1 年圍絕經期癥狀發生情況;③比較發生與未發生圍絕經期癥狀患者的臨床特征;④分析影響良性病變腹腔鏡子宮全切術后患者發生圍絕經期癥狀的因素。
1.4 統計學方法
采用SPSS 22.0 軟件進行數據分析,計量資料用均數±標準差(±s)表示,多變量資料采用Hotelling T2檢驗,兩組間比較采用t 檢驗;計數資料用例數或百分率表示,組間比較采用χ2檢驗;logistic 回歸分析探討良性病變腹腔鏡子宮全切術后患者發生圍絕經期癥狀的因素。以P <0.05 為差異有統計學意義。
2 結果
2.1 良性病變腹腔鏡子宮全切術患者術前、術后1 個月、術后1 年性激素水平比較
79 例患者隨訪1 年,丟失1 例,不計入統計。術后1 年,良性病變腹腔鏡子宮全切術患者雌二醇、孕酮、睪酮水平低于術后1 個月、術前,卵泡刺激素、促黃體生成素水平高于術后1 個月、術前,差異有統計學意義(P <0.05);術后1 個月,良性病變腹腔鏡子宮全切術患者雌二醇、孕酮、睪酮水平低于術前,卵泡刺激素、促黃體生成素水平高于術前,差異有統計學意義(P <0.05)。見表1。
表1 良性病變腹腔鏡子宮全切術患者術前、術后1 個月、術后1 年性激素水平比較(±s)
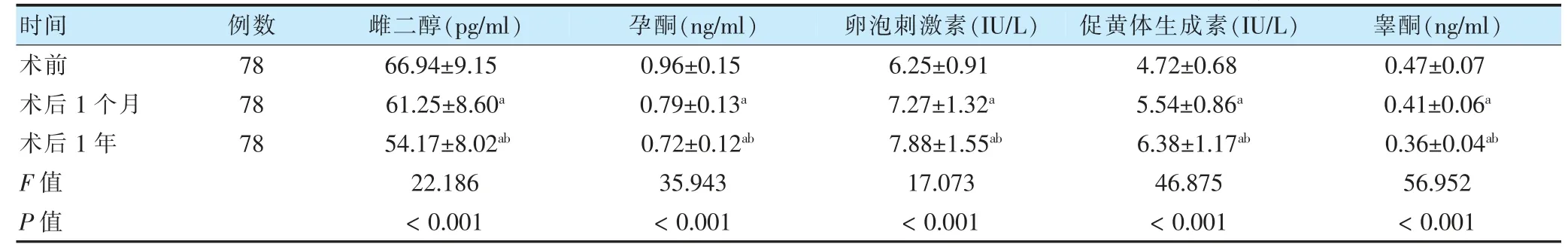
表1 良性病變腹腔鏡子宮全切術患者術前、術后1 個月、術后1 年性激素水平比較(±s)
注 與術前比較,aP <0.05;與術后1 個月比較,bP <0.05
2.2 良性病變腹腔鏡子宮全切術患者術后1 年圍絕經期癥狀的發生情況
良性病變腹腔鏡子宮全切術患者術后1 年共有31 例發生圍絕經期癥狀,其中輕度、中度和重度圍絕經期癥狀發生率分別為21.79%(17/78)、11.54%(9/78)和6.41%(5/78),總發生率為39.74%(31/78)。
2.3 良性病變腹腔鏡子宮全切術患者發生圍絕經期癥狀的單因素分析
兩組年齡、體重、吸煙、合理飲食、文化程度、婚姻狀況、體育鍛煉、慢性病、睡眠質量、手術時間、術中出血量比較,差異無統計學意義(P >0.05);兩組絕經及術后1 個月雌二醇、孕酮、卵泡刺激素、促黃體生成素、睪酮水平比較,差異有統計學意義(P <0.05)。見表2。
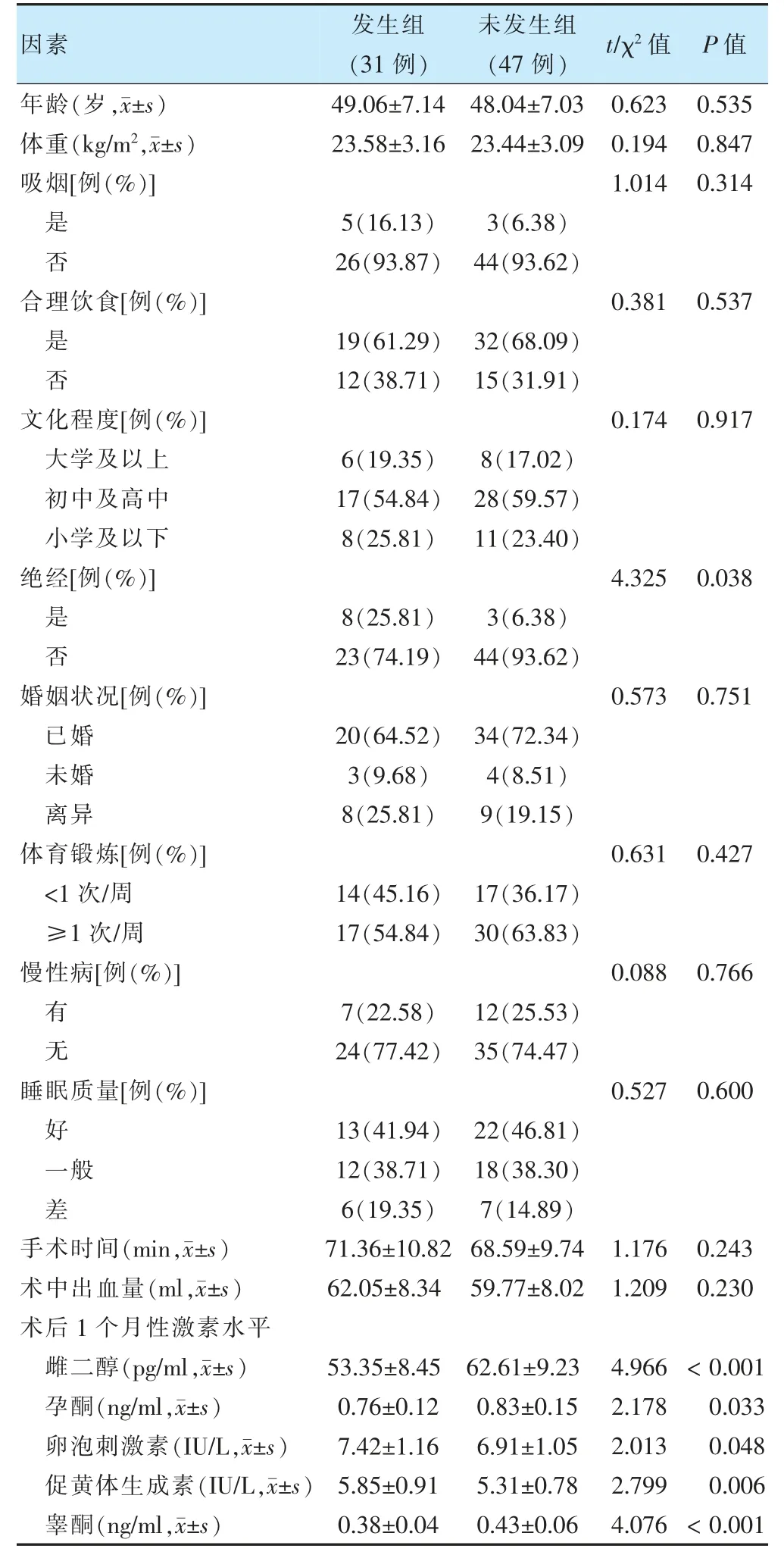
表2 腹腔鏡子宮全切術患者發生圍絕經期癥狀的單因素分析
2.4 良性病變腹腔鏡子宮全切術患者發生圍絕經期癥狀的多因素分析
將絕經及雌二醇、孕酮、卵泡刺激素、促黃體生成素、睪酮作為自變量,對其進行賦值,見表3,以是否發生圍絕經期癥狀(否=0,是=1)為因變量進行多因素logistic 回歸分析,結果顯示絕經及雌二醇、孕酮、睪酮水平是影響良性病變腹腔鏡子宮全切術后患者發生圍絕經期癥狀的獨立危險因素(OR >1,P <0.05)。見表4。

表3 自變量賦值信息
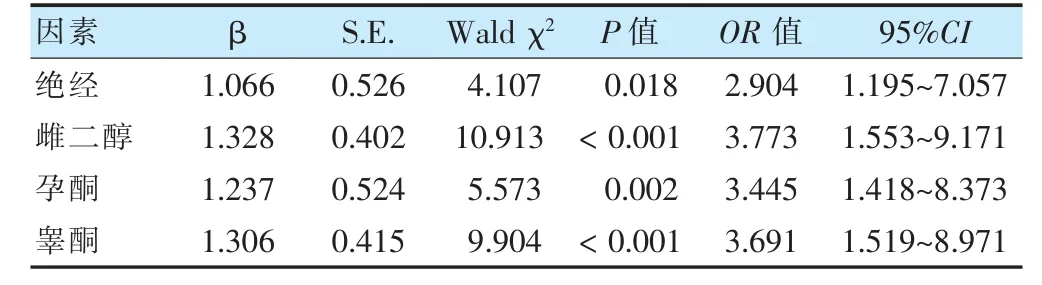
表4 logistic 回歸分析
3 討論
腹腔鏡子宮全切術是婦產科常見手術之一,多用于治療子良性病變、宮頸癌前病變等疾病[14-16]。然而,隨著該手術方法的廣泛應用,有研究顯示腹腔鏡子宮全切術患者術后可能會引起圍絕經期癥狀以及性激素分泌異常等現象,導致患者術后生活質量下降[17-18]。有研究報道,腹腔鏡子宮全切術后患者卵巢功能受到不同程度的損害,進而影響機體的內分泌功能[19]。因此,探究良性病變腹腔鏡子宮全切術后患者性激素水平變化以及對圍絕經期癥狀的影響具有重要意義。
本研究結果顯示,術后1 年,患者血清雌二醇、孕酮、睪酮水平低于術后1 個月、術前,卵泡刺激素、促黃體生成素水平高于術后1 個月、術前;術后1 個月雌二醇、孕酮、睪酮水平低于術前,卵泡刺激素、促黃體生成素水平高于術前。提示良性病變腹腔鏡子宮全切術后患者性激素水平發生異常變化。姚偉妍等[20]研究報道,子宮肌瘤患者術后2 個月血清雌二醇、孕酮、睪酮水平低于術前,卵泡刺激素、促黃體生成素水平高于術前,與本研究結果相符。子宮是一個功能復雜的內分泌器官,子宮內膜細胞能夠分泌機體代謝的重要生物活性物質,子宮全切后,內分泌功能消失,引起神經內分泌失調[21-22]。此外,子宮切除后阻斷子宮動脈對卵巢的血供,導致卵巢功能異常,卵泡分泌雌激素降低以及負反饋調節促卵泡生成素升高[23]。本研究結果顯示,術后1 年圍絕經期癥狀發生率為39.74%,且多因素logistic 回歸分析顯示,絕經及雌二醇、孕酮、睪酮水平是影響良性病變腹腔鏡子宮全切術后患者發生圍絕經期癥狀的獨立危險因素。分析原因為子宮全切術后患者卵巢血供減少,內分泌功能發生異常,導致雌二醇、睪酮、孕酮水平異常降低,引發卵巢功能衰退,進而誘發圍絕經期癥狀。研究發現,雌二醇與神經系統對內分泌功能的控制能力有關,其可調節器官和組織退行性變化,而睪酮是女性體內最有活性的雄性激素,能夠影響體溫調節、睡眠、認知、視覺空間等[24-25]。陳芳[26]研究報道,補充雌激素和天然孕酮有助于改善圍絕經期綜合征,可見,孕酮缺乏對圍絕經期綜合征具有重要影響。因此,良性病變腹腔鏡子宮全切術后患者性激素水平發生異常變化,且雌二醇、睪酮、孕酮水平對圍絕經期癥狀的發生具有重要影響。
綜上所述,良性病變腹腔鏡子宮全切術患者術后血清雌二醇、孕酮、睪酮水平異常降低,卵泡刺激素、促黃體生成素水平異常升高,且該類患者易發生圍絕經期癥狀,血清雌二醇、睪酮、孕酮水平是良性病變腹腔鏡子宮全切術患者發生圍絕經期癥狀的獨立危險因素。然而,本研究病例數較少,研究結果可能存在一定偏倚,仍需擴大樣本進行多中心研究,進一步證實良性病變腹腔鏡子宮全切術對性激素及圍絕經期癥狀的影響,并深入分析其具體影響機制。

