“三H”聯合“五步”法在老年髖關節置換術中的應用效果
胡 琴 時 娟 朱小芹 孫 超
南京醫科大學附屬江寧醫院骨科,江蘇南京 211000
骨質疏松是老年人群的常見癥狀,且在年齡逐漸增加下,骨質疏松的發病率也會明顯增加。而在老年人出現骨質疏松后引發骨折,如股骨頸骨折等,對其髖關節功能及正常生活質量造成較大影響[1-2]。髖關節置換術是目前治上述疾病的有效措施,其對于改善患者髖關節功能,促進術后生活質量提高具有重要意義。術后有效康復干預措施對于患者預后及功能恢復具有重要意義[3]。“3H”式干預模式即賓館式(Hotel)-醫院式(Hospital)-家庭(Home)式服務干預,其強調對患者實施科學、舒適及溫馨的干預措施,幫助患者盡快恢復健康[4]。“五步”法即心理指導和適應性訓練指導、術后功能康復訓練、出院前健康宣教及出院后家庭隨訪5 個步驟康復指導[5]。在本研究中對南京醫科大學附屬江寧醫院(以下簡稱“我院”)收治的行髖關節置換術的老年患者實施“3H”聯合“五步”法干預,對比常規干預效果。
1 資料與方法
1.1 一般資料
選擇2019 年11 月至2020 年11 月我院收治的行髖關節置換術的老年患者120 例,采用隨機數字表法分為兩組,各60 例。對照組男33 例,女27 例;年齡61~83 歲,平均(71.25±4.75)歲;文化程度:小學及以下26 例,中學及中專23 例,大專及本科11 例;疾病類型:股骨頸骨折30 例,股骨頭壞死21 例,股骨粗隆間骨折9 例。觀察組男35 例,女25 例;年齡60~81 歲,平均(71.09±4.81)歲;文化程度:小學及以下28 例,中學及中專22 例,大專及本科10 例;疾病類型:股骨頸骨折31 例,股骨頭壞死19 例,股骨粗隆間骨折10 例。納入標準:年齡≥60 周歲;均行髖關節置換術;具有正常交流能力;患者及家屬均知情同意。排除標準:合并嚴重消化系統疾病;合并惡性腫瘤;合并嚴重肝腎功能障礙;合并嚴重心腦血管疾病;病情危重;正接受其他干預方案;治療依從性差。本研究經我院醫學倫理委員會審核通過。兩組性別、年齡、文化程度、疾病類型比較,差異無統計學意義(P >0.05),具有可比性。
1.2 干預方法
1.2.1 對照組干預方法
對照組實施常規干預,主要包括護士向患者及其家屬講述疾病及手術相關知識,并指導患者盡早進行康復功能鍛煉,出院后對患者進行電話隨訪。
1.2.2 觀察組干預方法
觀察組實施行“3H”聯合“五步”法干預,具體如下:
1.2.2.1 “3H”式干預 ①賓館式服務。護士為患者提供舒適、安全的理念,規范護士服務標準,尊重患者隱私,以溫暖、微笑面對患者,充分注重患者日常生活、飲食習慣及合理需求。②醫院式服務。護士在術前給予患者充分評估,從而掌握患者對于手術及手術狀況的認知度,明確患者心理狀況,并給予針對性心理疏導,使患者可以積極態度面對疾病。在術后對患者飲食、術后疼痛感、心理狀況、訓練狀況及關節活動情況等進行訪視,為其提供科學、優質服務及相關健康信息。③家庭式服務。在出院后,護士對患者在出院后進行隨訪,重點強調對出院后關節功能鍛煉及疼痛干預的指導。
1.2.2.2 “五步”法干預(1)第一步,患者心理康復指導。①心態分析。護士首先采用訪談的方式,與患者溝通交流,分析患者主要存在以下心態:急功近利,急于恢復機體健康,因此盲目加快術后鍛煉進度;過于謹小慎微,術后由于擔心康復訓練后影響手術效果而不敢鍛煉;拒絕配合,患者認為由于自己年齡較大,因此術后功能鍛煉的意義不大。②針對性心理疏導。護士與患者主動溝通時使用親切稱呼,并以溫和態度對話;護士向患者及其家屬詳細講述手術治療的必要性及安全性,同時讓同類手術治療恢復較好的患者進行現身說法,從而強化患者治療及接受術后康復干預的信心和依從性,緩解其不良情緒;對心態為急功近利者,護士應加強對其術后功能鍛煉的指導,循序漸進;對過于謹小慎微及拒絕配合者,護士逐一解決其疑惑,并讓其親友充分鼓勵患者,使其主動、積極鍛煉,從而逐漸調整心態。(2)第二步,適應性訓練指導。①術前體位訓練。護士囑咐患者取仰臥位或半坐臥位,保持髖部屈曲45°以內,避免側臥位,并將患肢保持中立位并外展30°。②護士囑患者進行拱橋鍛煉,保持平臥位,將雙上肢固定在床頭,以頭部作為支撐點,將患肢外展以保持中立位,健側下肢膝關節屈曲,足跟部支撐床面,先做深呼吸,再抬高腹部,使臀部和背部離開床面,從而形成拱橋,保持此姿勢5~10 s,再放下休息5 s,以此為一組,每次進行10~20 組。③護士術前指導患者學會床上正確使用大小便器具。④髖膝關節活動。護士指導患者正確進行雙側肢體遠端關節活動,進行屈膝、屈髖活動過程中,髖關節保持屈曲度45°以內。(3)第三步。①第一階段。在術后6 h~3 d,護士讓患者睡氣墊床,雙腿間放置梯形枕,保持中立位,術后6 h 進行被動換關節背屈。在術后第1 天拔除尿管實施股四頭肌、腓腸肌、臀中肌收縮鍛煉。并指導患者學會踝關節拓屈、背伸運動,指導患者正確咳嗽和深呼吸。②第二階段。在術后第4~10 天,護士指導患者繼續進行上述肌肉收縮鍛煉,并在不增加疼痛感的情況下進行屈髖、屈膝鍛煉,屈髖角度在45°以內,護士鼓勵患者在床上進行更衣、洗臉等日常生活活動。③第三階段。術后第11 天至術后1 年。護士指導患者進行離床活動鍛煉,包括坐位至站立訓練、扶拐訓練及上下樓梯鍛煉等,方式以親身指導和視頻為主,鍛煉時護士或其家屬于一旁守護好。(4)第四步。出院指導。護士在患者出院時發放出院后相關注意事項手冊,并指導患者進行體位指導,讓患者出院后繼續保持平臥位或半臥位,出院3 個月內禁止側臥位,出院3 周內屈髖度在45°以內,并逐漸增加,但需<90°。嚴禁盤腿、二郎腿及彎腰拾物。術后6 個月內盡可能避免內收內旋患肢。此外指導患者進行關節活動訓練及肌肉鍛煉,根據循序漸進的原則逐漸增加訓練強度及時間,并先用助行器,3 個月后方可徒步行走訓練。(5)第五步。建立隨訪小組,成員包括科室主任醫師、責任護士,于患者術后1、3、6 個月進行隨訪,隨訪時記錄患者術后功能恢復情況等,形式包括電話隨訪、家訪。
1.3 觀察指標
①髖關節功能恢復:采用Harris 評分量表評價髖關節功能恢復療效,共5 個維度,總分0~100 分,優:90~100 分;良:80~<90 分;可:70~<80 分;差:<70 分。總優良=優+良[6]。②日常生活能力及疼痛程度:采用日常生活能力量表(activity of daily living scale,ADL)[7]評價日常生活能力,共10 個條目,總分0~100 分,評分越高則日常生活能力越好;采用視覺模擬評分法(visual analogue scale,VAS)[8]評價疼痛程度,總分0~10 分,評分越高疼痛越嚴重。③生活質量:采用世界衛生組織生活質量量表評價生活質量,共4 個維度,24 個條目,每個條目1~5 分,評分越高則生活質量越好。比較兩組術后6 個月髖關節功能情況。術后第1 天及出院時ADL 評分、VAS 評分、生活質量。
1.4 統計學方法
采用SPSS 22.0 對所得數據進行統計學分析,計量資料采用均數±標準差(±s)表示,采用t 檢驗;計數資料采用例數和百分比表示,采用χ2檢驗。以P <0.05 為差異有統計學意義。
2 結果
2.1 兩組術后6 個月髖關節功能情況比較
術后6 個月,觀察組髖關節功能優良率高于對照組,差異有統計學意義(P <0.05)。見表1。
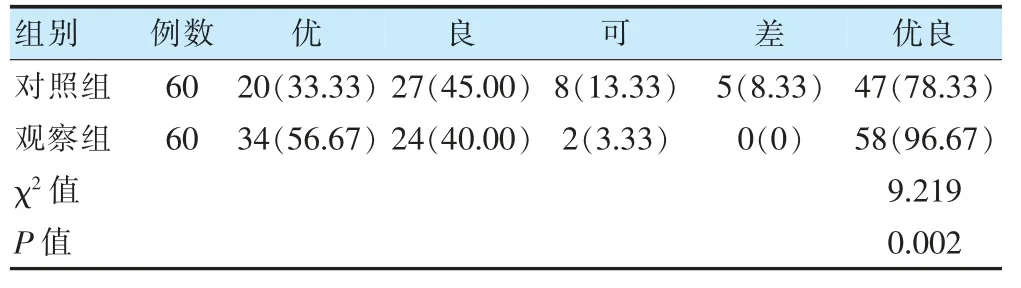
表1 兩組術后6 個月髖關節功能恢復情況比較[例(%)]
2.2 兩組術后第1 天、出院時ADL 評分、VAS 評分比較
兩組術后第1 天ADL 評分、VAS 評分比較,差異無統計學意義(P >0.05)。兩組出院時ADL 評分均高于術后第1 d,VAS 評分均低于術后第1 d 且觀察組ADL 評分高于對照組,VAS 評分低于對照組,差異有統計學意義(P <0.05)。見表2。
表2 兩組術后第1 天、出院時ADL 評分、VAS 評分比較(分,±s)
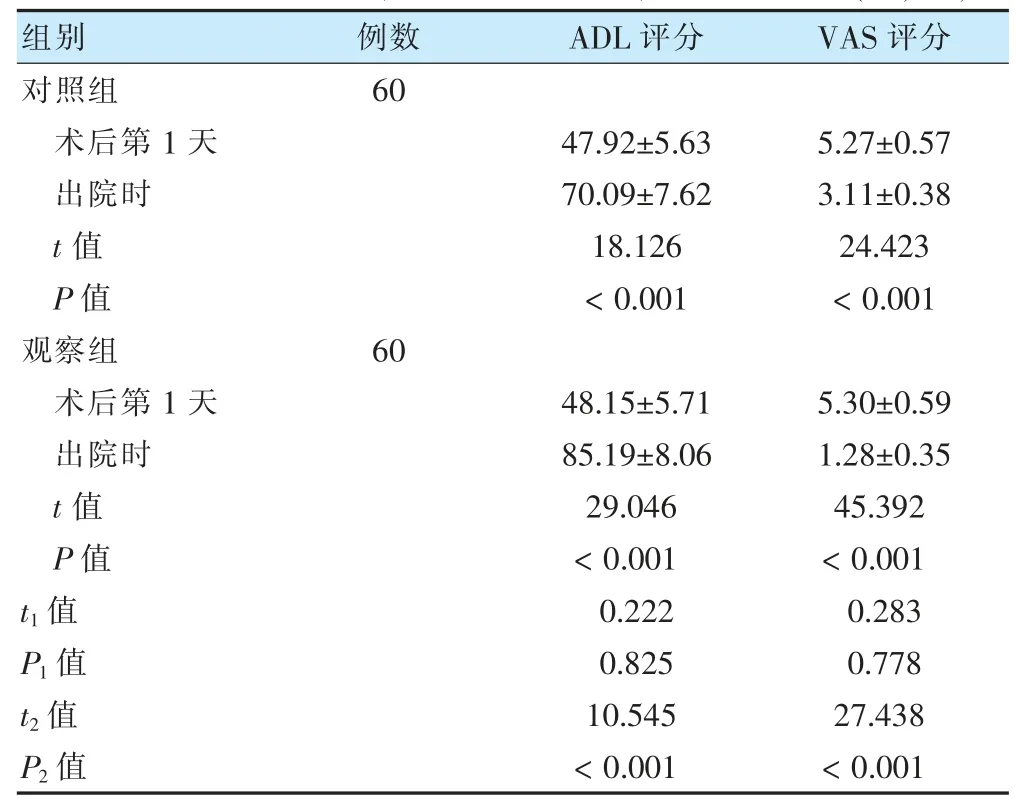
表2 兩組術后第1 天、出院時ADL 評分、VAS 評分比較(分,±s)
注 t1、P1 代表兩組術后第1 天的比較;t2、P2 代表兩組出院時的比較。ADL:日常生活能力量表;VAS:視覺模擬評分法
2.3 兩組術后第1 天、出院時生活質量比較
兩組術后第1 天生理、心理、環境及社會關系評分比較,差異無統計學意義(P >0.05)。兩組出院時生理、心理、環境及社會關系評分均高于術后第1 天,且觀察組高于對照組,差異有統計學意義(P <0.05)。見表3。
表3 兩組術后第1 天、出院時生活質量比較(分,±s)
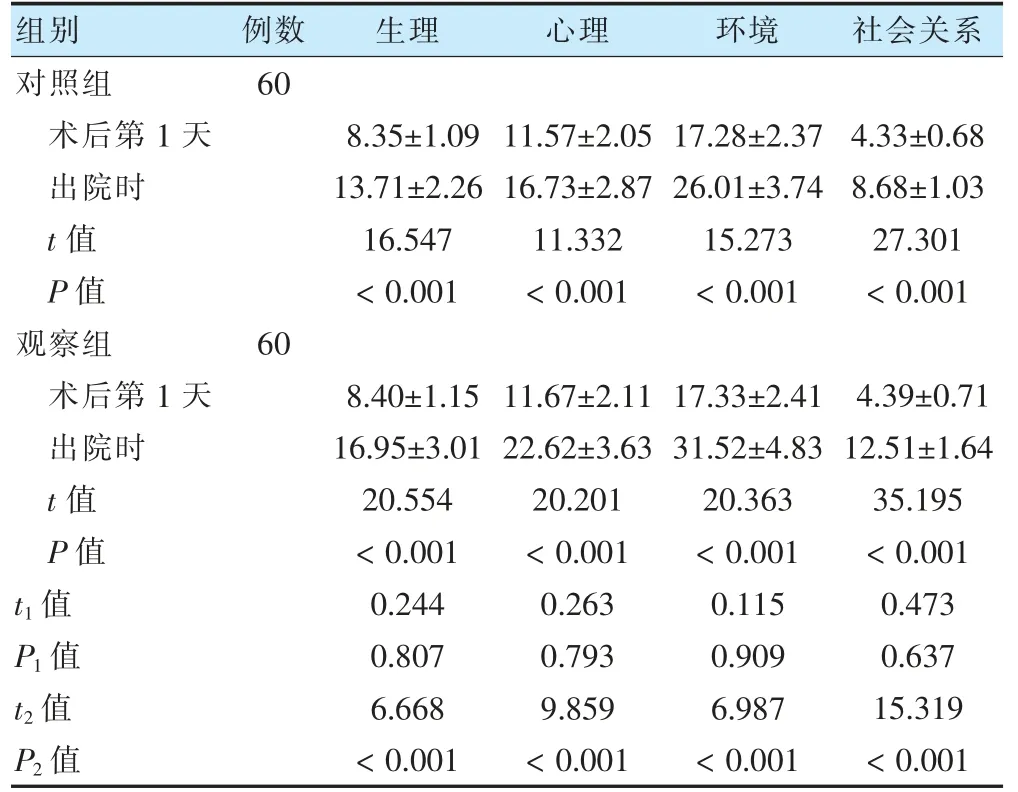
表3 兩組術后第1 天、出院時生活質量比較(分,±s)
注 t1、P1 代表兩組術后第1 天的比較;t2、P2 代表兩組出院時的比較
3 討論
近年來隨著我國人口老齡化進程的加快,使得老年骨質疏松患者發病率明顯上升[9-12]。有相關調查結果顯示,我國骨質疏松性骨折患者人數高達233 萬例,且其發病人數呈逐年上升趨勢[13-15]。髖關節置換術是目前臨床治療此類疾病的重要且有效措施,但由于老年患者對于疾病及手術認知度較低,且術后其髖部肌力明顯降低、手術局部疼痛及關節活動度降低等使其活動能力明顯下降,若不給予有效干預措施則可影響預后[16-18]。本研究對老年髖關節置換術患者實施“三H”聯合“五步”法干預取得了顯著效果。
本研究中,觀察組髖關節功能優良率高于對照組,且觀察組出院時ADL 評分高于對照組,VAS 評分低于對照組(P <0.05)。提示對老年髖關節置換術患者實施“三H”聯合“五步”法干預可有效改善術后髖關節功能,并緩解疼痛感。分析原因主要為“3H”式干預是將患者心理康復作為機體康復的重要樞紐,以解決患者內心疑慮及心理問題作為內驅動力,促進其提升接受治療及術后康復鍛煉的依從性和積極性[19-21],并推動患者有效掌握“五步”法,從而充分發揮其主觀能動性,患者術后各康復訓練措施能夠很好落實,促進關節功能改善,幫助機體恢復,緩解術后疼痛感[22-25]。本研究中觀察組出院時生理、心理、環境及社會關系評分均高于對照組(P <0.05)。分析原因主要為,通過“五步法”在圍術期給予患者分步驟、全方位干預,從解決患者不良心理情緒著手,提升其治療積極性,術前適應性訓練幫助患者盡快適應術后生活,并將術后康復鍛煉根據時間分為3 個階段,使患者逐漸恢復關節功能,并通過有效術后隨訪監督和落實出院后延續鍛煉,最終可促使生活質量明顯提升[26-29]。
綜上所述,“三H”聯合“五步”法應用于老年髖關節置換術中可促進髖關節功能恢復,提升日常生活能力和生活質量,減輕疼痛程度。

