急性失代償性左心室射血分數保留的心力衰竭患者血清血紅蛋白、白蛋白水平與易損期預后的關系*
何睿穎 廖慧 李璐娜 符金娟 鄒艷
(成都市第三人民醫院心內科重癥監護室,四川 成都 610000)
急性失代償性心力衰竭是心肌收縮力下降使血液排出量無法滿足機體代謝的需要,器官的血液灌血不足,出現肺循環或體循環淤血表現的一種綜合征[1],以左心衰竭較為常見。射血分數保留的心力衰竭(Heart failure with preserved ejection fraction,HFpEF)是一種特殊類型的心力衰竭,也被稱為舒張功能衰竭,彩超結果顯示左心室射血分數正常、左心室肥大及充盈壓力升高等,占所有心力衰竭患者的一半左右[2]。此類患者臨床表現通常為急性肺水腫,更嚴重者可能會出現休克或暈厥,需立即送往醫院救治,病情雖可通過住院治療得到控制,但預后較差,有部分患者短期內出現癥狀復發再次入院,增加了死亡風險[3]。有研究[4]表明,患者出院后3個月內為心力衰竭易損期,此階段患者的心功能不穩定,有一部分心肌處于超常應激狀態,增加再住院及死亡的風險。通過對相關文獻[5]進行研究發現,心力衰竭患者通常合并有貧血與低白蛋白血癥,推測血清紅蛋白、白蛋白均可能影響患者易損期預后,但目前對其與急性HFpEF患者易損期預后關系的研究較少。基于此,本研究對急性HFpEF患者血清血紅蛋白、白蛋白水平和易損期預后的關系進行研究,現報告如下。
1 資料與方法
1.1 一般資料 選取2016年12月~2019年12月我院收治的110例急性HFpEF患者作為心衰組。納入標準:①符合《2019 ESC心力衰竭協會射血分數保留心力衰竭診斷共識建議》[6]中HFpEF診斷標準。②符合美國紐約心臟病學會(Classification of nyha heart function,NYHA)心功能分級[7]≥Ⅲ級。③處于急性失代償期的患者。④左心室射血分數≥50%。⑤左心室肥厚或左心室充盈壓升高。排除標準:①合并惡性腫瘤及血液系統疾病的患者。②嚴重的精神病患者。③肥厚性心肌病、心肌炎、先天性心臟病的患者。④嚴重的肝臟、腎臟功能障礙者。心衰組以易損期間(出院后3個月內)是否發生全因死亡或因心衰再入院作為預后標準,將預后良好的患者作為預后良好組(n=72),預后不好的患者作為預后不良組(n=38)。同時選取同期來院體檢的健康者(n=90)作為對照組。所有參與研究的患者及健康體檢者均知情并簽署知情同意書。本研究經醫院倫理委員會審核通過。
1.2 方法 對心衰組患者入院24 h內及對照組體檢時的一般情況及既往病史進行了解,同時進行體格、實驗室指標、心電圖及心臟彩超檢查并將結果記錄。心臟彩超包括測定左心室射血分數,實驗室指標具體為心衰組入院第2日清晨及對照組體檢時清晨空腹抽取肘部靜脈血,使用紫色乙二胺四乙酸(EDTA)抗凝管進行采集,后經過離心分離出血清,使用全自動血細胞分析儀對血清血紅蛋白與白蛋白水平進行檢測,使用全自動生化分析儀對心肌肌鈣蛋白I(cTnI)、腦鈉肽(BNP)及肌酸激酶(CK)進行測定。待患者出院后第1、2、3個月進行電話或門診隨訪,了解患者在易損期間是否發生預后不良事件,包括全因死亡或因心衰再入院,及時進行記錄,并明確其死亡或心衰復發的原因。

2 結果
2.1 心衰組與對照組一般資料比較 兩組患者的性別、年齡、高血壓、高血脂、糖尿病等一般資料對比,差異無統計學意義(P>0.05)(表1)。心衰組中預后良好組男31例,女41例;年齡58~83歲,平均(69.72±6.34)歲;心功能分級:Ⅲ級43例,Ⅳ級29例。預后不良組男16例,女22例;年齡60~85歲,平均(70.64±7.26)歲;心功能分級:Ⅲ級17例,Ⅳ級21例。不同預后組的性別、年齡、心功能分級等一般資料對比,差異無統計學意義(均P>0.05)。
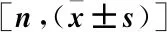
表1 兩組一般資料比較
2.2 心衰組與對照組血清及心肌損傷標志物比較 心衰組的血清血紅蛋白與白蛋白水平均低于對照組,心肌損傷標志物cTnI、BNP及CK水平均高于對照組(P<0.05),見表2。
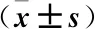
表2 心衰組與對照組血清及心肌損傷標志物比較
2.3 預后良好組與預后不良組血清及心肌損傷標志物比較 經過3個月隨訪,共發生預后不良事件38例,其中全因死亡11例,因心衰再住院27例;72例患者預后良好。將兩組患者的血清指標與心肌損傷標志物進行對比,預后不良組的血清血紅蛋白與白蛋白水平均低于預后良好組(P<0.05),cTnI、BNP、CK水平均高于預后良好組(P<0.05),見表3。
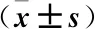
表3 預后良好組與預后不良組血清及心肌損傷標志物比較
2.4 血清與心肌損傷標志物的關系 血清血紅蛋白、白蛋白與cTnI、BNP及CK均呈負相關(P<0.05),見表4。

表4 血清血紅蛋白、白蛋白與各項指標相關性分析
2.5 血清預測易損期預后的價值 ROC曲線結果顯示,血清血紅蛋白截斷值為(Cut-off)129.12 g/L時預測急性HFpEF患者易損期不良預后曲線下面積(AUC)0.861,敏感性83.87%,特異性86.21%;血清白蛋白截斷值為36.49 g/L時預測急性HFpEF患者不良預后預曲線下面積0.774,敏感性70.97%,特異性86.21%,見表5、圖1。

表5 血清血紅蛋白、白蛋白水平與急性HFpEF患者易損期預后預測效能

圖1 心衰組患者血清血紅蛋白、白蛋白水平與急性HFpEF易損期預后關系的ROC曲線分析
3 討論
急性失代償性心力衰竭通常由突發急性心肌損害、心律失常或心臟負荷加重導致處于正常或代償期的心臟在較短時間內發生衰竭引起,其病情發展很快,死亡率較高[8-10]。HFpEF患者的射血分數雖偏高,但其住院率和死亡率與射血分數降低的患者相近,由于在靜息狀態下的射血分數保持正常,當運動等外因導致壓力負荷增加時射血分數無法上升,收縮功能出現異常,更容易導致猝死[11]。老年人是HFpEF發病最多的人群,常合并高血壓、糖尿病、冠心病等慢性基礎病,由慢性病引起的內皮細胞損傷、動脈粥樣硬化、心室僵硬度增加、心肌松弛性能降低等都會使心臟負荷敏感度上升,成為HFpEF發病的危險因素[12]。由于出院后醫護人員無法實時跟蹤,HFpEF患者在出院3個月內,易出現心力衰竭復發的情況,導致再入院甚至死亡,這段時期被稱為心力衰竭易損期[13]。有研究[14]顯示,貧血與低白蛋白血癥患者更容易出現心力衰竭,心力衰竭導致心臟供血不足的同時影響體內淤血循環,影響腎臟、肝臟等臟器,使腎與肝功能異常,出現水、電解質平衡紊亂,腸道難以吸收鐵離子與蛋白質。因此,本研究重點關注血清血紅蛋白、白蛋白水平與HFpEF患者易損期預后的關系。
本研究發現,心衰組患者的血清血紅蛋白與白蛋白水平均比對照組低,說明急性HFpEF患者的血清血紅蛋白與白蛋白水平較正常人有所下降,其中預后良好的患者血清血紅蛋白與白蛋白水平較預后不良患者更高,說明血清血紅蛋白與白蛋白水平可影響HFpEF易損期預后,低血清血紅蛋白與白蛋白水平可能為HFpEF患者出現不良預后的影響因素。BNP常作為反映心臟衰竭程度的指標,當患者心力衰竭越嚴重時BNP升高也越明顯;而cTnI是心肌損傷的生物標志物,cTnI水平越高反映患者的心肌損傷越嚴重;CK分布于肌肉等組織中,水平升高代表患者的心肌受到損害[15]。而血清血紅蛋白和白蛋白與之呈負相關,分析原因為血紅蛋白是反映人體貧血狀況的指標,HFpEF患者由于心肌細胞損害,細胞膜通透性增加,組織液滲透壓升高,導致體內堆積大量水分,引起心臟負荷增加和血液稀釋,促紅細胞生成素與鐵調素分泌減少,影響到轉鐵蛋白的分泌與對食物中鐵的吸收,出現貧血趨勢[16]。同時心力衰竭導致的心肌無力使血液循環變得緩慢,腸胃消化吸收功能降低,從食物中吸收白蛋白的過程延長,無法滿足身體的需求,白蛋白外滲丟失,出現低白蛋白血癥的趨勢[17]。此外,貧血、低白蛋白血癥與心力衰竭存在互相影響的關系,貧血引起血流加速,回心血量增加,心臟前負荷加重,使心臟增大,心肌肥厚,進一步加重心力衰竭,低白蛋白血癥患者的血液受到稀釋,血漿膠體有效滲透壓降低,血管內水分轉移至組織間形成水鈉滯留,可導致浮腫,從而引發心力衰竭的癥狀[18]。本研究中兩組均未達到貧血及低白蛋白血癥標準,僅心衰組較對照組更低,預后不良組患者的血清血紅蛋白與白蛋白水平顯著低于預后良好組患者,因此可說明低血清血紅蛋白與白蛋白水平導致不良預后的幾率更高,提示下次可通過對貧血及低白蛋白血癥患者進行統計進行更深入研究。
李志超等[19]研究表明,入院時的血清血紅蛋白濃度可以獨立預測HFpEF患者易損期內聯合終點事件發生風險,血紅蛋白水平<13.1 g/dL時易損期不良預后風險更大,隨著其水平每增加1 g/dL,易損期聯合終點風險減少3.7%,本研究結果與其一致。而許沖等[20]的研究表明,血清白蛋白是HFpEF患者預后的獨立預測因素,其濃度可影響心力衰竭患者出院早期的再入院率與死亡率,如濃度低則患者的易損期預后較差,通過在院內提升患者的白蛋白可減少心力衰竭患者出院后的不良事件發生,本研究結果與其相符。本研究還發現血紅蛋白與白蛋白診斷易損期預后不良事件的敏感性與特異性相近,且血紅蛋白的敏感性更高,可作為預測HFpEF患者易損期預后的指標。但本研究不足之處在于樣本量較少,且沒有對患者治療后的血紅蛋白與白蛋白水平變化進行研究,因此存在一定的局限性,期待下次研究納入更多患者樣本,制定更完善的方案。
4 結論
低血清血紅蛋白及低白蛋白水平是急性失代償性左心室射血分數保留的心力衰竭患者在易損期出現不良預后的危險因素,兩者水平越低,易損期的不良預后發生可能性越高。

