行為轉變理論管理模式下的居家護理在老年腦梗死恢復期患者中的應用
馮燕瓊,劉樂樂,高玉韶,梁妙珍,梁素芳
(江門市中心醫院 廣東江門529000)
老年腦梗死引發患者血脂代謝紊亂,損害神經系統、運動能力,具有較高致殘率[1]。居家護理是多數出院患者的首選,在家屬和護理人員的協助下,堅持康復鍛煉,逐漸恢復認知、肢體運動功能[2]。而常規的家庭護理,無法發掘患者自我管理意識和形成良好行為習慣,影響預后效果。行為轉變理論管理模式下的居家護理,以社會心理學為理論基礎,根據患者的需求為其提供知識、技術支持,幫助其轉變和建立健康信念,促進抗病積極性[3]。目前,關于行為轉變理論管理模式下的居家護理對老年腦梗死患者干預影響的報道較少。2018年1月1日~2020年6月30日,我們對老年腦梗死恢復期患者給予行為轉變理論管理模式下的居家護理,取得滿意效果。現報告如下。
1 資料與方法
1.1 臨床資料 選取同期收治的124例腦梗死恢復期患者為研究對象。納入標準:①患者經頭顱磁共振等放射性檢測確診,缺血性卒中的診斷標準參照《中國急性缺血性腦卒中診治指南2018》[4];②患有因腦梗死引起的認知、運動功能障礙者;③病情穩定有居家護理需求,且知情同意者。排除標準:①患有精神異常或生活完全不能自理者;②心肝腎功能不全者;③患有嚴重腦外傷者。剔除標準:①中途死亡或并發其他疾病影響干預效果者;②自主退出研究者。采用隨機分組法將患者分為研究組和對照組各62例。研究組男33例(52.23%)、女29例(46.77%),年齡(65.43±4.26)歲;梗死部位:腦葉29例(46.77%),腦干11例(17.74%),小腦5例(8.06%),基底節區17例(27.42%)。對照組男35例(56.45%)、女27例(43.55%),年齡(64.71±3.60)歲;梗死部位:腦葉31例(50.00%),腦干9例(14.52%),小腦8例(12.90%),基底節區14例(22.58%)。干預12周后,研究組死亡1例,失訪1例,有效病例60例;對照組中途病情惡化,返院1例,有效病例61例。兩組一般資料比較差異無統計學意義(P>0.05)。本研究經醫院醫學倫理委員會批準。
1.2 方法
1.2.1 對照組 給予常規居家護理。出院時,護理人員根據患者病情狀況,初步制訂其居家心理、情感、環境、運動等干預計劃,并協助家屬掌握護理知識、技能;護理人員負責患者的居家鍛煉指導,每周隨訪1次,了解其恢復情況;根據患者實際恢復狀態及時調整護理方案;家屬留取護理人員聯系方式,護理過程中遇到疑問及時溝通。
1.2.2 研究組 給予行為轉變理論管理模式下的居家護理,具體措施如下。①無意向、前意向階段:干預2周,運用行為轉變理論的認知轉變策略喚醒患者行為轉變意識;與患者交流時,護理人員對其健康生活認知度、自我管理能力進行初步評估;了解患者、家屬在居家護理期間,是否存在行為不當的問題,是否有改變問題的意識;運用情感喚起、意識喚醒的干預方法,鼓勵患者和家屬樹立自我護理意識。②轉變準備階段:干預2周,運用決策平衡、自我效能策略,鼓勵患者提高疾病認知;護理人員通過PPT講解、發放健康手冊的方式,為腦梗死患者、家屬提供健康教育;運用知覺利益干預方法,引起患者對腦梗死的重視,明確其嚴重后果;運用認知轉變策略評估患者的家庭環境、自護能力,為患者發現并解決行為轉變過程中的困難;利用視頻向患者、家屬演示護理步驟與注意事項,并解答疑惑。③行為轉變階段:干預4周,運用行為轉變策略管理患者自護過程;運用自我承諾、強化管理的干預方法,幫助患者在居家護理過程中,設立目標、制訂康復計劃并監督執行;運用社會支持的干預方法,鼓勵家屬參與到護理工作中,并教授其如何協助患者進行肢體運動、認知功能鍛煉;給予患者飲食、睡眠等日常生活習慣指導,糾正其疾病預后行為;及時掌握患者的心理變化,為其提供心理疏導,可向患者推薦電影、歌曲,保持心情愉悅;運用知覺障礙干預,引導患者提出實際護理中的困難,給予及時幫助。④行為維持階段:干預4周,運用刺激控制干預方法幫助患者保持良好習慣;護理人員每周隨訪患者1次,以監督患者實施狀況,并及時給予其康復指導。
1.3 評價指標 ①神經功能:采用美國國立衛生研究院卒中量表(NIHSS)[5]評價兩組干預前后神經功能恢復狀況。該量表包括凝視、肢體共濟失調、上下肢運動、忽視、視野、面癱、感覺、語言、構音障礙、意識10項內容。總分為0~42分,評分越高表示神經功能越差。評價標準:<7分表示輕度障礙,7~15分表示中度障礙,>15分表示重度障礙。②軀體運動能力:采用簡易Fugl-Meyer運動功能評分表(FMA)[6]評價兩組干預前后四肢恢復情況。該量表包括上下肢兩部分評分內容,采用3級評分法,上下肢評分總分分別為66分、34分,總分越高表示運動能力越強。③自我管理行為:采用王艷橋[7]編制的腦卒中自我管理行為量表評價兩組干預前后自我管理行為。該量表包括51個條目,分別是疾病(11個條目)、安全用藥(5個條目)、康復鍛煉(7個條目)、生活起居(8個條目)、飲食(9個條目)、情緒(5個條目)、社會功能和人際(6個條目)7個管理維度,采用5級評分法,分值越高表示自我管理能力越強。④自我感受負擔水平:采用自我感受負擔量表(SPBS)[8]評價兩組干預前后自我感受負擔水平。該量表包括經濟、情感、身體負擔3個維度,共10個條目,采用5級評分法,總分0~50分,分值越高表示負擔越重。評價標準:<20分表示無負擔,20~29分表示輕度負擔,30~39分表示中度負擔,≥40分表示重度負擔。
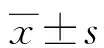
2 結果
2.1 兩組干預前后NIHSS評分、神經功能障礙評價比較 見表1。

表1 兩組干預前后NIHSS評分、神經功能障礙評價比較
2.2 兩組干預前后FMA評分比較 見表2。
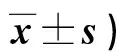
表2 兩組干預前后FMA評分比較(分,
2.3 兩組干預前后自我管理行為評分比較 見表3。
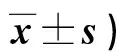
表3 兩組干預前后自我管理行為評分比較(分,
2.4 兩組干預前后SPBS評分、負擔評價比較 見表4。

表4 兩組干預前后SPBS評分、負擔評價比較
3 討論
腦梗死好發于50~70歲的中老年人,是常見的腦部血液循環障礙疾病,易引發患者失語、頭疼、偏癱等癥狀[9]。病情穩定后的居家護理是幫助患者預后的重要措施。由于多數家屬、患者存在疾病認知水平低、心理負擔重等原因,影響其自護積極性,不利于恢復。行為轉變理論模式可根據患者不同階段需求給予引導,幫助其獲取健康[10]。該理論最初被運用于戒煙群體,現被廣泛應用于臨床護理中,并取得良好效果[11]。
腦梗死引起神經和運動功能損傷,科學合理的恢復鍛煉可幫助其逐漸好轉[12]。本研究結果顯示,干預12周后,研究組NIHSS評分、神經功能障礙評價、FMA評分優于對照組(P<0.05)。究其原因:由于行為轉變理論管理模式下的居家護理的分階段匹配干預可運用認知轉變策略、自我效能激發等方法,為患者明確疾病自護的重要性,促進其主動配合護理。疾病認知度低和行為轉變信心欠缺是影響患者自護積極性的主要因素,護理人員采用PPT講解或發放健康手冊的方式,提高患者掌控疾病的認知水平,為自主鍛煉提供動力[13]。目標不清晰、自制力較差是多數患者自護過程中的主要問題,行為轉變階段的自我承諾和強化管理干預,可幫助其設立目標并執行[14]。
腦梗死患者一方面要經歷記憶力減弱、溝通障礙等生理痛苦,另一方面承受自責、抑郁等心理折磨。此外,來自社會、經濟方面的困擾,加重患者負擔感。沉重的心理壓力,影響患者預后,加重病情。本研究結果顯示,研究組干預12周后SPBS評分、負擔評價低于對照組(P<0.05)。分析原因:由于行為轉變理論管理模式下的居家護理以患者身心護理為核心,在對患者日常行為干預的同時,也關注其心理健康[15]。行之有效的心理疏導,可降低疾病給患者帶來的自卑感和特殊感。自理能力是影響患者負擔感的重要因素,神經和肢體運動功能的好轉,可增強患者的自理能力,降低其負擔感[16]。良好的社會支持是降低患者負擔感受的重要條件,鼓勵家屬全程參與護理工作,有利于增強患者的抗病信念。
養成規律的日常鍛煉行為是達到理想預后的關鍵[17]。本研究結果顯示,研究組自我管理行為評分高于對照組(P<0.05),表明與行為轉變理論中針對性的技能指導、合理的維持干預密切相關。護理人員在行為轉變階段給予患者、家屬護理技能指導,有利于增強自護能力。在維持階段,運用刺激控制、回訪的干預措施,可幫助患者抵御外界干擾,保持良好護理習慣[18]。另外,行為轉變理論管理模式下的居家護理可降低患者自我負擔感,提高其自我管理能力。
綜上所述,對老年腦梗死居家護理患者實施行為轉變理論管理模式下的居家護理,可改善其神經、軀體運動恢復狀況,緩解其自我負擔感,規范自我管理行為。

