經皮輔助關節囊微創入路全髖關節置換術的學習曲線
朱樂銀, 顧英駿, 朱成棟, 喬高山, 胡天勝
(揚州大學醫學院附屬儀征市人民醫院關節外科,江蘇 儀征 211400)
全髖關節置換術(total hip arthroplasty,THA)是治療股骨頭缺血性壞死、髖關節發育不良等髖關節疾病最成熟有效的技術之一[1]。隨著科技的發展及患者治療期望值越來越高,THA逐漸向微創領域推進。經皮輔助關節囊微創(supercapsalar percutaneously assisted total hip,SuperPATH)入路THA是經臀小肌和梨狀肌間隙,不切斷髖部外旋肌群,保留髖關節囊的微創術式。有學者[2]認為SuperPATH入路是常規后外側入路改進而來,掌握常規手術技巧的情況下,學習曲線短,易于掌握;也有學者[3]認為該入路與常規后外側入路有明顯的差異,學習曲線長,不易掌握。2015年10月至2017年10月,我科采用SuperPATH入路THA術治療102例髖關節疾病患者,現比較分析前后手術病例的相關指標,探討該術式的學習曲線。
1 對象與方法
1.1 臨床資料
1.1.1 研究對象 選擇術前評估能耐受手術,體重指數<35 kg/m2,術前CT示髖臼無缺損,股骨頭缺血性壞死、髖關節發育不良、股骨頸骨折Garden Ⅳ型需行髖關節置換,未有髖關節置換史,能完成定期隨訪的102例髖關節疾病患者,其中男36例,女66例,年齡為43~82歲;股骨頭壞死37例,股骨頸骨折58例,骨性關節炎7例。排除標準:① 術前評估有手術禁忌;② 體重指數≥35 kg/m2;③ 術前不能獨自行走;④ 嚴重髖關節發育不良者;⑤ 關節畸形、關節僵硬者;⑥ 髖關節需要翻修者;⑦ 術前全身或髖部有感染者。本研究獲醫院倫理委員會審批,所有患者或家屬均簽署知情同意書。
1.1.2 使用材料 髖關節假體均選用美國瑞特醫療技術公司生產提供的組配式假體,手術由同一主刀醫生完成,同一醫生團隊負責管理及隨訪。
1.2 手術方法
患者取側臥位,行硬膜外麻醉。從大轉子尖端沿股骨軸線向近端切開,長6~8 cm。順臀大肌纖維方向鈍性分離,自臀小肌和梨狀肌間隙進入處理股骨側。順次股骨擴髓,安裝假體柄,截斷股骨頸取出股骨頭。選取經皮穿刺通道,保留套管進行直視下髖臼打磨,植入髖臼假體,安裝組配式股骨頸、股骨頭假體,助手幫助下精確復位,檢查關節穩定性。沖洗后修復上關節囊,縫合切口,不放置引流管。
1.3 圍術期處理
術前半小時使用抗生素,術后連續使用48 h。術前12 h開始口服艾瑞昔布。術后使用低分子肝素預防血栓。術后無須特殊體位,患者清醒后囑其主動活動患肢關節,術后6 h后根據患者情況在康復師幫助下扶助行器下地。
1.4 觀察指標及療效評價
記錄切口長度、手術時間、術中出血量、首次下地時間、住院時間、并發癥及臼杯前傾角、臼杯外展角、術后24 h疼痛視覺模擬量表(visual analogue scale,VAS)評分及術后第7天髖關節功能Harris評分。
1.5 統計學處理
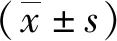
2 結果
2.1 手術情況
102例患者均獲得隨訪,時間6~25個月。手術切口長度為(6.70±0.69)cm,手術時間為(77.75±15.29)min,術中出血量為(283.82±135.73)mL,首次下地時間為(1.61±1.05)d,住院時間為(8.59±2.68)d,臼杯前傾角為(14.86±1.58)°,臼杯外展角為(44.15±2.13)°,術后24 h VAS評分為(2.68±0.46)分,術后第7天Harris評分為(71.76±5.34)分。發生假體脫位1例、假體周圍骨折1例,并發癥發生率為1.96%,無深靜脈血栓、雙下肢不等長、切口或假體感染、假體松動等嚴重并發癥。
2.2 學習期與穩定期患者手術相關指標比較
根據SuperPATH-THA 手術例數與相關指標的比較,手術時間、術中出血量、住院時間在完成36例手術后其波動幅度減小,趨于穩定,見圖1。因此以36例為界,分為學習期(36髖)和穩定期(66髖)。SuperPATH-THA穩定期的手術時間、術中出血量、首次下地時間、住院時間均明顯小于學習期,差異均有統計學意義(P均<0.01);學習期和穩定期手術切口長度無明顯差異(P>0.05),見表1。學習期和穩定期臼杯前傾角、臼杯外展角、術后24 h VAS評分及術后第7天髖關節功能Harris評分的差異均無統計學意義(P均>0.05),見表2。學習期術中并發癥2例,其中假體脫位1例,假體周圍骨折1例,穩定期無術中術后并發癥。
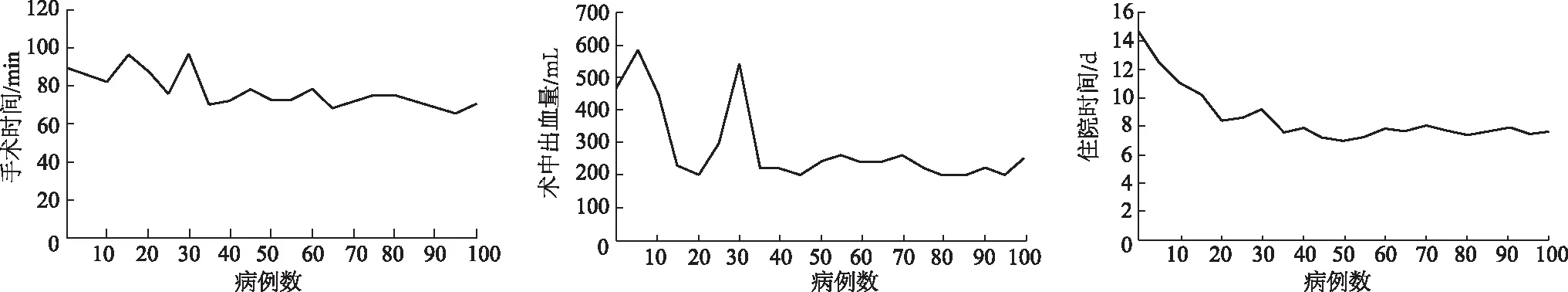
圖1 手術病例數與手術時間、術中出血量、住院時間的關系
表1 學習期和穩定期患者術中相關指標比較
表2 學習期和穩定期患者術后情況比較
3 討論
隨著加速康復外科理念的推廣,髖關節置換術被國家衛生健康委列為加速康復外科骨科試點手術之一。髖關節置換的加速康復計劃要求減少患者的創傷,早期下床活動,更好地維護肌肉功能,手術微創化是重要環節。對傳統髖關節置換術的手術入路、操作方法和手術工具進行改進,能夠在較小的切口內完成髖關節置換,最大限度地減少術中肌肉軟組織的損傷和手術應激是加速康復外科發展的方向。SuperPATH-THA從臀小肌與梨狀肌間隙進入,未切斷髖部外旋肌群,保留髖關節周圍組織,借助微創器械植入組配式假體,可實現早期快速康復[4]。與常規后側入路相比,SuperPATH入路具有以下優勢:① 切口平均長度明顯縮短;② 未切斷髖部外旋肌群,原位處理股骨側,關節穩定,不易脫位[5];③ 手術創傷小、術后疼痛輕,體位無須特殊限制,術后恢復快。
然而,SuperPATH-THA也存在一定的局限性: ① SuperPATH 入路不脫位髖關節原位處理股骨側,置入股骨假體,無小轉子參考,股骨假體前傾的判斷存在一定困難。② 由于術野限制,髖臼打磨深度、范圍觀察困難。③ 由于股骨的遮擋,髖臼假體置入錯位率較高,髖臼假體位置的判斷困難[6]。Rasuli等[7]報道SuperPATH入路學習曲線稍偏長,在行 50例患者手術后仍未達穩定期。本研究對同一術者完成的100例以上連續性SuperPATH-THA 病例進行分析,可以作為學習曲線的基準的研究。對102例SuperPATH-THA病例的臨床資料分析后發現,依靠固定團隊的配合,在完成 36例手術后,手術時間、術中出血量、首次下地時間、住院時間均明顯減少。我們認為SuperPATH-THA的學習曲線至少應完成36例手術。SuperPATH-THA沿用多數臨床醫師熟悉的后外側小切口,降低了學習曲線的難度,易于掌握,而且必要時可以隨時延長切口使之轉為標準后外側入路,手術風險較低。SuperPATH-THA學習難度主要在于PATH入路(經皮輔助通道處理髖臼側技術)和SuperCap入路(原位處理股骨側技術)操作方法陌生,且與專業器械使用、手術入路、手術操作的熟練程度有關。在熟練掌握后外側入路髖關節置換術后,能夠更快地掌握SuperPATH-THA手術。
本組病例的經驗總結如下: ① SuperPATH入路切口相對比較小,需通過術前CT和X線片進行評估,測量股骨柄大小和插入的深度,縮短手術時間。② 結合術前模板測量評估髓腔銼的大小,植入假體型號與髓腔銼對應。開口銼開口后選擇術前匹配鉸刀一次成型,直接插入Profemur Z柄。③ 窄鋸片沿髓腔銼斜面切斷股骨頸,如股骨頭取出困難,可鑿塊分塊取出;也可在股骨頸基底部和頭下分次截骨,先取出股骨頸骨塊,股骨頭取出更加方便。④ 熟練操作后可不使用瞄準手柄或入口定位器,直接在股骨干后方1.5~2.0 cm處選取經皮通道,直接穿刺插入套管,無須緊貼股骨后緣。骨鉤插入髓腔銼將股骨牽向前方,瞄準器維持在外展角(45±5)°及前傾角(15±5)°,依次磨銼髖臼。⑤ 在髖臼復位試模時,可選擇短試模頸,避免長試模頸取出困難,從而免去多次反復測試,減少肌肉過度牽拉,簡化手術。⑥ 使用無釘壓配技術固定髖臼,不僅初始穩定性好,能夠早期活動,還可以避免因使用螺釘引起的副損傷,不過髖臼螺釘的使用存在爭議[8]。本組除1例骨質疏松采用螺釘固定外,均采用壓配技術,患者早期下床活動,未發生假體松動和移位。
本研究存在的不足: ① 僅分析了單一團隊單一醫師的學習曲線,未對不同資質醫師的學習曲線統計分析;② 術者臨床經驗、操作技術、對解剖的熟悉程度不等,研究結果可能會有所不同[9],THA的學習曲線會存在差異。
綜上所述,SuperPATH-THA具有創傷小、出血少、住院時間短、并發癥發生率低等優勢,但需要一定學習曲線,要求手術者逐步熟悉手術操作,循序漸進,不斷掌握手術技巧。

