術后輔助化療對早期非小細胞肺癌患者預后的影響研究
王秋桐,曹婷婷,周瑋瑋,王明,吳爽,趙瑞,姜俊杰
肺癌是全球死亡率最高的惡性腫瘤,2021年,全美新增189萬例肺癌患者,死亡約60萬例患者[1],中國肺癌患者死亡率也一直遠高于其他腫瘤[2]。非小細胞肺癌(non-small cell lung cancer,NSCLC)患者約占肺癌患者總例數(shù)的85%,手術切除是其主要治療策略,而早期NSCLC患者術后的預后情況存在較大差異,仍然有腫瘤復發(fā)和轉(zhuǎn)移的風險[3],且NSCLC患者術前也可能因腫瘤細胞微轉(zhuǎn)移導致局部復發(fā)和遠處轉(zhuǎn)移[4-6]。有研究指出,術后輔助化療可明顯延長ⅡA~ⅢA期NSCLC患者的總生存期(overall survival,OS),但并不能使ⅠA期和ⅠB期NSCLC患者獲益[7-8]。《中華醫(yī)學會腫瘤學分會肺癌臨床診療指南(2021版)》[9]指出,對于有低分化腫瘤、胸膜浸潤等高危因素的ⅠB期NSCLC患者術后不推薦采用輔助化療;而美國國家綜合癌癥網(wǎng)絡(National Comprehensive Cancer Network,NCCN)卻指出,對于存在高危因素的ⅠB期NSCLC患者術后推薦采用輔助化療[10]。此外,PARK等[11]的研究結(jié)果顯示,術后輔助化療并不能給早期NSCLC患者帶來生存獲益;而ZHANG等[12]的研究卻指出,ⅠB~ⅡA期NSCLC患者術后接受輔助化療可明顯延長生存期。綜上,早期NSCLC患者術后接受輔助化療的療效仍存在爭議。本研究旨在分析術后輔助化療對早期NSCLC患者預后的影響,以期為早期NSCLC患者術后是否接受輔助化療提供參考依據(jù)。
1 對象與方法
1.1 研究對象 選取2013—2018年滄州市中心醫(yī)院腫瘤科收治的早期NSCLC患者1 460例為研究對象。納入標準:(1)接受楔形切除術、肺段切除術、肺葉切除術、全肺切除術并行淋巴結(jié)清掃或采樣;(2)采用國際肺癌研究協(xié)會(International Association for the Study of Lung Cancer,IASLC)第八版肺癌TNM分期標準[13],結(jié)合病理學和CT檢查結(jié)果,確診為早期(ⅠA、ⅠB期)NSCLC患者;(3)年齡>18歲;(4)病歷信息、隨訪記錄完整;(5)術后生存時間>1個月;(6)簽署知情同意書。排除標準:(1)腫瘤直徑>4 cm患者;(2)淋巴上皮癌、腺樣囊性癌等不常見癌癥類型患者;(3)術后接受輔助化療以外的其他治療方式(靶向治療、放療、免疫治療)患者;(4)術前接受輔助放化療患者;(5)NSCLC不是第一原發(fā)腫瘤患者。本研究經(jīng)滄州市中心醫(yī)院倫理委員會審核通過。
1.2 臨床資料收集 收集患者一般資料,包括年齡、性別、腫瘤分化程度、病變側(cè)別、病理學分型、腫瘤原發(fā)位置、手術類型、腫瘤直徑、胸膜浸潤情況、分期,統(tǒng)計患者術后輔助化療情況、術后危險因素評分、生存情況、中位生存時間(median survival time,mST)和5年生存率。根據(jù)《NCCN 2021版NSCLC指南》[14]提出的NSCLC患者復發(fā)高危因素(腫瘤直徑>4 cm、腫瘤低分化、神經(jīng)內(nèi)分泌腫瘤、臟器胸膜浸潤、楔形切除術、血管浸潤和淋巴結(jié)狀態(tài)不明),對患者進行術后危險因素評分,1個危險因素記1分,≥2分為復發(fā)高危患者。由于本研究不包含腫瘤直徑>4 cm的患者,所以這個高危因素已被排除。隨訪截止時間為2021-12-01,主要通過電話聯(lián)系或患者來本院進行病理學或影像學復查獲取其腫瘤復發(fā)和生存情況。生存時間指患者從確診開始至因肺癌或其并發(fā)癥死亡或隨訪截止時間。根據(jù)患者接受術后輔助化療情況,將其分為術后輔助化療組(251例)和未術后輔助化療組(1 209例)。由于術后輔助化療組與未術后輔助化療組患者例數(shù)相差較大,本研究采用傾向性評分匹配來減少基線數(shù)據(jù)對最終結(jié)果的影響,采用鄰近匹配算法,比例為1∶1,卡鉗值設為0.01,數(shù)據(jù)完成匹配后變量絕對標準化平均差≤0.01被認為匹配平衡,最終兩組均納入237例患者。根據(jù)474例患者預后情況,將其分為死亡組(102例)和存活組(372例)。
1.3 統(tǒng)計學方法 采用SPSS 25.0進行數(shù)據(jù)分析。計數(shù)資料以相對數(shù)或絕對數(shù)表示,組間比較采用χ2檢驗;早期NSCLC患者預后影響因素分析采用多因素Cox回歸分析;使用Graphpad Prsim軟件和Kaplan-Meier法繪制生存曲線,mST比較采用Logrank檢驗,5年生存率比較采用Z檢驗。以P<0.05為差異有統(tǒng)計學意義。
2 結(jié)果
2.1 死亡組和存活組患者臨床資料比較 死亡組和存活組患者年齡、病變側(cè)別、腫瘤原發(fā)位置、手術類型、腫瘤直徑、胸膜浸潤情況、分期、術后輔助化療情況比較,差異無統(tǒng)計學意義(P>0.05);死亡組和存活組患者性別、腫瘤分化程度、病理學分型、術后危險因素評分比較,差異有統(tǒng)計學意義(P<0.05),見表1。

表1 死亡組和存活組患者臨床資料比較〔n(%)〕Table 1 Comparison of clinical data between death group and survival group
2.2 早期NSCLC患者預后影響因素的多因素Cox回歸分析 以年齡(賦值:<50歲=1,50~65歲=2,>65歲=3)、性別(賦值:男=1,女=2)、腫瘤分化程度(賦值:高分化=1,中分化=2,低分化=3,未分化=4)、病變側(cè)別(賦值:左側(cè)=1,右側(cè)=2)、病理學分型(賦值:腺癌=1,鱗癌=2,腺鱗癌=3)、腫瘤原發(fā)位置(賦值:肺上葉=1,肺中葉=2,肺下葉=3)、手術類型(賦值:楔形切除術=1,肺段切除術=2,肺葉切除術=3,全肺切除術=4)、腫瘤直徑(賦值:1~10 mm=1,11~20 mm=2,21~30 mm=3,31~40 mm=4)、胸膜浸潤情況(賦值:是=1,否=2)、分期(賦值:ⅠA期=1,ⅠB期=2)、術后輔助化療情況(賦值:是=1,否=2)、術后危險因素評分(賦值:<2分=1,≥2分=2)為自變量,早期NSCLC患者預后為因變量(賦值:死亡=1,存活=0),進行多因素Cox回歸分析,結(jié)果顯示,年齡為>65歲,性別,腫瘤分化程度為中、低分化及術后輔助化療是早期NSCLC患者預后的獨立影響因素(P<0.05),見表2。
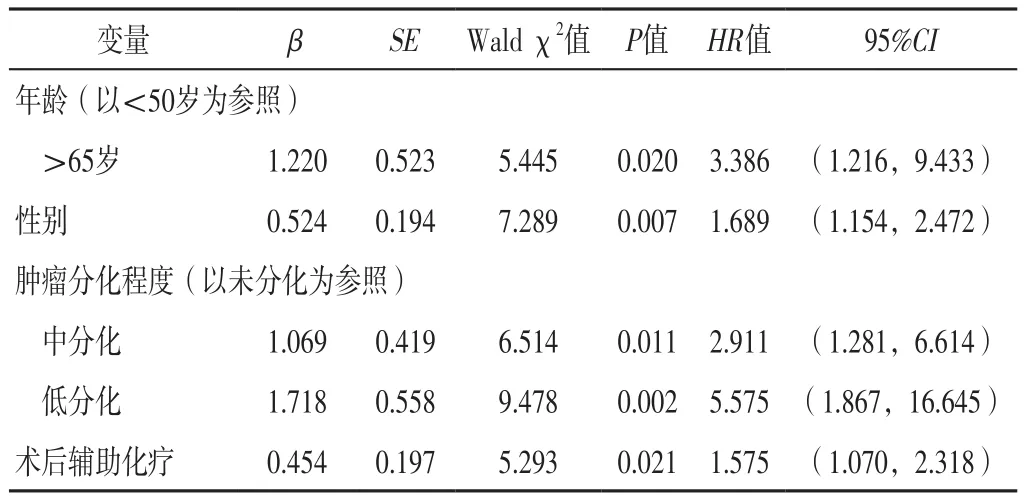
表2 早期NSCLC患者預后影響因素的多因素Cox回歸分析Table 2 Multivariate Cox regression analysis of influencing factors of prognosis of patients with early NSCLC
2.3 術后輔助化療組和未術后輔助化療組患者臨床資料比較術后輔助化療組和未術后輔助化療組患者年齡、性別、腫瘤分化程度、病變側(cè)別、病理學分型、腫瘤原發(fā)位置、手術類型、腫瘤直徑、胸膜浸潤情況、分期、術后危險因素評分比較,差異無統(tǒng)計學意義(P>0.05),見表3。

表3 術后輔助化療組和未術后輔助化療組患者臨床資料比較〔n(%)〕Table 3 Comparison of clinical data between postoperative adjuvant chemotherapy group and non postoperative adjuvant chemotherapy group
2.4 術后輔助化療組和未術后輔助化療組患者mST、5年生存率比較 術后輔助化療組患者mST為85個月,長于未術后輔助化療組的74個月,差異有統(tǒng)計學意義(χ2=8.828,P=0.003);術后輔助化療組患者5年生存率為74.3%,與未術后輔助化療組的66.7%比較,差異無統(tǒng)計學意義(P=0.198),見圖1。
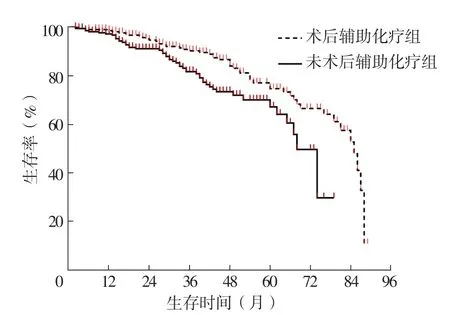
圖1 術后輔助化療組和未術后輔助化療組患者生存曲線Figure 1 Survival curve of patients in postoperative adjuvant chemotherapy group and non postoperative adjuvant chemotherapy group
2.5 術后輔助化療組和未術后輔助化療組不同病理學分型、腫瘤直徑、分期、術后危險因素評分患者mST、5年生存率比較
2.5.1 術后輔助化療組和未術后輔助化療組不同病理學分型患者mST、5年生存率比較 術后輔助化療組病理學分型為腺癌患者mST為86個月,長于未術后輔助化療組的74個月,差異有統(tǒng)計學意義(χ2=7.608,P=0.006)。術后輔助化療組病理學分型為腺癌患者5年生存率為80.8%,高于未術后輔助化療組的69.1%,差異有統(tǒng)計學意義(P=0.023),見圖2A。
術后輔助化療組病理學分型為鱗癌患者mST為81個月,與未術后輔助化療組的68個月比較,差異無統(tǒng)計學意義(χ2=0.974,P=0.324)。術后輔助化療組病理學分型為鱗癌患者5年生存率為63.6%,與未術后輔助化療組的76.0%比較,差異無統(tǒng)計學意義(P=0.338),見圖2B。
術后輔助化療組病理學分型為腺鱗癌患者mST為67個月,與未術后輔助化療組的74個月比較,差異無統(tǒng)計學意義(χ2=0.013,P=0.910)。術后輔助化療組病理學分型為腺鱗癌患者5年生存率為39.5%,與未術后輔助化療組的37.8%比較,差異無統(tǒng)計學意義(P=0.387),見圖2C。

圖2 術后輔助化療組和未術后輔助化療組不同病理學分型患者生存曲線Figure 2 Survival curves of patients with different pathological grades in postoperative adjuvant chemotherapy group and non postoperative adjuvant chemotherapy group
2.5.2 術后輔助化療組和未術后輔助化療組不同腫瘤直徑患者mST、5年生存率比較 術后輔助化療組腫瘤直徑為1~10 mm患者mST為84個月,與未術后輔助化療組的80個月比較,差異無統(tǒng)計學意義(χ2=0.245,P=0.620)。術后輔助化療組腫瘤直徑為1~10 mm患者5年生存率為68.6%,與未術后輔助化療組的72.1%比較,差異無統(tǒng)計學意義(P=0.372),見圖3A。
術后輔助化療組腫瘤直徑為11~20 mm患者mST為79個月,與未術后輔助化療組的74個月比較,差異無統(tǒng)計學意義(χ2=1.999,P=0.155)。術后輔助化療組腫瘤直徑為11~20 mm患者5年生存率為83.9%,與未術后輔助化療組的71.4%比較,差異無統(tǒng)計學意義(P=0.168),見圖3B。
術后輔助化療組腫瘤直徑為21~30 mm患者mST為88個月,與未術后輔助化療組的74個月比較,差異無統(tǒng)計學意義(χ2=2.964,P=0.085)。術后輔助化療組腫瘤直徑為21~30 mm患者5年生存率為87.8%,與未術后輔助化療組的79.3%比較,差異無統(tǒng)計學意義(P=0.194),見圖3C。
術后輔助化療組腫瘤直徑為31~40 mm患者mST為76個月,長于未術后輔助化療組的65個月,差異有統(tǒng)計學意義(χ2=10.010,P=0.002)。術后輔助化療組腫瘤直徑為31~40 mm患者5年生存率為82.3%,高于未術后輔助化療組的56.1%,差異有統(tǒng)計學意義(P=0.022),見圖3D。

圖3 術后輔助化療組和未術后輔助化療組不同腫瘤直徑患者生存曲線Figure 3 Survival curves of patients with different tumor diameters in postoperative adjuvant chemotherapy group and non postoperative adjuvant chemotherapy group
2.5.3 術后輔助化療組和未術后輔助化療組不同分期患者mST、5年生存率比較 術后輔助化療組ⅠA期患者mST為68個月,與未術后輔助化療組的62個月比較,差異無統(tǒng)計學意義(χ2=0.421,P=0.516)。術后輔助化療組ⅠA期患者5年生存率為58.3%,與未術后輔助化療組的65.5%比較,差異無統(tǒng)計學意義(P=0.374),見圖4A。
術后輔助化療組ⅠB期患者mST為86個月,長于未術后輔助化療組的74個月,差異有統(tǒng)計學意義(χ2=14.170,P<0.001)。術后輔助化療組ⅠB期患者5年生存率為81.0%,高于未術后輔助化療組的70.9%,差異有統(tǒng)計學意義(P=0.084),見圖4B。

圖4 術后輔助化療組和未術后輔助化療組不同分期患者生存曲線Figure 4 Survival curves of patients at different stages in postoperative adjuvant chemotherapy group and non postoperative adjuvant chemotherapy group
2.5.4 術后輔助化療組和未術后輔助化療組不同術后危險因素評分患者mST、5年生存率比較 術后輔助化療組術后危險因素評分<2分患者mST為88個月,與未術后輔助化療組的81個月比較,差異無統(tǒng)計學意義(χ2=1.049,P=0.306)。術后輔助化療組術后危險因素評分<2分患者5年生存率為37.5%,與未術后輔助化療組的38.1%比較,差異無統(tǒng)計學意義(P=0.090),見圖5A。
術后輔助化療組術后危險因素評分≥2分患者mST為79個月,長于未術后輔助化療組的60個月,差異有統(tǒng)計學意義(χ2=11.870,P=0.001)。術后輔助化療組術后危險因素評分≥2分患者5年生存率為77.6%,高于未術后輔助化療組的47.6%,差異有統(tǒng)計學意義(P=0.002),見圖5B。

圖5 術后輔助化療組和未術后輔助化療組不同術后危險因素評分患者生存曲線Figure 5 Survival curve of patients with different postoperative risk factor scores in postoperative adjuvant chemotherapy group and non postoperative adjuvant chemotherapy group
3 討論
手術是NSCLC患者的首選治療策略,但早期(Ⅰ期)患者術后5年生存率約為72.7%,ⅢA期患者術后5年生存率僅為23.6%[15],所以術后化療是NSCLC患者的重要輔助治療手段[16]。本研究結(jié)果顯示,術后輔助化療組患者mST長于未術后輔助化療組,提示術后輔助化療可以延長早期NSCLC患者的生存時間。術后輔助化療組患者5年生存率與未術后輔助化療組比較無統(tǒng)計學差異,這與蔡靜靜等[17]的研究結(jié)果一致,但MORGENSZTERN等[18]的研究卻指出,術后輔助化療可明顯提高ⅠB期NSCLC患者的5年生存率(66%與51%,P<0.000 1),這可能與研究納入患者的病理分期、數(shù)量及自身異質(zhì)性有關。
既往研究結(jié)果顯示,早期肺腺癌患者的復發(fā)率高于其他類型肺癌患者[17],但術后輔助化療會明顯改善患者OS[18]。本研究結(jié)果亦顯示,術后輔助化療組病理學分型為腺癌患者mST長于未術后輔助化療組,5年生存率高于未術后輔助化療組。XU等[19]的研究結(jié)果提示,肺鱗癌患者術后輔助化療后有較好的OS和無進展生存期(progression-free survival,PFS)。但本研究結(jié)果顯示,術后輔助化療組病理學分型為鱗癌、腺鱗癌患者mST、5年生存率與未術后輔助化療組比較無統(tǒng)計學差異,提示術后輔助化療不會給早期鱗癌和腺鱗癌患者帶來生存獲益,分析原因可能與納入患者所使用的分期標準不同及樣本量差異有關。
腫瘤直徑與NSCLC患者預后存在密切聯(lián)系。本研究結(jié)果顯示,術后輔助化療組腫瘤直徑為1~10、11~20、21~30 mm患者mST、5年生存率與未術后輔助化療組比較無統(tǒng)計學差異;術后輔助化療組腫瘤直徑為31~40 mm患者mST長于未術后輔助化療組,5年生存率高于未術后輔助化療組;這與《美國臨床腫瘤/癌癥護理協(xié)會非小細胞肺癌臨床實踐指南》[20]和TU等[21]的研究結(jié)果一致,提示腫瘤直徑為31~40 mm的早期NSCLC患者接受術后輔助化療有助于延長其生存時間。
對于早期NSCLC患者,是否采用術后輔助化療目前仍存在較大爭議,尤其是ⅠB期患者。BURDETT等[22]和HE等[23]的Meta分析結(jié)果顯示,術后輔助化療可以延長早期NSCLC患者的生存時間,而LI等[24]并不推薦ⅠB期NSCLC患者進行術后輔助化療,因為其通過Meta分析發(fā)現(xiàn),術后輔助化療并未提高ⅠB期NSCLC患者5年無病生存率(P=0.080),也未降低局部轉(zhuǎn)移和復發(fā)的風險,這可能與納入患者數(shù)量和患者個體差異有關。PIGNON等[5]的研究提出,術后輔助化療不會明顯延長早期(ⅠA期和ⅠB期)NSCLC患者的OS。本研究結(jié)果顯示,術后輔助化療組ⅠA期患者mST、5年生存率與未術后輔助化療組比較無統(tǒng)計學差異;術后輔助化療組ⅠB期患者mST長于未術后輔助化療組,5年生存率高于未術后輔助化療組;提示術后輔助化療可延長ⅠB期NSCLC患者的生存時間,但并不能延長ⅠA期NSCLC患者的生存時間。目前國內(nèi)外的診療指南均不推薦ⅠA期患者接受術后輔助化療[9-10],而ⅠB期患者是否需要進行術后輔助化療仍需要更多的隨機對照試驗來證明。
《NCCN 2021版NSCLC指南》[14]提出,NSCLC患者術后復發(fā)的高危因素主要包括腫瘤直徑>4 cm、腫瘤低分化、神經(jīng)內(nèi)分泌腫瘤、臟器胸膜浸潤、楔形切除術、血管浸潤和淋巴結(jié)狀態(tài)不明。但本研究使用的是IASLC第八版肺癌TNM分期標準[13],所以本研究不包含腫瘤直徑>4 cm的患者。本研究按照包含危險因素個數(shù)對患者進行術后危險因素評分,結(jié)果顯示,術后輔助化療組術后危險因素評分<2分患者mST、5年生存率與未術后輔助化療組比較無統(tǒng)計學差異;術后輔助化療組術后危險因素評分≥2分患者mST長于未術后輔助化療組,5年生存率高于未術后輔助化療組;提示術后輔助化療可明顯改善復發(fā)高危NSCLC患者的預后,這與《Ⅰ~ⅢB期非小細胞肺癌完全切除術后輔助治療指南(2021版)》[25]和《中華醫(yī)學會腫瘤學分會肺癌臨床診療指南(2021版)》[9]推薦的治療策略存在爭議。但本研究接受術后輔助化療的復發(fā)高危患者僅有85例,研究結(jié)果還需要進一步驗證。
綜上所述,術后輔助化療可以延長早期NSCLC患者的生存時間,尤其是病理學分型為腺癌、腫瘤直徑為31~40 mm、ⅠB期、術后危險因素評分≥2分患者。但本研究尚存在一定局限性,并未統(tǒng)計納入研究的早期NSCLC患者的具體化療方案及手術和化療的間隔時間,并未細化病理學分類,且為單中心研究,樣本量較小,以上因素可能會對研究結(jié)果造成一定影響。
作者貢獻:王秋桐、曹婷婷、周瑋瑋進行文章的構(gòu)思與設計、研究的實施與可行性分析、統(tǒng)計學處理;王秋桐撰寫與修訂論文;王明、姜俊杰進行數(shù)據(jù)收集、整理;王秋桐、吳爽、趙瑞進行結(jié)果的分析與解釋;王秋桐、姜俊杰負責文章的質(zhì)量控制及審校,并對文章整體負責、監(jiān)督管理。
本文無利益沖突。

