二維斑點追蹤分層應變技術定量評價冠狀動脈慢血流患者左心室收縮功能的價值
李瑩超,肖迎聰,任耀龍,楊磊,吉峰,王奕祺
冠狀動脈慢血流(coronary slow flow,CSF)是臨床冠狀動脈造影(coronary angiography,CAG)檢查中較為常見的冠狀動脈低灌注循環異常現象,可引起不同程度心肌缺血,甚至引發心肌梗死、惡性心律失常等心血管高危事件,嚴重影響患者生活質量及生命安全[1]。目前,CSF的具體發病機制尚不明確,臨床表現無特異性,確診需依賴有創CAG檢查,故漏診、誤診發生率高,且缺乏早期評估心肌損害的敏感性指標[2]。二維斑點追蹤成像技術(two dimensional speckle tracking echocardiography,2D-STE)突破了常規超聲心動圖的角度依賴,可早期準確識別心肌形變信息,量化評估各層心肌收縮功能,是一項具有較好發展前景的超聲心動圖新技術[3]。本研究采用2D-STE對CSF患者左心室心肌分層應變特征進行分析,探索早期評估CSF患者左心室收縮功能的超聲學方法,報道如下。
1 資料與方法
1.1 一般資料 選擇2018年7月—2021年10月于陜西中醫藥大學附屬醫院心血管內科收治并經CAG確診的CSF患者48例為研究對象(CSF組),男22例,女26例;年齡47~65(52.28±8.64)歲。同時選取同一時間段住院并經CAG確診為冠狀動脈血流正常者48例作為對照組,男23例,女25例,年齡46~66(53.58±8.76)歲。2組性別、年齡比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院倫理委員會批準(SZFYIEC-PJ-KY-2021年第20號),患者及家屬均知情同意并簽署知情同意書。
1.2 CSF病例選擇標準 (1)納入標準:①CAG明確冠狀動脈無狹窄;②CAG顯示至少1支冠狀動脈存在造影劑充盈延遲,即CTFC>27[4]。(2)排除標準:①CAG明確冠狀動脈慢血流合并痙攣、冠狀動脈畸形、心肌橋、冠狀動脈夾層、冠狀動脈擴張者;②合并存在心力衰竭、病態竇房結綜合征、瓣膜性心臟病、先天性心臟病、心肌炎、心肌病者;③合并存在其他系統嚴重器質性疾病者;④影像資料質量欠佳,不利于研究分析者。
1.3 觀察指標與方法
1.3.1 CAG檢查:采用飛利浦UNIQ大型C臂數字化減影血管造影機行冠狀動脈造影術,2組患者均采用Judkin’s法經皮橈動脈穿刺依次行左、右冠狀動脈造影,每支血管至少行3個以上多體位投照。冠狀動脈血流以TIMI血流幀數(TIMI frame count, TFC)進行診斷[4]。CAG結果均由2名高年資心血管介入專科醫師共同判讀。
1.3.2 常規超聲心動圖檢查:采用Philips EPIQ 7C彩色超聲診斷儀,探頭型號:S5-1,探頭頻率:1~5 MHz。受檢者左側臥位,于前胸部正確位置貼敷電極片后連接心電圖,囑患者平靜呼吸,分別采集四腔心切面、心尖左心室長軸切面、兩腔心切面、心尖左心室短軸切面、乳頭肌切面、二尖瓣切面的動態二維超聲圖像;在心尖四腔心切面與心尖兩腔心切面分別勾畫左心室心內膜輪廓,采用Simpson法測算左心室舒張末期容積(LVEDV)、左心室收縮末期容積(LVESV)、每搏輸出量(SV)及左心室射血分數(LVEF)。于左心室長軸切面獲取舒張末期左心室后壁厚度(LVPWT)與室間隔厚度(IVST)。各切面均至少采集5個心動周期,影像資料存盤以供后期脫機分析。
1.3.3 圖像脫機分析:采用Philips Qlab9.0工作站對超聲影像資料進行脫機分析;軟件系統根據左心室輪廓自動生成感興趣區,并據感興趣區將左心室壁心肌分為下層、中層和外層,分別記錄軟件獲取的以上6切面分層應變參數信息,計算左心室長軸切面心肌縱向分層應變(global longitudinal strains, GLS)和左心室短軸心肌環向分層應變(global circumferential strains, GCS)平均值,據左心室心肌3層GLS和GCS計算內外膜應變差,即左心室心肌跨壁應變梯度,以△GLS與△GCS表示。所有參數均取5個心動周期獲取結果的平均值,影像分析由2名高年資超聲專科醫師共同進行。
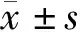
2 結 果
2.1 2組患者臨床資料比較 2組患者的性別、年齡、心率、體質量指數(BMI)、高血壓病史、糖尿病病史、吸煙史等資料比較,差異均無統計學意義(P>0.05),見表1。

表1 對照組與CSF組患者臨床資料比較
2.2 2組患者TFC結果比較 CSF組患者前降支、回旋支、右冠狀動脈TFC顯著高于對照組(P<0.01),見表2。
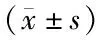
表2 對照組與CSF組患者冠狀動脈TFC比較
2.3 2組患者常規超聲心動圖參數比較 2組患者IVST、LVPWT、LVEDV、LVESV、SV、LVEF比較,差異均無統計學意義(P>0.05),見表3。
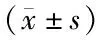
表3 對照組與CSF組患者常規超聲心動圖參數比較
2.4 左心室心肌分層應變參數及應變曲線比較 2組患者左心室3層心肌GLS與GCS均從內向外逐漸遞減。CSF組患者左心室心內膜下層、中層及外層GLS較對照組各層均明顯降低(P<0.05),△GLS亦明顯低于對照組(P<0.05),而各層GCS、△GCS與對照組比較差異無統計學意義(P>0.05),見表4及圖1。

表4 對照組與CSF組患者左心室心肌分層應變參數比較

注:1,2,3對照組;4,5,6 CSF組
2.5 左心室心肌分層應變參數預測CSF左心室收縮功能的價值 ROC曲線結果顯示,△GLS最佳截斷值為-4.765,AUC為0.764,優于心內膜下層、中層、外層GLS單獨預測效能(Z=2.163、2.653、2.325,P<0.05),見表5、圖2。

圖2 應變參數預測CSF左心室收縮功能的ROC曲線

表5 左心室心肌分層應變參數預測CSF左心室收縮功能的價值
3 討 論
流行病學調查資料顯示,在疑診冠心病患者中CSF的診斷率為1%~7%,約80%患者存在典型的反復發作性胸痛癥狀,且CSF患者發生惡性心律失常、急性心肌梗死、猝死的風險較正常人群明顯增高,嚴重影響患者生活質量及生命安全[5-7]。目前,學術界認為CSF的發生與冠狀動脈內皮功能障礙、炎性反應、自主神經功能紊亂、胰島素抵抗等多種因素有關[8-11],但其具體發病機制尚不明確。因此,早期識別并及時診斷對于預防CSF患者心血管惡性事件的發生及制定針對性的治療方案具有重要的臨床意義。
現階段CSF的臨床確診依賴于CAG,但其為侵入性有創檢查,且存在放射暴露、價格昂貴及無法實現短期重復檢查的缺點,而心電圖、常規超聲心動圖對于CSF的臨床診斷敏感度及特異度均較低,導致CSF患者的跟蹤隨訪及治療效果評價僅憑主觀癥狀判斷,無客觀、量化影像學評價指標,嚴重制約了CSF臨床診治。目前,常規超聲心動圖檢查廣泛應用于心血管系統疾病診斷與篩查,相關研究結果顯示[12],CSF患者常規超聲心動圖參數與正常人群比較無差異,與本研究結果相一致;分析其原因可能是CSF導致的早期心肌細胞缺血對患者心室收縮功能的影響無法被常規超聲心動圖發現,進一步驗證了常規超聲心動圖檢查在CSF診斷方面的不足。
2D-STE基于二維超聲聲像圖超聲斑點分析心肌各節段應變,可對心肌舒縮功能進行定量分析評價,具有不受呼吸、心搏及角度影響的優勢,且準確度、敏感度高,可重復性強,是現階段超聲心動圖評估心肌功能的一項新技術[13-15]。張妍等[16]應用2D-STE評價CSF對左心室功能的影響,研究結果顯示,CSF患者左心室收縮功能二維應變參數均降低,說明收縮功能已經受損,但未能對其診斷CSF左心收縮功能的效能進行分析及驗證。本研究基于2D-STE對比分析了2組患者左心室心肌分層應變參數發現,與CAG正常血流患者相比,CSF組患者左心室各層心肌細胞GLS與△GLS均降低,且差異具有統計學意義,而3層心肌中心內膜下層GLS降低最為顯著,分析其原因可能與心肌缺血發生時最早從心內膜下層開始有關,隨著缺血程度的加重該趨勢從內而外依次累及中層及外膜下層。另外,從心肌解剖角度出發,心內膜下層呈螺旋狀排列,故在心肌運動中為縱向應變,而中層心肌呈環形排列結構,心肌運動呈環向應變,因此,在輕度缺血發生時縱向應變受損,而環向應變仍保持正常狀態,可解釋本研究中CSF患者各層心肌GCS與△GCS無明顯變化。因此,對于臨床癥狀表現典型,且經CAG確診的CSF患者可通過心內膜下層GLS與△GLS定量評估左心室收縮功能,用于臨床隨訪及療效判定。
另外,心肌特有的排列順序導致了心臟收縮過程中各層心肌的縱向與環向應變存在跨壁梯度[17]。本研究中也觀察到了該跨壁梯度特征,即心內膜層GLS與GCS均最大,而CSF組患者△GLS明顯低于對照組,其原因可能與心臟搏動過程中心內膜心肌細胞收縮幅度更大、做功更多、氧需求更高、對缺血更為敏感有關,因此,心肌受損過程中心內膜下層GLS降低更早、更為明顯。同時,ROC曲線分析結果也表明左心室△GLS對CSF具有較高的診斷效能。而Wang等[18]研究結果則顯示,CSF組患者△GLS與對照組比較差異無統計學意義,與本研究結果不一致,分析其原因可能與2項研究中研究對象心肌各節段缺血程度、冠狀動脈病變分布不同有關。
本研究從實際臨床問題出發,采用基于2D-STE的左心室心肌分層應變參數對CSF患者左心室收縮功能進行定量分析,明確了心內膜下層心肌GLS與△GLS可作為評價CSF患者左心室收縮功能的敏感性指標,補充了CSF臨床缺乏可靠、無創隨訪與療效評價指標的不足,具有較好的推廣應用價值。但本研究樣本容量較少,觀察周期較短,后期將進一步擴大樣本量開展多中心臨床研究,以期為CSF的早期診斷、病情評估及療效評價提供更為可靠的研究數據。
利益沖突:所有作者聲明無利益沖突
作者貢獻聲明
李瑩超:設計研究方案,實施研究過程,論文撰寫;肖迎聰:分析試驗數據,論文審核;任耀龍、楊磊:實施研究過程,數據收集;吉峰、王奕祺:統計學分析,論文終審

