血清sTNF-R1、IGFBP-2、CFH對狼瘡性腎炎患兒疾病活動度及預后的評估價值*
焦書麗,趙榮香,陳 竹,史洋溢,任 丹
電子科技大學醫學院附屬綿陽醫院·綿陽市中心醫院兒科,四川綿陽 621000
系統性紅斑狼瘡是一種有多系統損害的慢性自身免疫性疾病,狼瘡性腎炎(LN)是其最嚴重的并發癥之一。LN是造成患兒終末期腎衰竭的重要疾病之一,而近幾年兒童的發病率也呈現上升趨勢[1]。可溶性腫瘤壞死因子受體1(sTNF-R1)是一種具有生物學活性的分泌性蛋白,也是一種炎性因子,可通過與腫瘤壞死因子-α(TNF-α)結合發揮生物學效應,與多種自身免疫疾病、腫瘤等發生密切相關[2]。胰島素樣生長因子結合蛋白-2(IGFBP-2)屬于IGFBPs家族成員之一,是一種多肽類因子。研究報道稱,血清IGFBP-2在腎病綜合征中升高,也是2型糖尿病腎功能惡化的重要預測因子[3]。補體因子H(CFH)是一類在補體激活途徑中起調節作用的血漿蛋白,血清CFH水平降低對診斷IgA腎病發生具有較高臨床價值[4]。因此,本研究通過檢測LN患兒血清sTNF-R1、IGFBP-2、CFH的表達水平,分析其與疾病活動度及預后的關系,并探討其對LN患兒臨床預后的預測價值,從而為LN患兒的臨床治療提供理論依據。
1 資料與方法
1.1一般資料 選取2016年1月至2018年7月在本院兒科接受治療的LN患兒100例(LN組)作為研究對象,其中男性43例,女性57例,平均年齡(10.29±3.14)歲。納入標準:(1)符合中華醫學會兒科學分會腎臟病學組制訂的《狼瘡性腎炎診治循證指南(2016)》對兒童LN診斷標準[5];(2)首次診斷治療;(3)臨床隨訪病歷資料完整;(4)患兒家屬均簽署知情同意書,且自愿簽署知情承諾書。排除標準:(1)存在惡性腫瘤疾病;(2)原發腎臟病或其他繼發腎臟病;(3)存在嚴重感染;(4)存在血液系統疾病;(5)近期有激素或免疫抑制劑治療史;(6)精神疾病。根據系統性紅斑狼瘡疾病活動度(SLEDAI)評分將LN患兒分為活動組(SLEDAI評分≥10分,n=59)和非活動組(SLEDAI評分<10分,n=41)。另選取同期本院體檢健康兒童50例作為對照組,其中男性25例,女性25例;平均年齡(11.05±3.69)歲。LN組與對照組性別、年齡比較差異無統計學意義(P>0.05),具有可比性。本研究已獲得本院倫理委員會批準。
1.2方法
1.2.1臨床資料收集 收集LN患兒的臨床資料,包括年齡、性別、SLEDAI評分及實驗室指標[如24 h尿總蛋白(24 h-UTP)、超敏C-反應蛋白(hs-CRP)、抗雙鏈DNA抗體(anti-dsDNA)、補體C3]。
1.2.2血清sTNF-R1、IGFBP-2、CFH檢測 所有受試兒童均在入院后24 h內及體檢時空腹抽取靜脈血5 mL,常規離心后留取上清液,置于-80 ℃冰箱保存待檢。采用酶聯免疫吸附試驗檢測血清sTNF-R1、IGFBP-2、CFH水平,血清sTNF-R1試劑盒購自深圳晶美生物工程有限公司,血清IGFBP-2試劑盒購自上海鈺博生物科技有限公司,血清CFH試劑盒購自上海齊-生物科技有限公司,嚴格按照說明書實施操作步驟。
1.3預后評估 采用門診及電話等方式對LN患兒進行為期2年隨訪,2個月隨訪1次,記錄患兒預后情況。根據LN患兒預后情況[6],分為預后良好組72例(腎功能完全緩解或部分緩解)和預后不良組28例(腎功能未緩解,甚至惡化進展至腎功能不全、終末期腎病或死亡)。
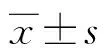
2 結 果
2.1LN組與對照組血清sTNF-R1、IGFBP-2、CFH比較 LN組血清sTNF-R1、IGFBP-2、CFH水平與對照組相比,差異有統計學意義(P<0.05),見表1。

表1 LN組與對照組血清sTNF-R1、IGFBP-2、CFH比較
2.2LN患兒活動組與非活動組血清sTNF-R1、IGFBP-2、CFH比較 活動組血清sTNF-R1、IGFBP-2、CFH水平與非活動組相比,差異有統計學意義(P<0.05),見表2。

表2 LN患兒活動組與非活動組血清sTNF-R1、IGFBP-2、CFH比較
2.3相關性分析 Pearson相關性分析結果顯示,血清sTNF-R1、IGFBP-2與24 h-UTP、hs-CRP、SLEDAI評分呈正相關(P<0.05);血清CFH與24 h-UTP、hs-CRP、anti-dsDNA、SLEDAI評分呈負相關(P<0.05);血清IGFBP-2、CFH與補體C3呈正相關(P<0.05)。見表3。

表3 血清sTNF-R1、IGFBP-2、CFH與臨床指標的相關性分析
2.4LN患兒預后良好組與預后不良組血清sTNF-R1、IGFBP-2、CFH比較 LN患兒預后不良組血清sTNF-R1、IGFBP-2水平高于預后良好組,血清CFH水平低于預后良好組,差異均有統計學意義(P<0.05),見表4。

表4 LN患兒預后良好組與預后不良組血清sTNF-R1、IGFBP-2、CFH比較
2.5影響LN患兒不良預后的危險因素分析 多因素分析結果顯示,24 h-UTP及血清sTNF-R1、IGFBP-2、CFH是影響LN患兒不良預后的獨立危險因素(P<0.05),見表5。

表5 影響LN患兒不良預后的危險因素分析

續表5 影響LN患兒不良預后的危險因素分析
2.6血清sTNF-R1、IGFBP-2、CFH對LN患兒不良預后的評估價值 ROC曲線分析結果示,血清sTNF-R1預測LN患兒不良預后的AUC為0.785(95%CI:0.690~0.879),截斷值為6.91 ng/mL,靈敏度和特異度分別為0.667、0.703;血清IGFBP-2預測LN患兒不良預后的AUC為0.769(95%CI:0.664~0.874),截斷值為515.88 ng/mL,靈敏度和特異度分別為0.794、0.648;血清CFH預測LN患兒不良預后的AUC為0.850(95%CI:0.771~0.926),截斷值為271.35 μg/mL,靈敏度和特異度分別為0.714、0.811;三者聯合檢測預測LN患兒不良預后的AUC為0.901(95%CI:0.828~0.967),靈敏度和特異度分別為0.736、0.910,見圖1。

圖1 血清sTNF-R1、IGFBP-2、CFH預測LN患兒不良預后的ROC曲線
3 討 論
LN是系統性紅斑狼瘡累及腎臟不同病理類型的免疫損傷,是一種常見的由環境、遺傳、感染和免疫等因素參與的自身免疫性疾病,表現為蛋白尿、血尿、水腫等癥狀,其中10%~30%的LN患者可發展為終末期腎衰竭,也是導致患者死亡的主要原因[7]。盡管近幾年隨著醫療技術的不斷進步,LN治療效果不斷提高,但患兒的生存預后仍較差,病死率和致殘率仍較高[8]。因此,盡早發現和評估LN患兒病情活動及預后狀況,對患兒的預后改善尤為重要。
sTNF-R1是一種循環蛋白,也是一種參與免疫調節的促炎性TNF-α受體,具有誘導細胞凋亡和傳遞細胞存活信號能力的作用。同時,sTNF-R1通過結合血清內 TNF-α,對腫瘤細胞膜上TNF-α結合的TNFR 產生抑制作用,降低TNF-α的抗腫瘤活性,進而誘發或促進腫瘤發展。而sTNF-R1作為腫瘤壞死因子信號通路的重要組成,也參與了對冠心病、宮頸癌等多種疾病的調控[9-10]。sTNF-R1還可引起腎臟基底膜細胞、腎血管上皮細胞、腎小管上皮細胞的凋亡[2],并在調節LN的炎性反應中起著至關重要的作用。ADHYA等[11]報道LN患者活動組血清sTNF-R1水平高于非活動組,血清sTNF-R1與SLEDAI評分呈正相關。IGFBP-2主要在肝臟中產生,由289個氨基酸構成,具有廣泛的生物學功能,對IGFs起儲存和轉運作用,還參與調節其他生長因子的生物活性,及TGF-β/Smad等多種通路的激活,也是細胞外基質形成的重要因子[11]。而IGFBP-2通過與整聯蛋白相互作用而發揮致癌特性,從而促進細胞增殖、侵襲并抑制細胞凋亡,并在細胞的黏附、生長、分化和遷移等方面發揮著重要作用,并參與腎間質血管重構。DING等[12]報道血清IGFBP-2水平可反映LN患者疾病活動及腎臟病理的慢性變化。CFH是一種相對分子質量為150×103的糖蛋白,是一種分泌性糖蛋白和多功能蛋白質,由20個短共有重復序列的重復域組成,可與單體或修飾的C反應蛋白相結合,促進CFH的募集或重新分布,有助于抗炎并清除受損的凋亡顆粒和壞死細胞。在機體發生炎性反應時,血清中的CFH可沉積在局部組織表面,并與炎癥過程中產生的補體C3b相結合,阻滯補體替代途徑的激活,從而避免自身組織受損[13]。而CFH的變化也影響腎炎患者免疫球蛋白A血管炎的補體激活[14]。據報道,在LN患者中,CFH缺乏會導致補體C3的過度消耗和補體C3b沉積的增加,這可導致腎臟損傷[15]。
本研究結果示,LN組血清sTNF-R1、IGFBP-2、CFH水平與對照組相比,差異有統計學意義(P<0.05),提示sTNF-R1、IGFBP-2、CFH可能參與LN發病過程,與既往報道結果相一致[10,12]。ZHENG等[16]報道LN患者血清sTNF-R1水平高于健康對照組,并與SLEDAI評分呈正相關,可用作LN疾病活動和診斷的血清學指標。WANG等[17]報道LN患者血清CFH水平明顯降低,與患者的疾病活動性密切相關。本研究也發現,LN患兒活動組血清sTNF-R1、IGFBP-2高于非活動組,血清CFH水平低于非活動組,且sTNF-R1、IGFBP-2與24h-UTP、h-CRP、SLEDAI評分呈正相關,血清CFH與24h-UTP、h-CRP、SLEDAI評分呈負相關,與既往報道結果相似[12,16-17],說明血清sTNF-R1、IGFBP-2、CFH水平變化在一定程度上可反映LN患兒病情活動程度,可作為評估LN患兒腎功能損害參考指標。LN患兒預后不良組血清sTNF-R1、IGFBP-2水平高于預后良好組,血清CFH水平低于預后良好組,提示血清sTNF-R1、IGFBP-2、CFH水平變化與LN患兒預后狀況密切相關。多因素分析結果示,血清sTNF-R1、IGFBP-2、CFH是LN患兒不良預后的重要危險因素,提示對入院時血清sTNF-R1、IGFBP-2升高、CFH降低的LN患兒,應及時采取有效干預措施,以降低LN患兒不良預后的發生風險。ROC曲線分析結果顯示,聯合檢測血清sTNF-R1、IGFBP-2、CFH預測LN患兒不良預后的AUC為0.901,均大于三者單獨檢測結果,說明三者聯合檢測能更好、更準確地預測LN患兒臨床預后結局,進而有助于及時調整臨床治療方案,改善患兒預后狀況。
綜上所述,LN患兒血清sTNF-R1、IGFBP-2升高及血清CFH降低,其血清水平與患兒疾病活動度及臨床預后密切相關,且聯合檢測血清sTNF-R1、IGFBP-2、CFH對預測LN患兒臨床預后具有較高參考價值。但是,本研究樣本量較少且為單中心研究,研究結果可能存在一定偏倚,今后尚需多中心、大樣本數據進一步研究證實。

