纖維支氣管鏡肺泡灌洗術對重癥肺炎患兒的臨床研究
龔成林,王利華,余必信,徐義松,胡方啟
(安徽醫科大學附屬安慶醫院兒科,安徽 安慶 246003)
肺炎是兒童常見的呼吸系統感染性疾病,多由支原體、真菌、衣原體等感染所致,全年各季節均可發生,其中以秋冬季節居多,是以咳出的呼吸道飛沫傳播而造成的互相交叉感染。臨床常通過止咳、化痰、抗感染及營養支持等方式治療重癥肺炎患兒,雖可暫時緩解患兒咳嗽、呼吸不暢等問題,但針對性不強,治療效果不理想[1]。隨著醫療技術不斷發展,纖維支氣管鏡技術被廣泛用于肺部疾病治療中,作為一種內窺鏡檢查的治療技術,其鏡體管徑較細、柔軟,同時鏡體也可彎曲轉換進鏡方向,從而能深入下級支氣管,擴大病情視野范圍,且其采光照明好,能直接檢查到支氣管或器官發育情況、支氣管動力學狀況,以及局部微小氣管和病變,其優勢在于操作安全、創傷小、患兒痛苦小[2‐3]。相關研究已報道,將纖維支氣管鏡用于小兒重癥肺炎的治療中已取得了滿意效果[4]。本研究旨在探討纖維支氣管鏡肺泡灌洗術對重癥肺炎患兒臨床指標恢復時間、炎性因子水平,以及呼吸功能的影響,現作如下報道。
1 資料與方法
1.1 一般資料 回顧性分析2019年1月至2021年12月安徽醫科大學附屬安慶醫院收治的重癥肺炎患兒(95例)的臨床資料,根據不同的治療方式將其分為A組(35例)與B組(60例)。A組中男患兒21例,女患兒14例;年齡3~12歲,平均(5.24±1.22)歲;病程1~12 d,平均(7.22±1.22) d。B組中男患兒35例,女患兒25例;年齡3~12歲,平均(5.68±1.39)歲;病程1~14 d,平均(7.11±1.24) d。兩組患兒一般資料比較,差異無統計學意義(P>0.05),組間具有可比性。納入標準:符合《兒童肺炎支原體肺炎診治專家共識(2015年版)》[5]中的相關診斷標準者;經X線片或CT掃描結果顯示1個及以上肺葉容量顯著降低,肺組織透亮度下降,密度均勻性升高者;存在咳嗽、發燒、嘔吐、食欲下降等癥狀者;胸悶、氣促、喘息,胸痛等表現者。排除標準:無法耐受纖維支氣管鏡治療者;休克、咯血、頸椎外傷者;無支氣管異物者;合并其他重要臟器嚴重病變者;6個月內使用過糖皮質激素、干擾素等藥物治療者;合并肺結核等肺部基礎性疾病者。本研究經安徽醫科大學附屬安慶醫院醫學倫理委員會的批準。
1.2 治療方法 A組患兒入院后,給予止咳、化痰、抗感染及營養支持等常規內科治療,且持續低流量吸氧(1~2 L/min)、霧化吸入高滲鹽水、化痰解痙平喘、糾正水與電解質酸堿失調等[6]。B組患兒在A組的基礎上聯合纖維支氣管鏡肺泡灌洗術治療,儀器選用內徑4.0 mm的纖維支氣管鏡(廣州創奕醫療科技有限公司,型號:BF‐P260F)和內徑3.2 mm的視新電子支氣管鏡(珠海視新醫用科技有限公司,型號:QG3320)。根據患兒個體需要,選擇合適的纖維支氣管鏡。具體操作如下:常規術前準備,局部麻醉,術前禁飲食4~6 h,術前30 min予以0.02 mg/(kg·d)硫酸阿托品注射液(天津金耀藥業有限公司,國藥準字H12020382,規格:1 mL∶0.5 mg),減少呼吸道分泌物,2%鹽酸利多卡因注射液(石藥銀湖制藥有限公司,國藥準字H14024045,規格:5 mL∶0.1 g)鼻腔與咽喉部噴霧麻醉,5~10 min后予以氧氣吸入,靜脈注射0.2 mg/(kg·d)咪達唑侖注射液(江蘇恩華藥業股份有限公司,國藥準字H19990027,規格:1 mL∶0.5 mg)鎮靜。術中經鼻腔逐級觀察氣管、主支氣管及葉、段、亞段支氣管病變,并參照胸部CT檢查所顯示炎性病變部位、肺不張部位選擇相應支氣管肺段檢查,支氣管鏡遠端固定后,向支氣管內注入5~10 mL氯化鈉注射液(安徽雙鶴藥業有限責任公司,國藥準字H34023607,規格:100 mL∶0.9 g),以13.3 ~ 20.0 kPa負壓吸出,留取灌洗液至無菌容器送檢,可反復灌洗2~4次,直至灌洗液澄清時可停止灌洗。實施治療過程中持續監測血氧飽和度、心率、呼吸及面色、循環情況。灌洗中若見到肉芽、膿苔組織,選擇活檢鉗或毛刷清除,選擇溫度為37 ℃的0.9%氯化鈉溶液在相應部位多次沖洗,操作中若有出血,予以支氣管鏡注入1∶10 000生產鹽酸腎上腺素注射液[遠大醫藥(中國)有限公司,國藥準字H42021700,規格:1 mL∶1 mg]以減少局部出血,2~3 d灌洗1次。所有患兒治療7 d后,對病情改善情況進行統計分析。
1.3 觀察指標 ①比較兩組患兒治療7 d后臨床療效,參照《兒童肺炎支原體肺炎診治專家共識(2015年版)》[5]中的判定標準,肺部炎癥病灶吸收85%以上,且經治療后患兒咳嗽、呼吸困難等癥狀體征基本消失即為顯效;肺部炎癥病灶吸收65%~85%,且咳嗽、呼吸困難癥狀體征明顯改善即為有效;肺部炎性病灶吸收65%以下,咳嗽、呼吸困難癥狀體征改善不明顯甚至加重即為無效,總有效率=顯效率+有效率。②比較兩組患兒體溫恢復時間、肺復張時間、咳嗽消失時間、肺部啰音消失時間及住院時間等臨床癥狀恢復情況。③比較兩組患兒炎性因子指標,采集治療前與治療7 d后靜脈血5 mL,離心(3 000 r/min,時間10 min),取血清,采用酶聯免疫吸附實驗法檢測血清降鈣素原(PCT)、白細胞介素‐6(IL‐6)、C‐反應蛋白(CRP)水平。④比較兩組患兒治療前與治療7 d后呼吸功能指標,采用鼻導管吸氧,記錄兩組患兒吸入氧濃度(FiO2),并抽取患兒動脈血2 mL,采用血氣分析儀檢測動脈血氧分壓(PaO2),采用呼吸力學參數測定呼吸做功(WOB)和動態順應性(Cydn),并計算氧合指數(PaO2/FiO2)。
1.4 統計學方法 采用SPSS 20.0統計軟件分析數據,計量資料以(±s)表示,行t檢驗;計數資料以[例(%)]表示,行χ2檢驗。以P<0.05表示差異有統計學意義。
2 結果
2.1 臨床療效 治療7 d后B組患兒臨床治療總有效率高于A組,差異有統計學意義(P<0.05),見表1。
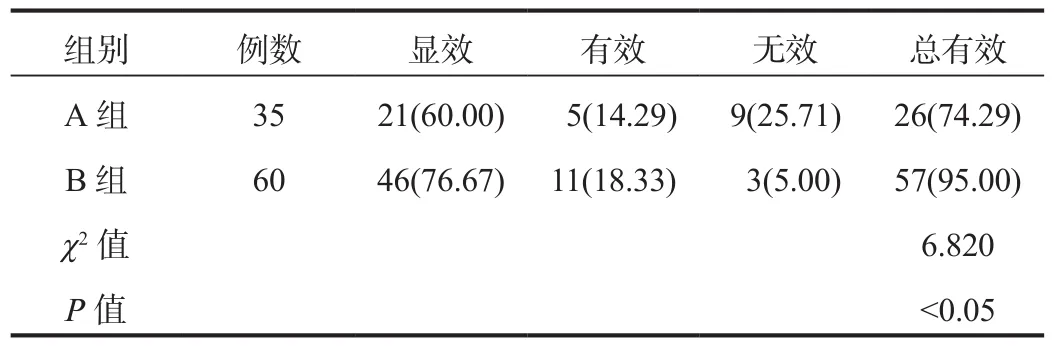
表1 兩組患兒臨床療效比較[例(%)]
2.2 臨床癥狀恢復時間 B組患兒體溫恢復、肺復張、咳嗽消失、肺部啰音消失及住院時間均短于A組,差異均有統計學意義(均P<0.05),見表2。
表2 兩組患兒臨床癥狀恢復時間比較(±s, d)
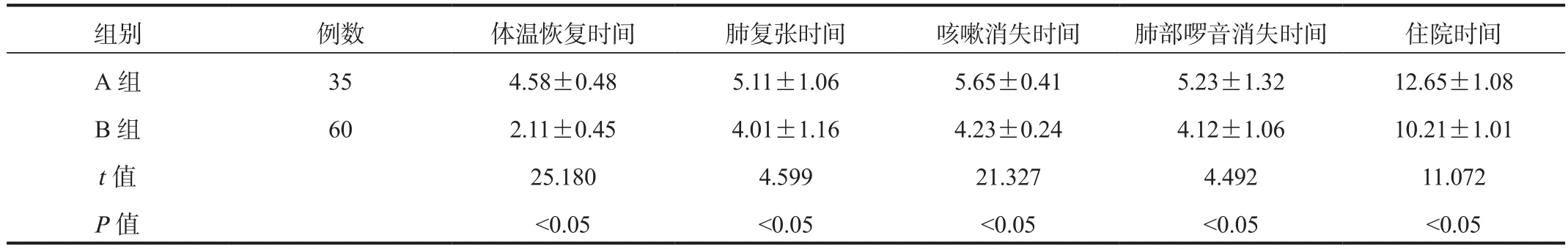
表2 兩組患兒臨床癥狀恢復時間比較(±s, d)
組別 例數 體溫恢復時間 肺復張時間 咳嗽消失時間 肺部啰音消失時間 住院時間A 組 35 4.58±0.48 5.11±1.06 5.65±0.41 5.23±1.32 12.65±1.08 B 組 60 2.11±0.45 4.01±1.16 4.23±0.24 4.12±1.06 10.21±1.01 t值 25.180 4.599 21.327 4.492 11.072 P值 <0.05 <0.05 <0.05 <0.05 <0.05
2.3 炎性指標 與治療前比,治療7 d后兩組患兒血清PCT、IL‐6、CRP水平均降低,且B組低于A組,差異均有統計學意義(均P<0.05),見表3。
表3 兩組患兒炎性指標水平比較(±s)
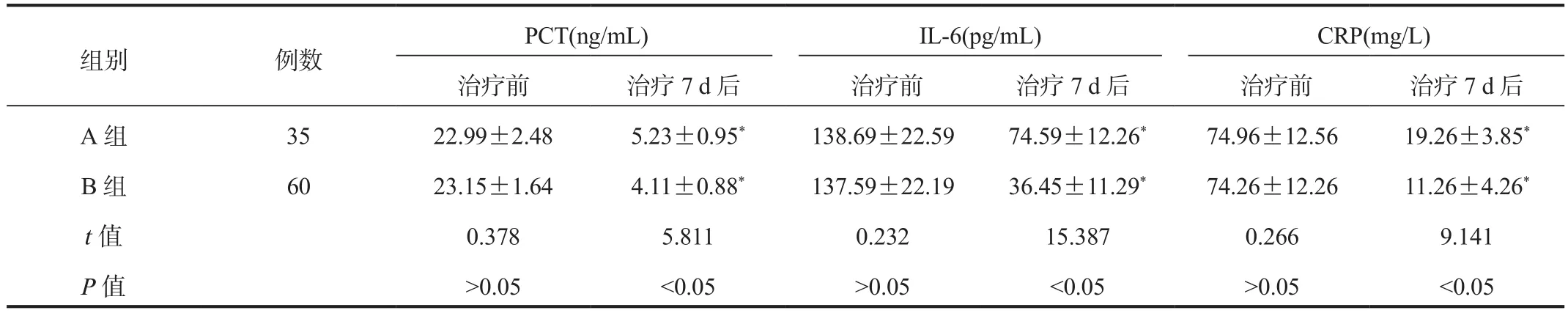
表3 兩組患兒炎性指標水平比較(±s)
注:與治療前比,*P<0.05。PCT:降鈣素原;IL‐6:白細胞介素‐6;CRP:C‐反應蛋白。
組別 例數PCT(ng/mL) IL‐6(pg/mL) CRP(mg/L)治療前 治療7 d后 治療前 治療7 d后 治療前 治療7 d后A 組 35 22.99±2.48 5.23±0.95* 138.69±22.59 74.59±12.26* 74.96±12.56 19.26±3.85*B 組 60 23.15±1.64 4.11±0.88* 137.59±22.19 36.45±11.29* 74.26±12.26 11.26±4.26*t值 0.378 5.811 0.232 15.387 0.266 9.141 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.4 呼吸功能指標 與治療前比,治療7 d后兩組患兒Cdyn、PaO2/FiO2水平均升高,且B組高于A組;而WOB均降低,且B組低于A組,差異均有統計學意義(均P<0.05),見表 4。
表4 兩組患兒呼吸功能指標比較(±s)
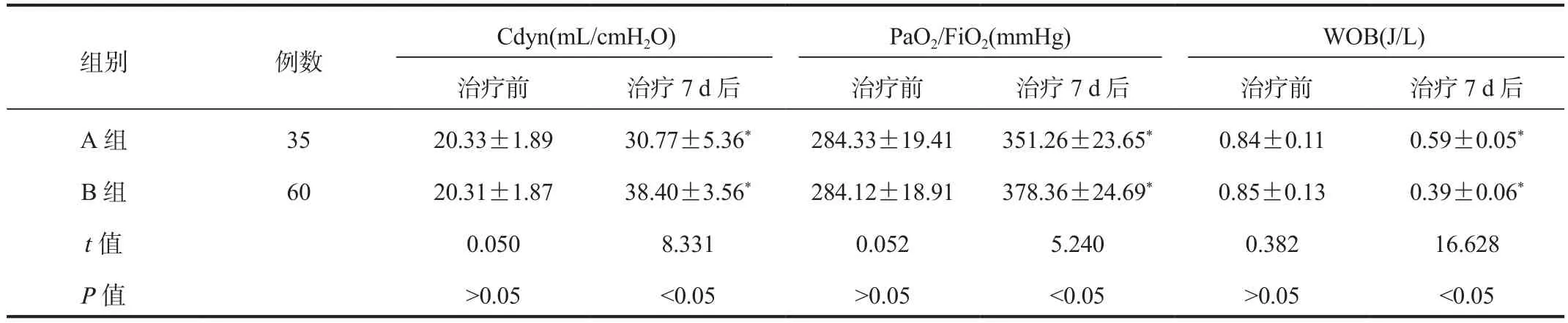
表4 兩組患兒呼吸功能指標比較(±s)
注:與治療前比,*P<0.05。Cdyn:動態順應性;PaO2/FiO2:氧合指數;WOB:呼吸做功。1 cmH2O = 0.198 kPa;1 mmHg = 0.133 kPa。
組別 例數Cdyn(mL/cmH2O) PaO2/FiO2(mmHg) WOB(J/L)治療前 治療7 d后 治療前 治療7 d后 治療前 治療7 d后A 組 35 20.33±1.89 30.77±5.36* 284.33±19.41 351.26±23.65* 0.84±0.11 0.59±0.05*B 組 60 20.31±1.87 38.40±3.56* 284.12±18.91 378.36±24.69* 0.85±0.13 0.39±0.06*t值 0.050 8.331 0.052 5.240 0.382 16.628 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
3 討論
肺炎往往會引起呼吸道炎癥、咽炎、氣管炎等疾病,部分加重期患兒甚至會合并胸腔積液。重癥肺炎患兒體內會有大量炎性介質堆積的病灶,而采用單純的抗感染、吸氧等治療,難以將病灶完全排凈,導致治療效果欠佳。
纖維支氣管鏡治療屬于一項相對安全、非創傷性的治療方法,支氣管灌洗通過纖維支氣管鏡用0.9%的氯化鈉溶液直接灌注,清除呼吸道與肺泡中炎性滲出物,有效解除氣道阻塞,改善肺部功能,使患兒呼吸順暢;同時支氣管鏡下支氣管肺泡灌洗治療過程中,可有效、快速清除病原微生物、壞死物、肉芽的黏稠分泌物,進一步減弱抗原抗體反應,降低炎癥反應,且減輕氣道阻塞,并改善氧合功能,緩解重癥肺炎患兒組織缺氧癥狀,提高呼吸功能[7]。灌洗過程中配合溫度為37 ℃的0.9%的氯化鈉溶液,可較輕地刺激局部氣道黏膜,增強咳嗽反射,有利于對肺通氣功能進行改善,且不會造成肺氣腫或劇烈咳嗽,可促進病情更好恢復[8]。重癥肺炎患兒呼吸功能障礙,肺部的擴張程度、胸內壓力異常、肺通氣和換氣功能減退,導致PaO2/FiO2與肺Cdyn下降,當肺Cdyn降低后,為維持原有的潮氣量,導致跨肺壓增大,因而吸氣力增加,呼吸肌作功也增加。本研究結果顯示,B組患兒臨床治療總有效率高于A組,各項臨床癥狀恢復時間均短于A組,Cdyn、PaO2/FiO2均高于A組,WOB低于A組,提示纖維支氣管鏡肺泡灌洗術治療重癥肺炎患兒,其治療效果顯著,能夠縮短臨床恢復時間與住院時間,改善呼吸功能。
血清IL‐6作為炎性細胞因子,可介導重癥肺炎患兒體內T細胞、B細胞增殖并進一步反映機體炎性反應程度;CRP、PCT為目前評估感染的常用監測指標,參與重癥肺炎患兒機體內炎癥反應進程,其水平高低與患兒疾病嚴重程度呈正相關[9]。本研究中,B組患兒治療7 d后血清PCT、IL‐6、CRP水平均低于A組,說明纖維支氣管鏡肺泡灌洗術治療重癥肺炎患兒,可抑制機體炎性反應,緩解患兒呼吸系統炎性損傷。分析原因在于,支氣管肺泡灌洗液細菌培養可獲得病原學結果,指導抗感染治療,減少抗菌藥物不合理應用;同時該技術可以直視病灶部位,迅速清除機體氣道內炎癥分泌物與致病菌群,使炎性反應代謝物再吸收減少,有助于抗生素針對性治療,以降低患兒體內炎性指標濃度,使各項炎性因子水平降低,加快病情恢復[10]。
綜上,纖維支氣管鏡肺泡灌洗術應用于重癥肺炎患兒的治療中,可提高臨床療效,縮短患兒癥狀緩解時間,改善呼吸功能,抑制炎癥反應,值得臨床進一步推廣。

