急性心肌梗死發生的高危因素分析
郭繼東 王喜萍 趙媛媛 杜錚
急性心肌梗死是由冠狀動脈病變導致冠狀動脈內血供減少或中斷,冠狀動脈粥樣硬化斑塊破裂,心肌缺血進而引發的心肌細胞壞死,以病情危急、最佳救治窗口期短、易合并多器官功能異常、病死率高為特征[1-2]。近年來,冠狀動脈病變的發病率有升高趨勢[3],備受人民群眾及醫護人員的重視,當前多數研究注重于對疾病的早期診斷與治療。冠狀動脈再通術后6周及1年期間,冠狀動脈疾病患者仍出現30%和21%的心絞痛癥狀,急性心肌梗死的管理目標轉向對患者生存質量的管理[4]。急性心肌梗死存在多重危險因素,早期評估和預防急性心肌梗死的危險因素已經成為預防心血管事件發生的關鍵。研究[5]表明,急性心肌梗死是一種可防控的疾病,因此掌握疾病的相關危險因素是預防的首要條件。本研究分析急性心肌梗死的相關危險因素,旨在為臨床合理干預提供參考。
1 資料與方法
1.1 一般資料
收集2020年2—6月石河子市人民醫院胸痛中心收治的急性心肌梗死患者134例臨床資料作為觀察組;另收集同期醫院胸痛中心收治的心絞痛患者143例臨床資料作為對照組。納入標準:符合《穩定性冠心病診斷與治療指南》[6]《急性ST段抬高型心肌梗死溶栓治療的合理用藥指南》[7]中穩定型心絞痛、不穩定型心絞痛/非ST段抬高型心肌梗死、ST段抬高型心肌梗死的相關診斷標準;年齡≥18歲。排除標準:合并惡行腫瘤、低蛋白血癥,肝腎功能重度異常者;合并精神疾病,溝通障礙者;妊娠期及哺乳期婦女。本研究經石河子市人民醫院倫理委員會審核批準。
1.2 方法
采用翻閱病歷方式收集患者一般臨床資料(包括性別、年齡、體質量指數、吸煙史、高血壓史、高血脂史、糖尿病史、既往心肌梗死)。記錄患者入院時血脂 [三酰甘油、高密度脂蛋白膽固醇(high-density liporprotein cholesterol,HDL-C)]、空腹血糖、糖化血紅蛋白、血壓、肌酸激酶同工酶(creatine kinase isoenzyme,CK-MB)、肌鈣蛋白水平。記錄觀察組患者在院期間治療情況及主要心血管不良事件發生情況。
1.3 統計學處理
采用SPSS 20.0進行數據處理。計數資料以(n,%)表示,組間比較采用χ2檢驗;計量資料以(±s)表述,組間比較采用獨立樣本t檢驗。采用多因素Logistic回歸模型分析發生急性心肌梗死的獨立危險因素。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者一般資料比較
對照組143例心絞痛患者中,穩定型心絞痛43例、不穩定型心絞痛100例;觀察組134例患者中,ST段抬高型心肌梗死77例、非ST段抬高型心肌梗死57例。兩組患者年齡、體質量指數、既往心肌梗死比例比較差異無統計學意義(P>0.05)。觀察組男性、吸煙史、高血壓史、高血脂史、糖尿病史均高于對照組,差異有統計學意義(P<0.05)。見表1。
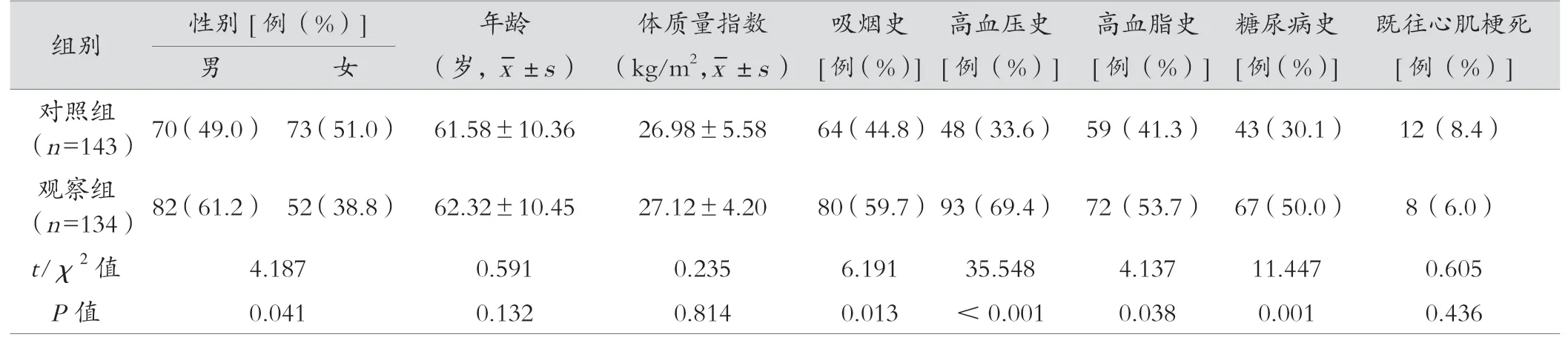
表1 兩組患者一般臨床資料比較
2.2 兩組患者實驗室檢查指標比較
兩組患者收縮壓、舒張壓比較,差異無統計學意義(P>0.05)。觀察組CK-MB、肌鈣蛋白、三酰甘油、血糖、糖化血紅蛋白水平均高于對照組,HDL-C水平低于對照組,差異有統計學意義(P<0.05)。見表2。
表2 兩組患者實驗室檢查指標比較(±s)
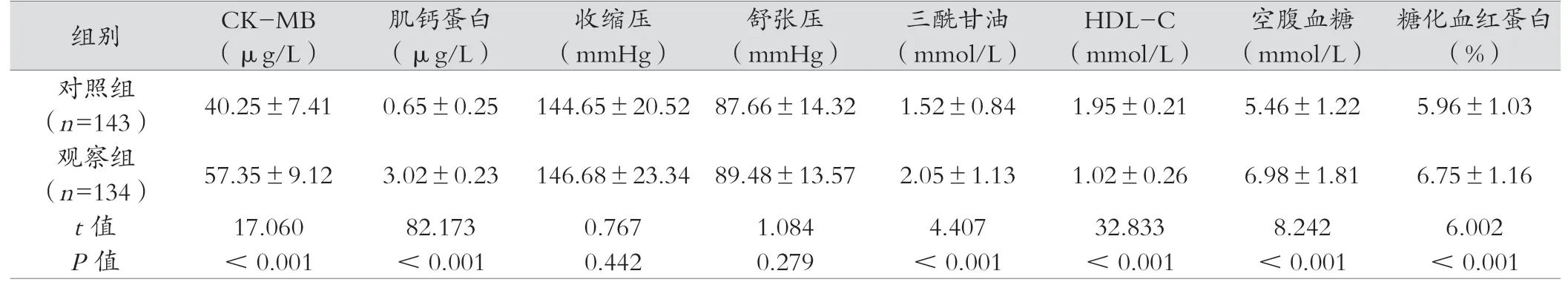
表2 兩組患者實驗室檢查指標比較(±s)
注:對照組為心絞痛患者;觀察組為心肌梗死患者;CK-MB為肌酸激酶同工酶;HDL-C為高密度脂蛋白膽固醇。
?
2.3 急性心肌梗死危險因素的Logistic回歸分析
以發生急性心肌梗死為因變量(是=1,否=0),以可能影響患者急性心肌梗死的因素作為自變量并賦值:性別(女=0,男=1)、高血脂史(無=0,有=1)、吸煙史(無=0,有=1)、高血糖史(無=0,有=1)和高血壓史(無=0,有=1),帶入Logistic回歸模型,結果顯示男性、高血脂史、吸煙史、高血糖史、高血壓史是急性心肌梗死的獨立危險因素(P<0.05)。見表3。
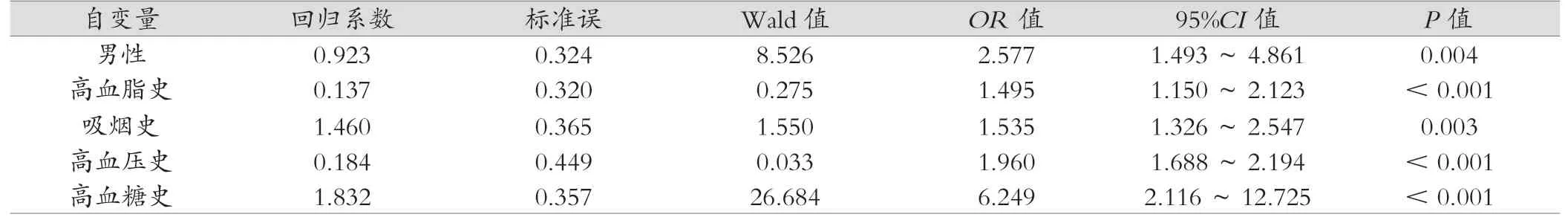
表3 急性心肌梗死危險因素的多因素Logistic回歸分析
2.4 觀察組患者在院期間主要不良事件
觀察組患者住院期間均給予抗凝、抗血小板藥物治療。6例患者予以阿替普溶栓治療;15例患者予以經皮冠狀動脈介入治療,均經橈動脈穿刺途徑,其中5例冠狀動脈病變支數為1支、5例冠狀動脈病變支數為2支、4例冠狀動脈病變支數為3支、1例冠狀動脈病變支數為3支以上。4例患者術中出現出血事件,血紅蛋白最低值分別為131 g/L、118 g/L、114 g/L、73 g/L;1例患者出現支架內血栓;2例患者出現腦梗死;4例患者行再次血運重建,其中3例為非缺血驅動型、1例為缺血驅動性;4例行三尖瓣置換術;4例患者出現心室顫動。
3 討論
急性心肌梗死的主要病理改變導致冠狀動脈粥樣斑塊形成,引發心肌缺血缺氧。典型的胸部癥狀表現為胸骨后及胸部疼痛不適感,并伴有多種癥狀群出現[8]。急性梗死也是臨床心力衰竭的死亡因素之一,約50%的心力衰竭患者確診心肌梗死后的5年內死亡[9]。研究表明,性別在單因素分析時與死亡相關[10]。糖尿病患者血糖控制不理想,增加冠狀動脈血管病變風險,且糖尿病常累計微小動脈引發病變,導致患者急性心肌梗死發病及死亡的復合因素增多[11]。血脂異常包括三酰甘油、總膽固醇升高以及HDL-C水平降低,常與肥胖糖尿病患者并發代謝綜合征,調查顯示,國外人群急性冠狀動脈綜合征并發代謝綜合征比例為41%~50%,心肌梗死患者代謝綜合征比例達51.7%[12]。楊麗霞等[13]發現,與未吸煙或戒煙者相比,吸煙者急性心肌梗死患病風險可增加更高。可能原因在于吸煙引起內皮功能障礙、氧化應激反應及巨噬細胞活化等,誘發動脈粥樣硬化的發生與發展[14]。另有研究[15]表明,對于正在服用抗凝藥物的心血管疾病患者,香煙中的多種化學組分可能影響抗凝藥物的代謝,造成國際標準化比值的異常波動。
既往研究[16]表明,高齡、糖尿病、使用對比劑、左心室射血分數<40%的患者易發生急性心肌梗死,且易誘發急性腎損傷。本研究結果中兩組年齡比較差異無統計學意義(P>0.05),可能由于本研究納入病例均為心血管疾病患者,且樣本量較少,從而為得出與既往研究相似結果,在后續研究中將擴大樣本量,進行多中心、前瞻性對照研究。本研究結果顯示,兩組性別、吸煙史、高血壓史、高血脂史、糖尿病史比較差異有統計學意義(P<0.05),觀察組CK-MB、肌鈣蛋白、三酰甘油、空腹血糖、糖化血紅蛋白水平均高于對照組,HDL-C水平低于對照組。劉永國等[17]研究表明,心肌梗死后CK-MB升高超過20倍的患者發生室壁瘤/左心室血栓的風險將大幅增加。因此,對于CK-MB異常升高的急性心肌梗死患者,應注意心臟大血管病變及血栓的發生。Kim等[18]研究發現,HDL-C及其受體具有抗氧化作用,可抑制冠狀動脈粥樣硬化斑塊形成,從而降低冠心病患者發生急性心肌梗死的風險。隨著診療技術的提升,國內已提出一系列相關診療路徑及處理原則[19],應當不斷優化我國急性心肌梗死患者的救治流程,改善患者預后。同時,應當對具有多重危險因素危險因素患者心血管疾病的預防加以提升,降低心血管事件風險發生。
綜上所述,急性心肌梗死的獨立危險因素較多,包括男性、高血脂史、吸煙史、高血糖史、高血壓史等,對此需要多加關注。

