基于BP神經網絡模型的惡性腫瘤患者住院費用及影響因素
李月 黨媛媛 湯 榕
作者單位:寧夏醫科大學公共衛生與管理學院,銀川 750004
隨著外界環境和人們生活方式的改變,惡性腫瘤在人群中的發病率不斷上升,惡性腫瘤死亡占居民全部死亡原因的比例達23.91%[1],大多數惡性腫瘤的治療周期長、費用高,我國每年用于癌癥治療的費用超過2 200 億元[2],在帶來經濟負擔的同時也增加了因病致貧的風險。關于惡性腫瘤費用的研究能夠為合理控費提供依據[3],但寧夏地區關于惡性腫瘤費用的研究相對較少。本研究就2015—2019年寧夏某三甲綜合醫院惡性腫瘤患者的住院費用基本情況及其影響因素進行分析,為降低惡性腫瘤患者的住院費用提供參考依據。
1 資料與方法
1.1 一般資料
數據來源于寧夏某三甲綜合醫院病案系統,根據ICD-10 疾病編碼,納入本研究患者的主要診斷編碼為C00-C97,提取數據中患者的個人基本信息、診療信息和住院費用信息等,排除年齡、入院途徑、患者來源等重要信息缺失及關鍵信息(住院天數)異常的病例,最終納入惡性腫瘤住院患者39 617 例。
1.2 方法
BP(back propagation)神經網絡是目前應用最廣泛的神經網絡模型之一,在1986年由Rumelhart和McCelland 為首的研究小組提出。從結構上講是一種按誤差逆傳播算法訓練的多層前饋網絡,由輸入層、隱含層、輸出層組成,神經元層間單向連接,通過權值體現連接強度,無層內連接。
本研究以非參數檢驗中具有統計學意義的變量(P<0.05)作為輸入層,以惡性腫瘤患者的住院費用、藥品費、診斷費、耗材費及手術費作為輸出層,以70%的樣本作為訓練集,30%的樣本作為驗證集,構建BP神經網絡模型,分析影響惡性腫瘤患者住院費用的因素。
1.3 統計學分析
運用SPSS 26.0 分析數據,采用頻數、構成比和中位數對惡性腫瘤患者的基本情況、2015—2019年惡性腫瘤排位變化情況以及患者住院費用基本情況進行描述性分析;由于數據不服從正態分布,采用非參數Mann-WhitneyU檢驗、Kruskal-WallisH檢驗和BP神經網絡模型分析惡性腫瘤患者住院費用的影響因素。
2 結果
2.1 惡性腫瘤住院患者基本情況
2015—2019年,寧夏某三甲綜合醫院共有惡性腫瘤住院患者39 617 例且患者人數逐年增加,其中男性患者19 257 例,女性患者20 360 例,分別占比48.61%、51.39%;惡性腫瘤住院患者年齡以45~74 歲為主,占比73.22%;醫療付款方式以城鄉居民基本醫療保險、全自費和城鎮職工基本醫療保險為主。大多數惡性腫瘤患者的住院天數在15 d 及以上,占比41.50%,患者的平均住院天數為(13±12)d。見表1。
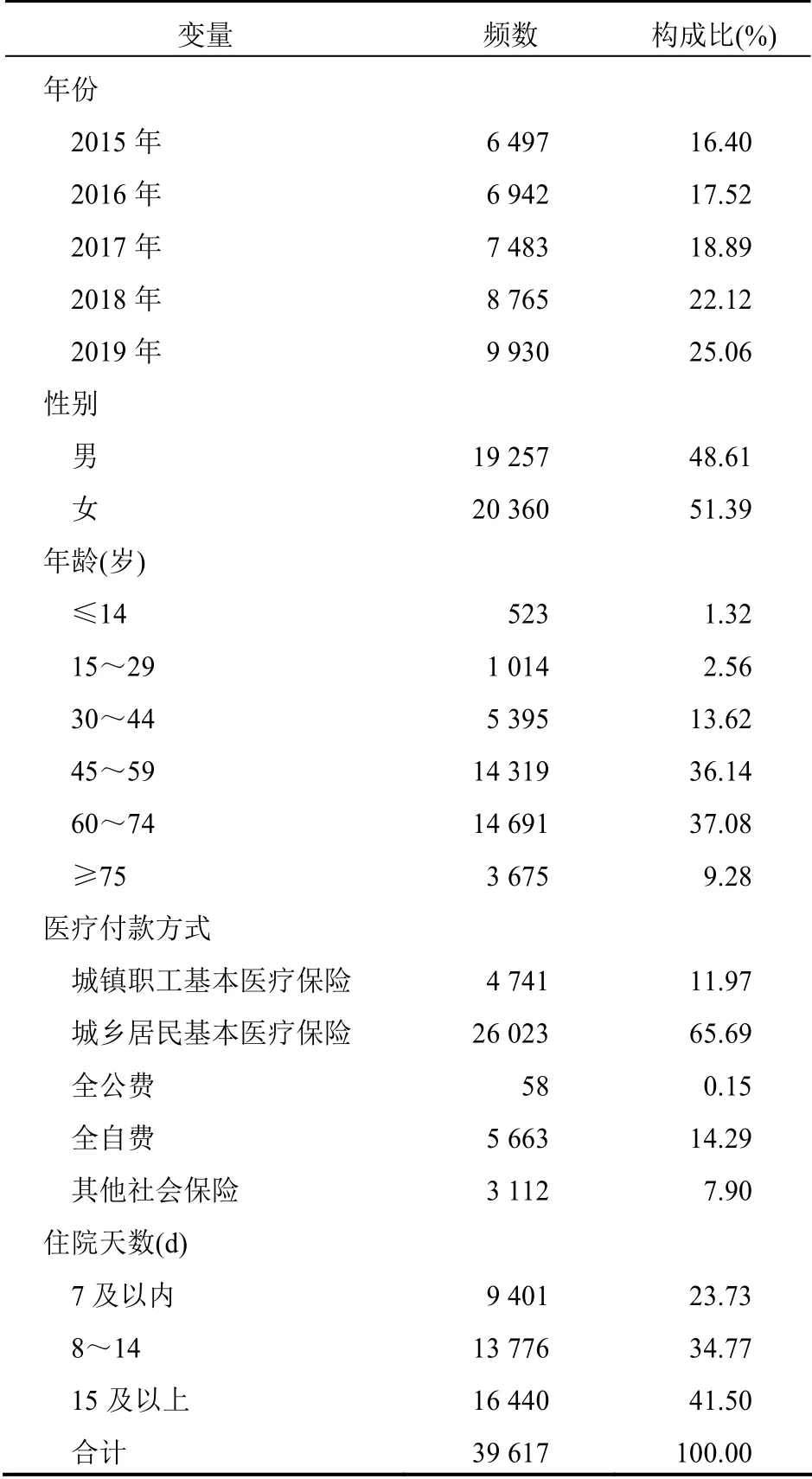
表1 惡性腫瘤住院患者基本情況
2.2 惡性腫瘤排位變化情況
2015—2019年,寧夏某三甲綜合醫院按住院患者人數排名前10 位的惡性腫瘤依次為胃癌、肺癌、乳腺癌、結直腸癌、甲狀腺癌、肝癌、宮頸癌、食管癌、膀胱癌、卵巢癌,共27 992 例(70.66%);患者的人數逐年增加,其中胃癌、肺癌、乳腺癌始終排在惡性腫瘤的前3 位,胃癌、乳腺癌、結直腸癌和食管癌患者占比總體呈下降趨勢,而肺癌、甲狀腺癌、肝癌患者占比處于不斷上升趨勢。見表2。
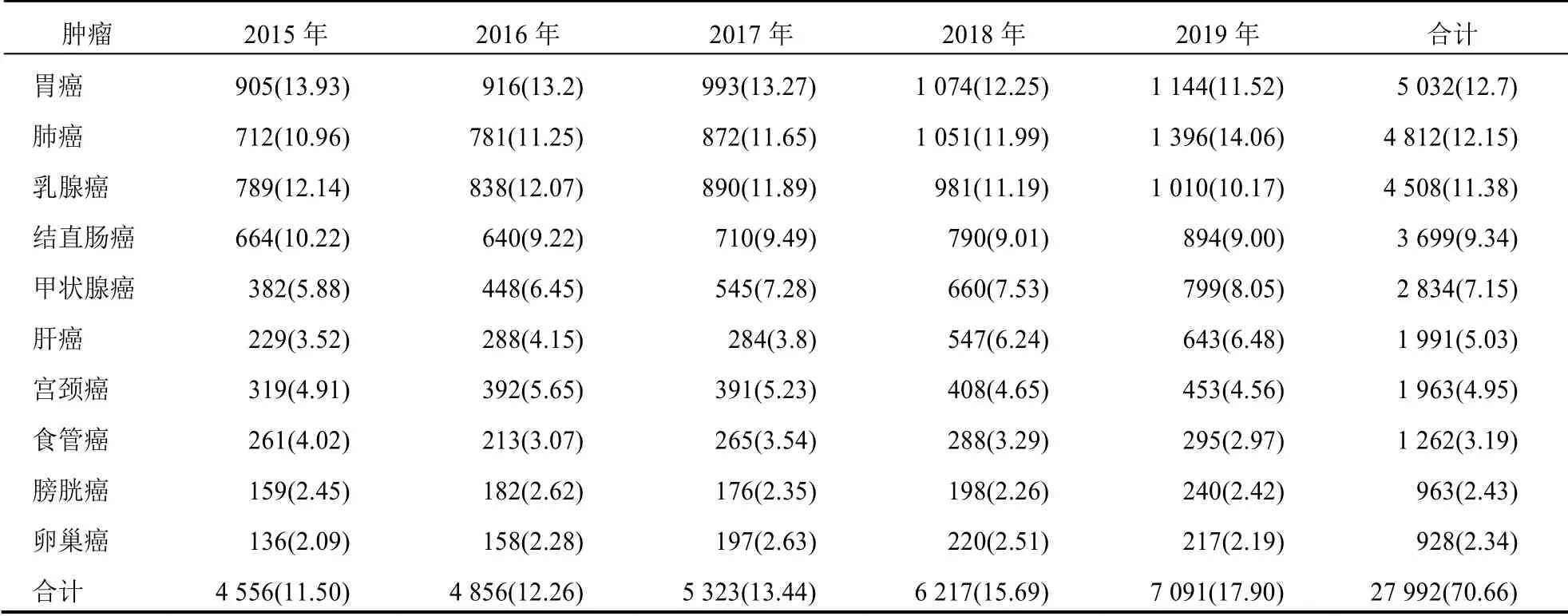
表2 2015—2019年前10 位惡性腫瘤住院患者構成[例(%)]
2.3 惡性腫瘤患者的住院費用基本情況
2015—2019年寧夏某三甲綜合醫院惡性腫瘤患者的平均住院費用為20 258.54 元,住院費用總體呈下降趨勢;藥品費、診斷費、耗材費及手術費是患者主要的住院費用構成,藥品費占比最高且呈逐年下降趨勢,2018年藥品費的降幅最大;耗材費自2017年開始逐漸下降,診斷費、手術費、血液及制品費總體呈逐年上升趨勢。見表3。

表3 惡性腫瘤患者住院費用構成情況(元)
2.4 惡性腫瘤患者住院費用的影響因素
單因素分析結果顯示,年齡、性別、入院途徑、患者來源、是否手術、住院天數、醫療付款方式對惡性腫瘤患者住院費用的影響差異有統計學意義(P<0.05)。見表4。

表4 惡性腫瘤患者住院費用的影響因素
BP神經網絡模型分析結果顯示,住院天數、是否手術、入院途徑是對惡性腫瘤患者住院費用影響最大的因素,重要程度分別為0.354、0.183、0.157;住院天數、入院途徑是對惡性腫瘤患者的藥品費、診斷費和耗材費影響最大的因素;是否手術、醫療付款方式、入院途徑是對惡性腫瘤患者手術費影響最大的因素,重要程度分別為0.219、0.190、0.187。見表5。
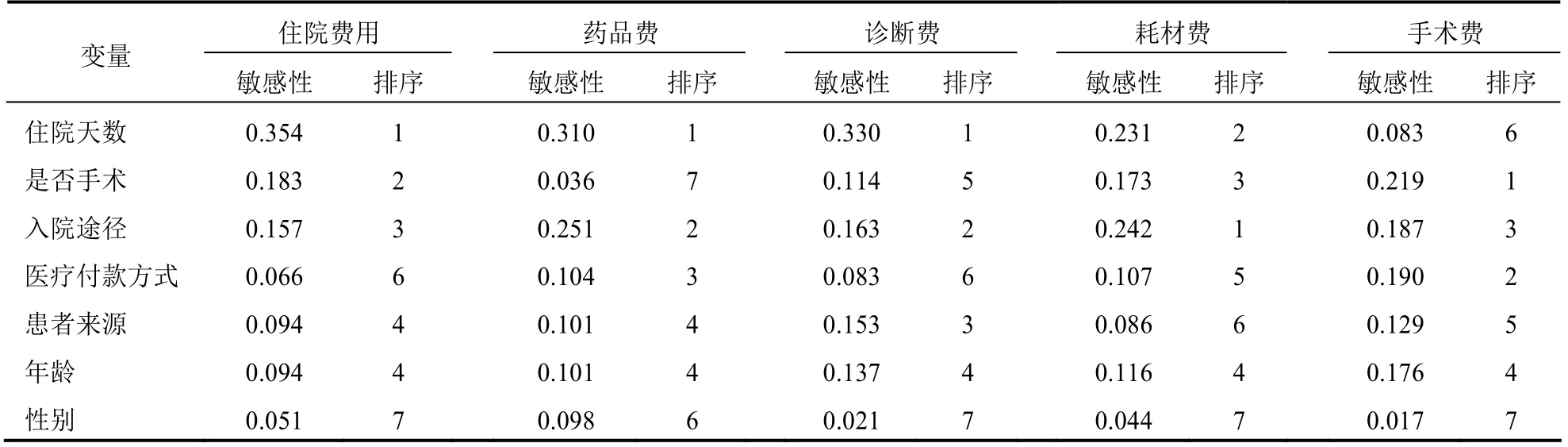
表5 惡性腫瘤患者住院費用影響因素重要性分析結果
3 討論
3.1 胃癌、肺癌、乳腺癌排在惡性腫瘤疾病的前3 位
國家癌癥中心發布的最新《中國惡性腫瘤流行情況分析報告》顯示,2015年中國惡性腫瘤發病人數居前3 位的依次為肺癌、胃癌和結直腸癌[4],而2015—2019年寧夏某三甲綜合醫院惡性腫瘤發病人數居前3 位的分別為胃癌、肺癌和乳腺癌。可能受地域和風俗習慣的影響,地處西北內陸,大多數人有高鹽高脂和吃腌制食品的飲食習慣[5],且女性的健康防護意識較差,沒有及時進行乳腺癌的篩查,所以導致胃癌、乳腺癌的發病風險相對較高。因此人們應該提高個人健康防護意識,改變吸煙、飲酒、高鹽高脂等不良生活習慣,同時也要養成定期體檢的習慣。基層醫療衛生機構應該定期開展腫瘤篩檢工作,加強對惡性腫瘤的預防,以實現早發現、早診斷和早治療,降低我國惡性腫瘤的發病率。
3.2 藥品費和診斷費在惡性腫瘤患者住院費用中的占比較高
在惡性腫瘤患者的住院費用構成中,藥品費和診斷費的占比較高,與崔鑫宇和程永忠[6]的研究基本一致。對于大多數惡性腫瘤患者來說,化療需要服用大量藥物,且由于抗癌藥物的特殊性,大多數藥品的價格較高,因此藥品費在惡性腫瘤患者的住院費用構成中占比最高。2018年我國將17 種抗癌藥物納入了醫保報銷藥品基本目錄[7],所以2018年藥品費的下降幅度較大,但藥品費仍然給惡性腫瘤患者帶來了較重的經濟負擔。因此國家要不斷增加科研投入,鼓勵抗癌仿制藥物的研制,逐步將更多抗癌藥物納入醫保報銷藥品基本目錄內,從而降低藥品費給患者帶來的經濟負擔。隨著醫療技術的不斷發展,針對同一疾病不同類型的檢查逐漸增多,對于惡性腫瘤患者來說,需要做大量的檢查來判斷病情發展狀況,在提高了診斷水平的同時也帶來了診斷費用的上漲[8]。醫院應規范各類檢查的使用,避免過度檢查,同時在購置大型診斷設備時需減少中間流通環節。
3.3 住院天數、是否手術、入院途徑對惡性腫瘤患者住院費用的影響較大
住院天數是對惡性腫瘤患者住院費用影響最大的因素,與謝岱儀等[9]、石相如等[10]和桑培敏等[11]的研究類似,住院天數越長,患者的住院費用越高。醫院應不斷采取激勵手段提高醫生的診療效率以減少不必要的衛生服務,從而縮短住院天數。是否手術也是影響惡性腫瘤患者住院費用的重要因素,手術患者的住院費用高于不進行手術的患者,可能由于惡性腫瘤的特殊性,患者的手術一般較復雜且術后恢復時間較長,所以手術患者的住院費用相對較高。入院途徑也會對惡性腫瘤患者的住院費用產生影響,由于該三甲醫院對于寧夏及周邊其他省市來說,醫療技術水平相對較高,通過急診和轉診入院的惡性腫瘤患者大多病情較嚴重,所以住院費用高于通過門診住院患者。對于大多數惡性腫瘤患者來說,治療周期長且費用較高,但目前我國大病醫療保險所報銷的疾病范圍相對較少[12],不能滿足患者需求,因此政府要不斷完善大病醫療保險制度,提高大病醫保的統籌層次,將更多惡性腫瘤疾病納入報銷范圍內,從而降低惡性腫瘤患者的住院費用。

