分隔型慢性硬膜下血腫復發的影像學因素分析
徐進,曹鋮,楊國慶,黃新,高恒
慢性硬膜下血腫(chronic subdural hematoma,CSDH)是神經外科常見的需要手術治療的疾病,常常見于老年人,術后復發率可達2.3%~37%[1]。分隔型慢性硬膜下血腫(septated chronic subdural hematoma,sCSDH)是其中的特殊類型,其特征在于血腫被纖維間隔分成不同的小室,手術難度大,術后復發率高,單純的鉆孔外引流很難將血腫全部清除[2],有研究表明,經內鏡治療不僅可以將纖維間隔切除以達到最大限度的血腫清除,還可以減少術后的復發,治療上優于鉆孔引流[3]。影像學上,術前的MRI檢查有助于對sCSDH的明確診斷。曾有研究針對CSDH復發的影像學因素進行過分析[4],但并未有研究指向sCSDH并對其進行復發的影像學因素分析。本研究回顧性分析了2015年5月—2020年5月在徐州醫科大學江陰臨床學院收治的92例術前經MRI診斷為sCSDH且經內鏡或鉆孔外引流治療的患者影像學資料,探討術后復發的影像學因素,為臨床上對sCSDH術后復發的防治及診療提供參考。
1 資料與方法
1.1 一般資料 共納入92例sCSDH患者,其中男73例,女19例;年齡45~93歲,平均年齡約為(68.2±9.1)歲;病程3周~16個月;單側70例,雙側22例;單隔型36例,多隔型27例,蜂窩型29例。排除標準:(1)術前患者影像學資料不全,很難通過影像學資料判斷血腫內是否存在分隔;(2)急性或亞急性硬膜下血腫患者;(3)癥狀輕微或存在口服抗凝藥史等未經手術的保守治療患者。
1.2 觀察指標 記錄所有患者的性別、年齡、是否有腦萎縮、血腫腔內是否有新生血管、血腫的側別、術前血腫量、術前血腫厚度、術前術后中線移位情況、sCSDH類型及術前血腫在MRI上的信號表現。腦萎縮可根據術前MRI檢查判斷,是否有腦回變窄,腦溝增寬。血腫腔內是否有新生血管在MRI上有兩個特點:(1)新生血管在MRI上顯示正常的流動空洞;(2)由于連接內外膜的新生血管的牽引作用,內膜在血管部位呈尖峰狀,而在纖維隔膜部位呈扁平狀[3](圖1)。血腫側別可根據術前MRI檢查判斷為單側還是雙側。術前血腫量根據術前MRI檢查,結合多田公式(1/2abc),即每一層血腫的面積相加×薄層掃描的厚度/2。術前血腫厚度根據術前MRI檢查,選取血腫最厚層面進行測量。術前術后中線移位情況可在MRI上通過移位程度量出移位距離。sCSDH類型根據分隔的情況分為單隔型,多隔型,蜂窩型(圖2)。血腫在T1WI和T2WI上分為等低、高、混雜信號(圖3)。
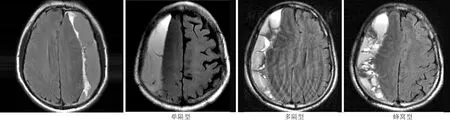
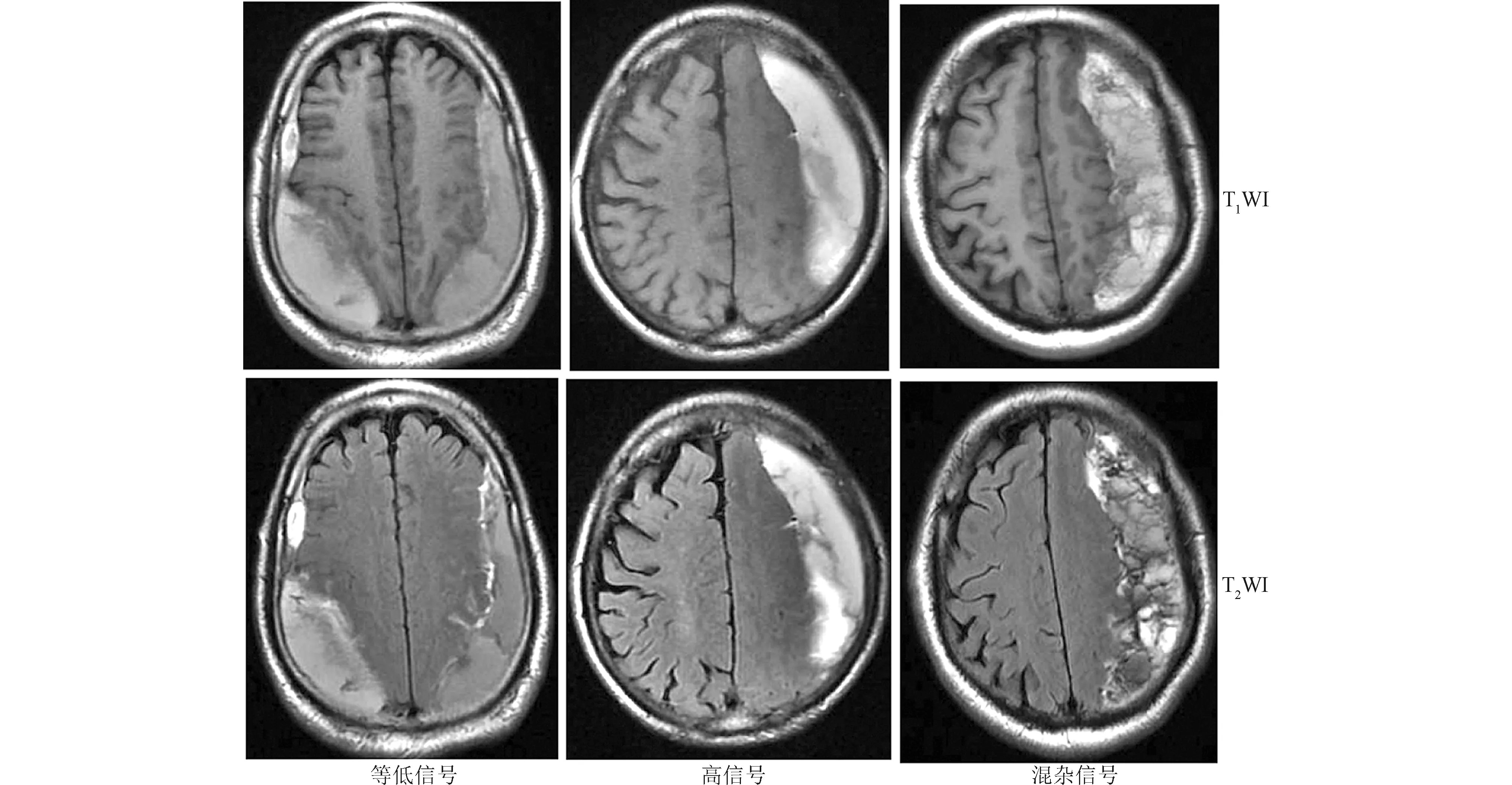
圖3 sCSDH在T1WI和T2WI上信號表現
1.3 影像學資料 所有患者均由術前的MRI檢查確診為sCSDH,術前MRI顯示腦萎縮24例(26.10%),非腦萎縮68例(73.90%);雙側血腫22例(23.91%),單側血腫70例(76.09%);術前血腫量≥70 mL 52例(56.52%),術前血腫量<70 mL 40例(43.48%);術前血腫寬度≥20 mm 59例(64.13%),術前血腫寬度<20 mm 33例(35.87%);sCSDH為單隔型36例(39.13%),多隔型27例(29.35%),蜂窩型29例(31.52%);血腫腔內含有新生血管24例(26.09%),血腫腔內不含有新生血管68例(73.91%);T1WI上為等低信號42例(45.65%),T1WI上為高信號27例(29.35%),T1WI上為混雜信號23例(11.50%);T2WI上為等低信號39例(42.39%),T2WI上為高信號34例(36.96%),T2WI上為混雜信號19例(20.65%)。
1.4 手術方法
1.4.1 經內鏡下治療 手術患者取仰臥位,肩部適當墊高,將頭轉向健側,根據術前影像學檢查判斷血腫最厚處,在其上方取3 cm長的縱形切口,逐層切開,直至骨膜切開后進行顱骨鉆孔,后用銑刀擴大鉆孔直徑至2.5 cm,硬腦膜圓形切除后進行懸吊,應用3mm 0°內鏡和吸引管放置血腫腔內進行探查和切除,術中可見纖維間隔和新生小血管,切除纖維間隔,電凝并離斷新生小血管。
1.4.2 經鉆孔外引流 經術前MRI檢查確定血腫最厚部位為手術切口,鉆孔后“+”字切開硬腦膜,隨后放出血腫,用溫生理鹽水反復沖洗血腫腔直至流出的液體變清亮,放置引流管,引流管遠端接負壓吸引器,3~5 d拔管。
2 結 果
2.1 手術治療效果 所有患者均進行3~24個月的隨訪,隨訪結束后,92例中11例復發,復發率為12%。其中術后并發癥包括顱內感染2例,癲癇6例,非張力性氣顱13例。經保守治療后,癥狀均有改善。
2.2 分隔型慢性硬膜下血腫單因素分析結果 sCSDH術后復發的影像學因素包括腦萎縮,雙側血腫,術后中線移位≥10 mm,sCSDH類型有關(P<0.05),而與年齡,性別,血腫腔內是否含有新生血管,術前血腫量,術前中線移位程度,T1WI與T2WI的信號強度無關(P>0.05)(表1);進一步將上述具有統計學意義的因素納入Logistic多因素回歸分析顯示,腦萎縮和雙側血腫是復發的獨立危險因素(P<0.05)。見表2。
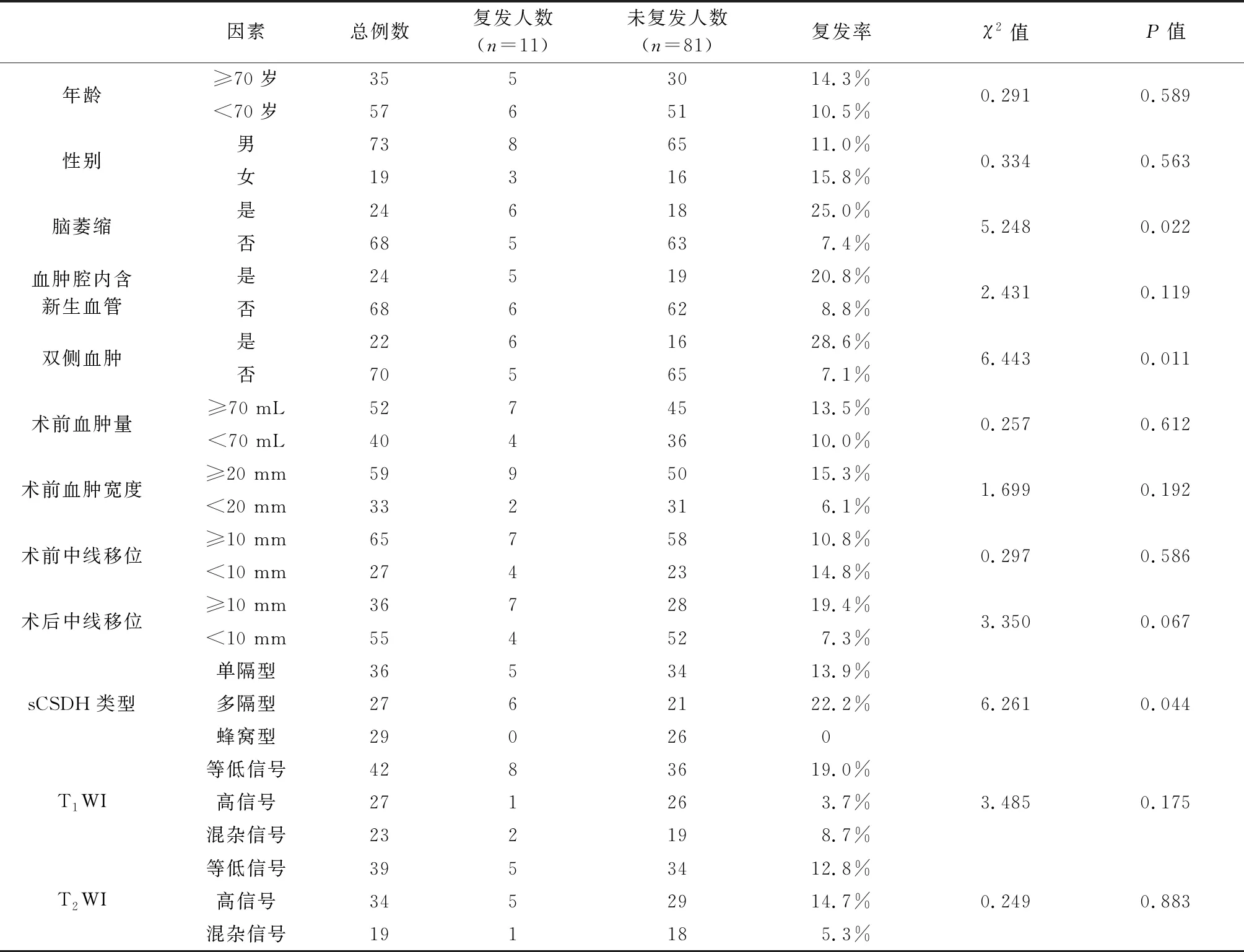
表1 92例sCSDH患者術后復發的影像學單因素分析結果(例,%)
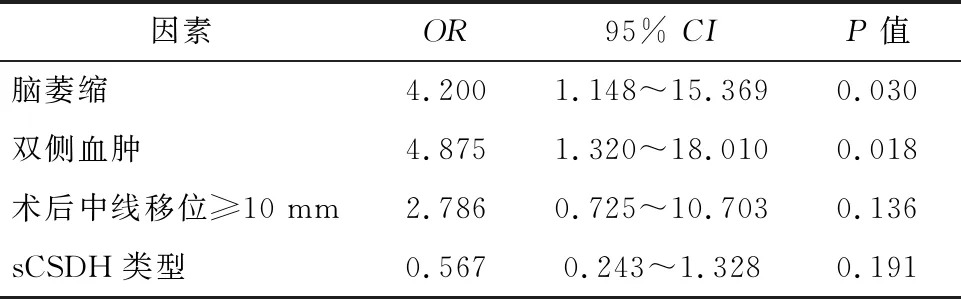
表2 92例sCSDH患者術后復發的影像學多因素Logistic回歸分析結果
3 討 論
CSDH多是由于外傷導致的靜脈竇旁橋靜脈撕裂或者皮層下小血管出血,導致血液淤滯,從而出現相應的臨床表現[5]。sCSDH作為CSDH的一種特殊類型是由于出血后誘發局部產生炎癥反應而逐漸形成包膜,包膜內血腫肉芽組織增生、纖維化、機化從而形成分隔。其CT多表現為硬膜下呈“新月型”,血腫內側束腰頓挫狀改變,呈現反“3”字征[6-7]。但CT診斷存在主觀性,影像表現較模糊,故在本研究中進一步做MRI以明確診斷。MRI上表現明顯的條索狀分隔,按其隔膜的多少可以將其分為單隔型、多隔型、蜂窩型三種類型[8-9]。以往的研究表明雙側sCSDH是導致其易復發的唯一顯著因素,而男性、年齡≥60歲、Markwalder分級、術前中線偏移≤10 mm、術后中線偏移>10 mm、血腫腔內含有新生血管、含有基礎疾病的患者據有復發傾向[10]。
本研究對sCSDH患者的影像學因素進行分析后發現術前診斷為腦萎縮和雙側血腫是血腫復發的獨立危險因素。其原因可能是由于腦萎縮的患者術后具有更大的腦外空間,為血腫的再次積聚提供了條件[11]。同時與腦組織的彈性及可塑性均較差、術后腦復張能力較低,腦回縮速度慢有關[12-14]。雙側血腫與腦萎縮存在潛在聯系,腦萎縮為雙側血腫擴張提供了潛在的空間。在手術后,大腦擴張不足會導致復發。二者的共同特點都是由于血腫腔長時間過度擴張導致sCSDH內外膜之間的粘附力降低,從而促進術后血腫復發[15-16]。
本研究還發現血腫在T1WI上表現為高信號時會呈現出較低的復發率,這與Haruo等的報道相似[17];其原因可能是T1WI上表現為高信號血腫是更成熟更穩定的血腫,自從血腫形成以來已經存在一段時間。而T1WI上表現為等/低信號血腫可能是在出血或再出血階段形成的新鮮的、易受影響的血腫。
多隔型的sCSDH呈現出較高的復發率,這可能與血腫分隔較多,術中不易處理干凈,分隔內血腫密度高低混雜,術后血腫易殘留有關[18-19]。本研究的復發人群中并未發現蜂窩型的sCSDH,故無法判斷該型sCSDH復發率,這與本研究樣本量過小有關,存在一定的局限性。
術前MRI上發現血腫腔內含有新生血管并沒有表現出與術后sCSDH復發的明顯相關性,Hohenstein等[20]的研究表明血腫腔內會釋放VEGF和ANG-1/ANG-2等多種生長因子促進新生血管和未成熟血管的不斷形成,從而導致大量血漿外滲和反復出血加速血腫腔的形成,但此研究局限于術前,并未探討術后生長因子,新生血管以及血腫復發的關系。本研究中含有新生血管的患者分隔情況多復雜故多采用內鏡下治療,術中新生血管的清除和血腫腔的沖洗較為徹底。雖然術前血腫體積大,術前血腫厚度厚,術前術后中線移位大的情況呈現出高相對風險度(relative risk,RR),但并沒有統計學意義。這與以往的研究結果并不相同,可能與本研究納入了雙側血腫患者,腦萎縮患者,以及樣本量過小有關。
綜上所述,腦萎縮和雙側血腫是分隔型慢性硬膜下血腫復發的影像學因素。而血腫腔內是否有新生血管、術前血腫量、術前血腫厚度、術前術后中線移位情況、sCSDH類型、術前血腫在MRI上的信號表現等因素會增加術后復發的危險。故而術前術后進行詳細的影像學評估,制定具有針對性的治療方案能減少分隔型慢性硬膜下血腫的復發。
利益沖突:所有作者均聲明不存在利益沖突。

