Gd-IgA1和NGAL檢測在兒童紫癜性腎炎早期診斷中的應用價值
朱雨婷 董 晨 關鳳軍
過敏性紫癜(henoch-sch?nlein purpura, HSP)是一種自身免疫介導的全身性小血管炎,主要表現(xiàn)包括非血小板減少性紫癜、腹痛、關節(jié)炎和腎臟損傷。研究顯示,在HSP患兒發(fā)病4~6周內,約40%可出現(xiàn)腎臟損傷,即紫癜性腎炎(Henoch-Sch?nlein purpura nephritis,HSPN),是兒童慢性腎衰竭主要病因之一[1]。臨床上多數(shù)HSPN患兒早期僅表現(xiàn)血尿和(或)蛋白尿,經過及時合理治療可以痊愈,因此早期發(fā)現(xiàn)腎損傷對HSP的治療和預后均有重要臨床意義。目前HSPN診斷的金標準是腎活檢病理檢查,但是此檢查屬于有創(chuàng)性檢查,配合度要求高,無法應用于臨床早期篩查及隨診復查,且有研究指出,在HSPN病理檢查表明存在腎小管間質疾病之前,已經發(fā)生了在光學顯微鏡下不易觀察到的腎小管上皮細胞重吸收功能障礙和輕微的腎小管上皮細胞損傷的情況,因此臨床上需尋找可早期提示HSP腎小球與腎小管損傷的非侵入性生物學標志物[2]。本研究通過檢測HSP患兒血清與尿液半乳糖缺乏IgA1(galactose-deficient IgA1,Gd-IgA1)和中性粒細胞明膠酶相關脂質運載蛋白(neutrophil gelatinase-associated lipocalin,NGAL)水平,探討各指標在HSP患兒中的表達和在HSPN早期診斷中的應用價值。
對象與方法
1.一般資料 病例組為2020年6月~2021年4月就診于徐州醫(yī)科大學附屬醫(yī)院兒科的50例初發(fā)HSP患兒,所有患兒均符合《諸福棠實用兒科學》第8版HSP診斷標準[3]。根據(jù)中華醫(yī)學會兒科學分會腎臟學組制定的《紫癜性腎炎診治循證指南(2016)》分為HSP組(n=31)和HSPN組(n=19)[4]。入組前已排除入院前2周內使用糖皮質激素、免疫抑制劑類藥物者,急性感染或既往存在可致腎臟損傷的慢性疾病、腫瘤、免疫缺陷等基礎疾病的患兒也未納入組。另選取同期兒保門診健康查體兒童28例為對照組。所有入選兒童均從其法定監(jiān)護人處獲得書面知情同意書,并進行詳細病史詢問、體格檢查。研究方案和同意書已獲得徐州醫(yī)科大學附屬醫(yī)院醫(yī)學倫理學委員會批準倫理審批號:。
2.觀察指標與檢驗方法:對照組于體檢當日清晨留取外周血2ml及中段尿5ml;病例組入院時抽取外周血,次日清晨留取中段尿。血液樣本置于含分離膠促凝試管中,室溫自然凝固10~20min;尿液樣本置于無菌管中;所有樣本均以2500r/min的速度離心20min后仔細收集上清,采用ELISA法測定血清和尿液中Gd-IgA1、NGAL的含量(試劑盒購于康美生物科技有限公司,遵循試劑盒說明書操作,本實驗數(shù)據(jù)檢測范圍:NGAL:3.75~120ng/ml;Gd-IgA1:62.5~2000ng/ml)。采用放射免疫分析法測定尿肌酐(urine creatinine,uCr)以標準化尿樣,采用全自動生化分析儀檢測血清中尿素(urea)、血肌酐(serum creatinine,sCr)和胱抑素C(cystatin C,CysC)水平,以上由徐州醫(yī)科大學檢驗中心協(xié)助完成。
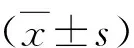
結 果
1.各組兒童臨床資料和研究指標比較:性別、年齡及血清Urea在各組間比較,差異均無統(tǒng)計學意義(P>0.05);HSP組血清CysC、Gd-IgA1、NGAL及尿液Gd-IgA1/uCr、NGAL/uCr水平高于對照組(P<0.05);HSPN組血清sCr、CysC、Gd-IgA1、NGAL及尿液Gd-IgA1/uCr、NGAL/uCr水平高于對照組(P<0.05),且HSPN組血清Gd-IgA1、NGAL及尿液Gd-IgA1/uCr、NGAL/uCr水平亦高于HSP組(P<0.05),詳見表1。

2.血清CysC、Gd-IgA1、NGAL和尿液Gd-IgA1/uCr、NGAL/uCr水平診斷HSPN的ROC曲線分析:各指標診斷HSPN曲線下面積(AUC)分別為:血清Gd-IgA1(0.807)>尿液NGAL/uCr(0.775)>血清NGAL(0.767)>尿液Gd-IgA1/uCr(0.762)>血清CysC(0.686);血清Gd-IgA1診斷HSPN效能最高(AUC=0.807),特異性最高(91.5%);尿液NGAL/uCr敏感度最高(78.9%);約登指數(shù)最大時血清CysC、Gd-IgA1、NGAL和尿液Gd-IgA1/uCr、NGAL/uCr對應的截斷值分別為0.745mg/L、424.160ng/ml、56.925ng/ml、43.805μg/mmol和6.805μg/mmol,詳見圖1和表2。

圖1 各項指標診斷HSPN的ROC曲線圖

表2 各項指標診斷效能分析
討 論
HSPN是兒童最常見的繼發(fā)性腎小球疾病之一,是HSP慢性遷延的主要表現(xiàn),其腎臟損害可表現(xiàn)為鏡下血尿和(或)蛋白尿,也可出現(xiàn)肉眼血尿、高血壓,部分患兒出現(xiàn)腎病綜合征表現(xiàn),少數(shù)患兒最終發(fā)展為腎衰竭。因此,早期發(fā)現(xiàn)腎損傷并積極合理治療尤為必須。在臨床診療中,對于HSP腎損傷的常見檢測指標有sCr、Urea、腎小球濾過率(GFR)等,但這些指標用于反映輕度腎損傷敏感度差,且易受年齡、性別、飲食等其他因素干擾。本研究數(shù)據(jù)顯示,各組兒童血清Urea比較,差異均無統(tǒng)計學意義,僅HSPN組血清sCr較健康對照組升高,若上述指標顯著升高時,或已導致不可逆損傷。
然而HSPN發(fā)病機制復雜,補體系統(tǒng)、細胞免疫、遺傳、環(huán)境等因素不同程度地參與發(fā)病,目前主要認為HSPN是沉積于腎小球系膜區(qū)的IgA及其形成的免疫復合物誘導發(fā)病。IgA是人體免疫球蛋白家族的成員,其黏膜合成率高,半衰期短(5~6天),包含IgA1和IgA2兩個亞型,兩種亞型不同之處在于IgA1分子的鉸鏈區(qū)存在13~17個氨基酸序列,該鉸鏈區(qū)在正常個體中可很大程度上完成O-糖基化,即N-乙酰氨基半乳糖(GalNAc)與絲氨酸殘基 O-連接形成的多個O-聚糖鏈[5];通常糖基化的IgA1分子與肝細胞上表達的去唾液酸糖蛋白受體 (ASGPR) 相互作用,隨后這些分子被內化和降解[6]。IgA1的正常糖基化似乎在促進IgA1分子的清除方面發(fā)揮重要作用,然而研究顯示,HSPN患者存在表達IgA1分子的遺傳性半乳糖(Gal)糖基化缺陷,導致部分IgA1分子鉸鏈區(qū)中O-聚糖鏈的異常糖基化,形成半乳糖缺乏的免疫復合物(Gd-IgA1),Gd-IgA1分子上的GalNAc作為末端聚糖暴露,被其特異性抗體識別,發(fā)生交叉反應,形成Gd-IgA1-IgG免疫復合物,這些復合物因太大而無法通過內皮與肝細胞表面受體接觸,但能夠穿過腎小球內皮窗孔并沉積在系膜中,引起腎小球損傷[6~8]。
本研究結果顯示,HSP患兒血清Gd-IgA1和尿Gd-IgA1/uCr水平均較正常對照組升高,其中HSPN組升高更為明顯,差異有統(tǒng)計學意義(P<0.05),表明Gd-IgA1與HSP的發(fā)生與發(fā)展有關,其機制可能為Gd-IgA1 的過度產生、特異性自身抗體的產生、免疫復合物的形成以及這些復合物在腎小球中的沉積。本研究還發(fā)現(xiàn),血清Gd-IgA1診斷HSPN的特異性最高。通過比較HSPN與其他腎臟疾病如IgA腎病、狼瘡性腎炎、膜性腎病、丙型肝炎病毒相關腎病等的腎組織,發(fā)現(xiàn)僅在HSPN和IgA腎病中腎小球上可特異性檢測到Gd-IgA1,提示Gd-IgA1或許可作為HSPN腎小球損傷的特異性診斷標志物[9]。
HSPN病理損害雖以腎小球病變?yōu)橹鳎陙淼难芯恐赋觯I小管-間質損害在HSPN的發(fā)生、發(fā)展及預后中也有重要作用[10]。NGAL是一種25kDa的小分子脂質運載蛋白,也可作為鐵載體蛋白,可提示炎癥損傷、免疫反應、腫瘤等[11]。正常情況下,血中NGAL可經腎小球自由濾過,而后由近端腎小管細胞從濾液中吸收,因此健康個體的血清與尿液NGAL水平通常較低,當出現(xiàn)腎小管損傷時,它被受損的腎細胞迅速誘導和釋放,由于分泌增加、重吸收減少,NGAL水平出現(xiàn)顯著升高,可作為一種高效標志物對腎小管損傷進行早期監(jiān)測[12]。研究顯示,血清NGAL含量在腎損傷后2h內開始增加,因此通過檢測NGAL水平變化可早期識別急性腎損傷(AKI),已在AKI中得到廣泛研究[13]。在慢性腎臟病(CKD)的研究中認為NGAL是CKD進展的一種新的、獨立的腎臟預測因子,可以反映腎臟疾病的嚴重程度[14]。
本研究檢測了HSP患兒血清與尿液NGAL水平,并對數(shù)據(jù)進行分析。數(shù)據(jù)結果顯示,正常對照組、HSP組、HSPN組血清NGAL和尿NGAL/uCr水平均呈遞增趨勢,差異有統(tǒng)計學意義(P<0.05),且尿液NGAL/uCr診斷HSPN敏感度最高,NGAL水平升高可提示HSP患兒存在腎小管損傷,早期預測HSPN的發(fā)生,與于斌等[15]研究一致。然而有研究者通過靜脈注射重組NGAL以促進腎小管上皮細胞存活、改善缺血性急性腎損傷,表明NGAL在修復受損腎小管方面可能發(fā)揮作用[11]。其機制可能與NGAL調節(jié)鐵離子代謝,促進細胞增殖和上皮形成有關,NGAL可能促進去除過量的細胞內鐵,從而限制缺血再灌注損傷后腎小管細胞死亡的氧化劑介導的凋亡[16,17]。因此,NGAL分泌可能是保護腎小管上皮細胞免受進一步損傷的反饋機制之一,本研究中未動態(tài)監(jiān)測HSP患兒治療后血液和尿液NGAL水平,其發(fā)病及治療后的水平變化有待于進一步研究。
血清CysC是近年來研究較多的反映腎損傷指標,目前被認為是反映GFR的靈敏指標[18]。有研究指出HSPN患兒血清CysC水平越高提示腎臟損傷越重[19]。本研究數(shù)據(jù)顯示HSPN組血清CysC水平>HSP組>對照組,但HSPN組血清CysC水平與HSP組比較,差異無統(tǒng)計學意義,然而此時HSPN組血清和尿液中的Gd-IgA1、NGAL水平已出現(xiàn)升高,且ROC曲線顯示,血清CysC、血清Gd-IgA1、尿液Gd-IgA1/uCr、血清NGAL和尿液NGAL/uCr診斷HSPN的曲線下面積分別為0.686、0.807、0.762、0.767和0.775,結合ROC曲線結果,CysC對HSPN早期診斷效能低于Gd-IgA1和NGAL。有關HSPN患兒病理與預后的文獻報道,腎小管間質損害可加重腎小球系膜增殖、新月體形成等,是HSPN疾病進展的關鍵因素之一,如果沒有腎小管間質損傷存在,即使病變嚴重的腎小球疾病,腎功能也可維持在正常水平[20]。如前所述,血清Gd-IgA1和尿液Gd-IgA1/uCr在腎小球濾過功能受損時升高,血清NGAL和尿液NGAL/uCr水平升高可提示腎小管間質損傷,因此對于HSP患兒,合理地監(jiān)測血清和(或)尿液Gd-IgA1、NGAL水平,有利于早期、全面診斷腎損傷,為臨床干預治療提供依據(jù)。
綜上所述,血清Gd-IgA1、NGAL和尿液Gd-IgA1/uCr、NGAL/uCr水平可提示HSP腎損傷,有利于早期診斷HSPN;其中血清Gd-IgA1診斷HSPN特異性最高,尿液NGAL/uCr對HSPN診斷敏感度最高,臨床上合理的聯(lián)合檢測可全面、高效地判斷腎臟損害情況。

