體位護理干預在無保護會陰接生產婦中的應用效果及價值研究
蘭云喬
福建醫科大學附屬第一醫院產科,福建福州 350004
陰道分娩是提倡且理想分娩方式,對產婦、胎兒均具有較大益處,但是,伴隨物質生活條件提升、飲食習慣改變,妊娠合并癥、巨大兒等發生率隨之出現明顯升高,致使經陰道分娩難度、風險增加,加之因陰道分娩過程陰道不自然擴張可引起疼痛、不適,產婦因懼怕疼痛選擇采取剖宮產方式分娩,導致剖宮產率出現明顯提升,因此,如何進一步提高經陰道分娩安全性成為婦產科研究重點,受到社會各界廣泛關注[1]。有研究指出,在分娩產婦中應用無保護會陰接生技術可為順利分娩提供有利條件,同時,配合正確體位干預能夠顯著降低整個接產分娩過程疼痛、裂傷等不良事件發生風險[2]。隨機選取福建醫科大學附屬第一醫院2019年3月—2021年3月收治的100例無保護會陰接生產婦,對不同護理干預應用效果進行比較分析,現報道如下。
1 資料與方法
1.1 一般資料
隨機選取福建醫科大學附屬第一醫院收治的100例無保護會陰接生產婦,以護理干預差異性分組,設置為對照組(n=50)、觀察組(n=50),兩組一般資料對比,差異無統計學意義(P>0.05),具有可比性。研究經過相關部門(醫院倫理委員會)審核批準。
納入標準:①納入產婦均為足月單胎妊娠,具有經陰道分娩條件;②無妊娠合并疾病;③臨床資料完整、真實;④事先對研究內容、目的知情同意。
排除標準:①參與其他研究者;②存在頭盆不稱情況者;③語言、聽力以及認知等功能存在障礙者。
1.2 方法
對照組(常規護理):按照婦產科護理常規、醫生叮囑等為產婦提供相應護理服務,具體措施包括:提前告知產婦分娩、無保護會陰接生等相關知識,協助做好各項分娩準備,對其存在的緊張情緒進行疏導;分娩期間注意監測產婦及胎兒情況,一旦發生異常及時進行有效處理,確保順利完成分娩;分娩結束后,盡快實現母嬰同室,給予新生兒照護、喂養等相關指導。
觀察組(體位護理):①待產期間,全面評估產婦及胎兒情況,重視產前溝通,基于其對分娩的認知情況,采取多種方式予以個體化分娩前健康宣教,提升其配合度。如保持熱情耐心態度,口頭介紹分娩相關知識和內容;組織產婦觀看分娩視頻,播放期間及時對重要事項進行再次解釋,同時,詢問產婦有無疑問、困惑,鼓勵說出存在問題,予以解答,使產婦全面、正確了解和掌握分娩過程中的相關事宜,重點指導其提前了解和模擬分娩過程中的體位方式、呼吸方式等。②體位方式,分娩期間可選擇體位包括以下幾種:站立位(指導產婦雙手握住扶手靠墻站立)、坐位(指導產婦坐在產床中間,將雙腳放置到支架)、蹲位(蹲于產床旁邊并握住扶手)、跪位(指導產婦將上身與分娩球貼住)、側臥位(指導產婦側面平躺于產床)、仰臥位(指導產婦平躺于產床)等。分娩過程體位由產婦自行選擇,但是助產士應注意及時協助產婦調整體位,以舒適、配合為宜,一般時間間隔為30 min,避免同一體位時間過長。③分娩過程:注意密切觀察產婦宮縮反應,指導其進行呼吸訓練,體位以自由體位為主,產婦可以自行選擇站位、蹲位以及坐位或者臥位等體位待產,為胎兒胎頭下降、旋轉以及娩出等提供有利條件,助產士以坐位接生,準備無菌產包,消毒外陰。當出現宮縮,協助適當抬高臀部,指導合理運用腹壓,至宮口全開,借助視頻播放方式指導其正確屏氣用力,同時,密切觀察產婦各項生命體征變化,一旦發現異常及時告知醫生并協助進行處理,另外,嚴格執行無菌操作,避免發生產程感染,宮縮間歇期指導進食飲水,保持良好體力,當胎頭撥露,助產士幫助合理控制胎頭娩出速度,指導產婦正確用力,充分擴張產道,避免胎頭下降過快,至胎兒順利分娩。當胎盤娩出,檢查是否發生軟產道裂傷,若發生及時進行縫合處理,臍動脈搏動消失后進行斷臍處理,分娩結束,繼續嚴密觀察與監測產婦體征、陰道流血情況,同時,指導做好會陰清潔,輔以腹部按摩,以期促進宮縮,減少出血。需要注意的是,若無法完成陰道分娩,需根據實際情況改變分娩方式,避免造成其他不可逆嚴重后果。
1.3 觀察指標
①對比分析產程時間,包括第一、第二、第三以及總產程時間。②對比分析疼痛強度,采取簡化McGill疼痛問卷進行調查,共視覺模擬量表、言語反應量表、疼痛強度量表3個維度內容,評分高示疼痛強度嚴重[3]。③對比分析會陰情況,通過會陰裂傷分級進行評價,Ⅰ度:表皮、陰道口黏膜等出現輕微裂傷;Ⅱ度:深部組織呈撕裂狀況,同時見出血現象;Ⅲ度:a級:撕裂向會陰皮下深部擴展,部分產婦可同時伴有肛門括約肌撕裂,但直腸黏膜為完整狀態,b級:陰道、肛門及直腸完全貫通,直腸可見外露情況[4]。④對比分析分娩結局,評價指標包括產后2 h出血量、新生兒窒息及肩難產等不良分娩結局發生率。⑤對比分析護理滿意度,利用婦產科自制滿意度問卷調查表進行統計,分為基本滿意(≥90分)、基本滿意(60~89分)、不滿意(<60分),總滿意度=(非常滿意例數+基本滿意例數)/總例數×100.00%。
1.4 統計方法
采用SPSS 21.0統計學軟件分析數據,符合正態分布的計量資料以(±s)來表示,采用t檢驗;計數資料以[n(%)]表示,采用χ2檢驗,等級計數資料采用秩和檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組一般資料對比
兩組年齡、孕周等一般資料相比,差異無統計學意義(P>0.05)。見表1。
表1 兩組一般資料比較(±s)Table 1 Comparison of general information between the two groups(±s)
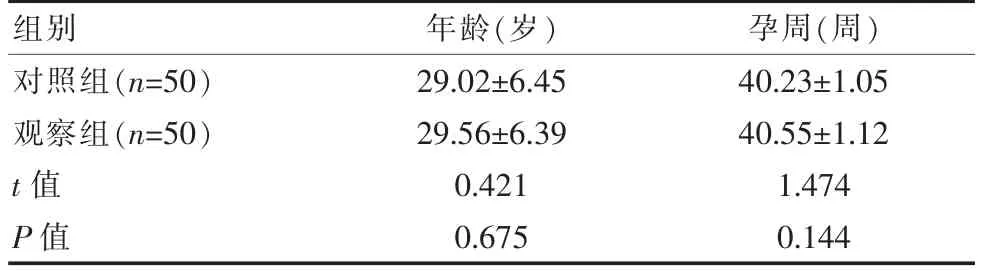
表1 兩組一般資料比較(±s)Table 1 Comparison of general information between the two groups(±s)
組別年齡(歲) 孕周(周)對照組(n=50)觀察組(n=50)t值P值29.02±6.45 29.56±6.39 0.421 0.675 40.23±1.05 40.55±1.12 1.474 0.144
2.2 兩組產程時間對比
兩組第二、三產程時間相比,差異無統計學意義(P>0.05);觀察組第一、總產程時間短于對照組,差異有統計學意義(P<0.05)。見表2。
表2 兩組產程時間比較[(±s),min]Table 2 Comparison of labor time between the two groups[(±s),min]
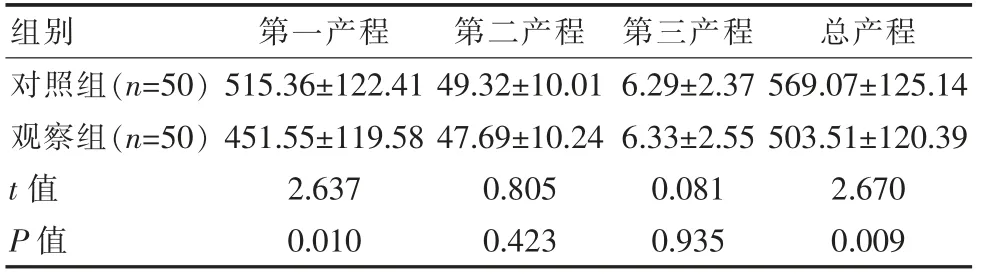
表2 兩組產程時間比較[(±s),min]Table 2 Comparison of labor time between the two groups[(±s),min]
組別 第一產程 第二產程 第三產程 總產程對照組(n=50)觀察組(n=50)t值P值515.36±122.41 451.55±119.58 2.637 0.010 49.32±10.01 47.69±10.24 0.805 0.423 6.29±2.37 6.33±2.55 0.081 0.935 569.07±125.14 503.51±120.39 2.670 0.009
2.3 兩組疼痛強度對比
觀察組簡化McGill疼痛問卷3個維度評分均較對照組更低,差異有統計學意義(P<0.05)。見表3。
表3 兩組疼痛強度比較[(±s),分]Table 3 Comparison of pain intensity between the two groups[(±s),points]
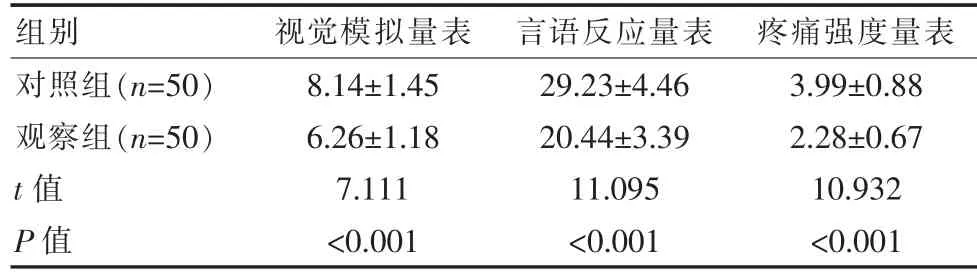
表3 兩組疼痛強度比較[(±s),分]Table 3 Comparison of pain intensity between the two groups[(±s),points]
組別 視覺模擬量表 言語反應量表 疼痛強度量表對照組(n=50)觀察組(n=50)t值P值8.14±1.45 6.26±1.18 7.111<0.001 29.23±4.46 20.44±3.39 11.095<0.001 3.99±0.88 2.28±0.67 10.932<0.001
2.4 兩組會陰情況對比
觀察組會陰裂傷程度明顯較對照組更輕,差異有統計學意義(P<0.05)。見表4。

表4 兩組會陰情況比較[n(%)]Table 4 Comparison of analysis of perineum between the two groups[n(%)]
2.5 兩組分娩結局對比
觀察組產后2 h出血量較對照組更少,差異有統計學意義(P<0.05)。見表5。觀察組新生兒窒息發生1例,對照組發生8例,觀察組新生兒窒息情況低于對照組,差異有統計學意義(χ2=4.396,P=0.036)。觀察組肩難產0例,對照組6例,觀察組肩難產情況低于對照組,差異有統計學意義(χ2=4.433,P=0.035)。
表5 兩組分娩結局比較[(±s),mL]Table 5 Comparison of the comparison of delivery outcomes between the two groups[(±s),mL]

表5 兩組分娩結局比較[(±s),mL]Table 5 Comparison of the comparison of delivery outcomes between the two groups[(±s),mL]
組別產后2 h出血量對照組(n=50)觀察組(n=50)t值P值155.68±36.42 141.33±30.17 2.146 0.034
2.6 兩組護理滿意度對比
觀察組總護理滿意度98.00%較對照組更高,差異有統計學意義(P<0.05)。見表6。
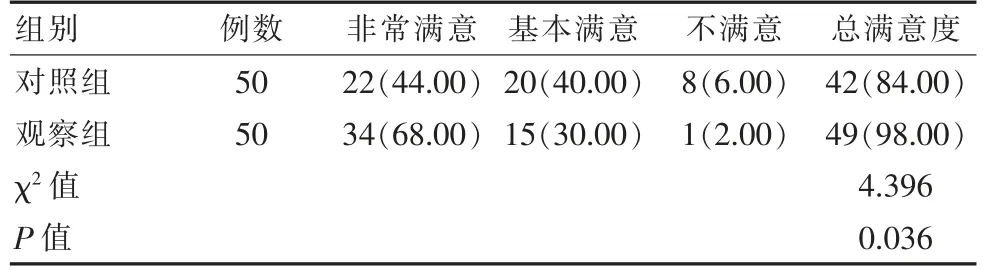
表6 兩組護理滿意度比較[n(%)]Table 6 Comparison of comparison of nursing satisfaction between the two groups[n(%)]
3 討論
陰道分娩是提倡分娩方式,相關資料證實,陰道分娩對產婦、新生兒均具有較多好處,比如:出生后嬰兒患吸入性肺炎等相關并發癥概率較低,且能夠盡快建立正常呼吸節律,利于小兒今后智力發育;于產婦而言,則表現在產后能夠盡快恢復正常[5-7]。近年來,伴隨人們生活水平、物質條件提升,妊娠期間胎兒體質量出現普遍增加,頭徑線隨之增大,導致在分娩時無法進行有效宮縮,同時,由于產婦懼怕分娩疼痛,致使越來越多產婦選擇剖宮產方式分娩,實際剖宮產率明顯超過世界衛生組織建議標準[8-10]。為響應衛生部積極提倡自然分娩、降低剖宮產率號召,接生技術處于不斷發展和進步過程,旨在提高陰道分娩安全性、舒適性,促使產婦在具備陰道分娩指征條件下選擇陰道分娩方式,有效降低剖宮產率[11]。既往在經陰道分娩期間多給予會陰保護技術,旨在減輕會陰裂傷程度,但是,實踐證實,會陰保護技術應用過程中并發癥相對較多,會加重產婦生理、心理雙重不適,因此,需采取其他接生和干預手段[12-14]。
該次研究中,觀察組第二、三產程時間為(47.69±10.24)、(6.33±2.55)min,與對照組 (49.32±10.01)、(6.29±2.37)min對比,差異無統計學意義(P>0.05),但第一、總產程時間(451.55±119.58)、(503.51±120.39)min更短(P<0.05),結果說明體位護理干預在無保護會陰接生產婦中可縮短產程時間,分析原因在于選擇合理體位可促進宮縮,方便胎兒下降、內旋轉,盡快完成分娩,進而縮短產程。觀察組簡化疼痛問卷(McGill)3個維度評分(6.26±1.18)分、(20.44±3.39)分、(2.28±0.67)分較對照組(8.14±1.45)分、(29.23±4.46)分、(3.99±0.88)分均更低(P<0.05),結果說明體位干預能夠減輕分娩疼痛,分析原因在于及時指導產婦調整體位,不僅可以避免體位不當加重疼痛,同時,合理體位還能夠提升其舒適度,減輕對母嬰損傷,起到緩解疼痛目的[15]。觀察組會陰裂傷程度較對照組明顯更輕(P<0.05),結果說明體位干預有助減輕會陰裂傷,分析原因在于體位干預可以滿足分娩機轉原理,促進胎兒娩出,但又不會增加會陰裂傷,可以更好保護會陰[16]。觀察組產后2 h出血量 (141.33±30.17)mL較對照組(155.68±36.42)mL更少,新生兒窒息及肩難產等不良分娩結局更低(P<0.05),結果說明體位干預在改善分娩結局方面具有積極作用,分析原因在于體位干預可以充分利用盆底組織伸展性、會陰彈性,促使分娩能夠安全、順利完成,減少出血,降低分娩期間不良妊娠結局發生率[17-18]。觀察組總護理滿意度98.00%較對照組84.00%更高(P<0.05),結果說明體位干預可提升產婦滿意度,分析原因在于加強體位干預能夠真正滿足不同產婦個體化分娩需求,為其提供更為優質、安全的護理服務,故滿意度較常規護理更高。該次研究與鄧金鳳等[19]研究結果[觀察組第一產程、總產程時間(451.43±130.21)、(506.95±135.76)min短于對照組(515.32±126.09)、(568.28±129.65)min,觀察組總滿意度97.6%高于對照組80.5%]具有較高一致性,由此也可證實體位護理干預在無保護會陰接生產婦中具有較高應用效果,可為產科接生提供指導意義。該次研究從多個方面評價和分析了體位護理干預在無保護會陰接生產婦中的應用效果,得知護理效果及價值較高。
綜上所述,在無保護會陰接生產婦中加強體位護理干預,對產程時間、疼痛強度、會陰情況以及分娩結局均具有積極影響,因此,體位護理干預可作為推薦在無保護會陰接生產婦中推廣、應用,旨在縮短產程、減輕疼痛、控制會陰裂傷、改善分娩結局。

