成人體外循環術后譫妄患者的回顧性分析
術后譫妄(postoperative delirium,POD)是術后患者在麻醉復蘇后數天內出現的一系列精神癥狀,其表現形式多樣:意識水平變化、注意力渙散、異常興奮、淡漠、幻聽、幻視、行為怪異、思維邏輯混淆等,癥狀改善后大多患者對譫妄期間的記憶缺失,也可理解為可逆的急性腦功能障礙,目前發生譫妄的病理生理學機制尚不明確
。部分研究顯示外科重癥監護病房成人術后譫妄發生率為24.4%,體外循環(cardiopulmonary bypass,CBP)術后譫妄的發生率為27%,其處于一個相對較高的發病水平
。體外循環術后患者于ICU期間發生譫妄通常會影響醫患溝通,使醫療及護理難度增加,術后意外風險上升。本研究對在聯勤保障部隊第九八八醫院體外循環術后患者譫妄的發生情況及相關因素進行統計分析,探討其發生的相關因素,以利于對術后譫妄的預判及早期發現。
1 研究對象與方法
1.1 研究對象 本研究為回顧性研究,選取2019年10月至2021年10月在聯勤保障部隊第988醫院就診行體外循環手術的98例患者,其中男53例,女45例;平均年齡為(54.88±11.04)歲;手術類型:瓣膜置換術64例,其中雙瓣38例,單瓣26例,冠脈旁路移植術18例,主動脈夾層手術16例。
1.2 選取標準 納入標準:年齡大于18歲;均接受全麻、低溫、體外循環行手術治療、術后氣管插管入住ICU;均簽署知情同意書;術前意識清醒,簡易智力狀態量表評分>24分,可正常交流;無手術禁忌證;術前無語言障礙;術前3個月內顱內無新發梗死、出血、炎癥等。排除標準:術前存在癡呆、顱腦嚴重損傷、顱腦手術史或精神疾病等;藥物、酒精依賴史;無自主呼吸或呼吸肌麻痹;術中或術后出現腦梗死、顱內出血或任何能夠引起意識障礙的疾病;術后院內死亡者;由使用鎮靜藥物引起的精神異常者;合并惡性腫瘤、自身免疫性疾病。
1.3 方法 術前經專業人員通過艾森克人格問卷(Eysenck personality questionnaire,EPQ)對研究對象進行人格評定,分為:A(外向情緒不穩型)、B(外向情緒穩定型)、C(內向情緒不穩型)、D(內向情緒穩定型)。術后應用意識模糊評估法(confusion assessment method,CAM)對研究對象進行評判,將其分為譫妄組與非譫妄組,分別詳細記錄兩組研究對象相關資料:年齡、人格評定、體外循環持續時間、體外循環前后平均動脈壓差值(mean arterial pressure difference,
MAP)、ICU入住時間、APACHE Ⅱ評分。
個別項目縣氣象和水文部門各自開發系統,每遇降雨,兩部門都用系統發送手機短信到全縣各級防汛責任人。同時縣防汛辦接到省、市兩級防指的指令后也要將預警信息發送出去,這樣就導致各級防汛責任人每天收到很多內容大致相同的預警短信。建議水文、氣象的綜合分析資料應先與防汛部門協調,統一口徑后,由防汛辦經監測預警系統統一發送至各級防汛責任人,避免各行其是,重復發送。同時,要加大防災資源整合力度,真正實現監測預警信息共享共管,形成防災抗災工作合力。
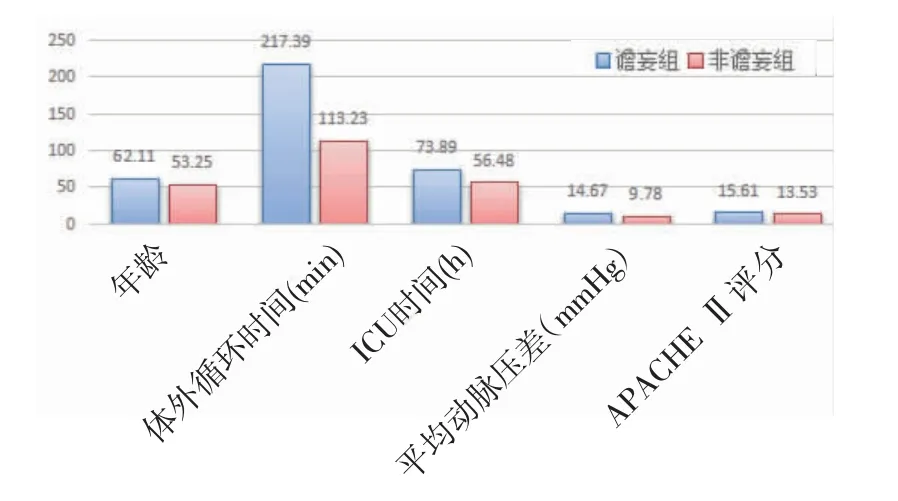
2.2 單因素方差分析及卡方檢驗結果 年齡、人格評定、體外循環持續時間、ICU 入住時間、
MAP、APACHE Ⅱ評分與術后譫妄的發生相關(
<0.05),見表2~3,見圖1。
譫妄是一種急性波動性精神障礙,多數由于器質性的全腦功能下降所致,通常包括多種形式的精神行為特征,例如意識水平及內容下降、覺醒功能異常、語無倫次、感知異常、睡眠—覺醒周期紊亂,幻覺、錯覺和妄想,注意力、定向力的受損、情緒改變等等。術后譫妄一般發生于術后30 d內,多數在7 d之內發生,主要表現為注意力渙散和在意識清晰度下降的背景下出現的意識內容改變為特征的神經精神功能的急性變化
。本研究結果譫妄的發生率為18.4%,略低于其他相關研究
。本研究顯示冠脈搭橋術、主動脈夾層術后譫妄發生率分別為44.4%、37.5%,其發生率相對較高,分析其原因可能與此類患者多數伴有嚴重的顱內動脈或頸動脈粥樣硬化、狹窄有關,另外由于此研究樣本量較少,需進一步研究得以證實。本研究中譫妄的主要表現:運動紊亂性興奮(94.3%);意識水平及內容改變(80.2%),以幻覺、錯覺、妄想更為多見以及注意的指向、集中、維持困難(84.5%)。有研究顯示術后譫妄的發生大大增加了疾病的死亡率
,考慮其原因可能是由于術后譫妄導致術后意識恢復期延長、ICU護理難度增加、交流障礙、治療過程欠配合、管道脫落、住院時間相對延長、術后意外事件相對增加等一系列問題的出現。術后譫妄是多種因素共同作用的結果,此次研究的目的就是更有效的確定與心臟體外循環手術相關的危險因素。
2 結果
2.1 體外循環術后譫妄發生率 98例體外循環術后患者中有18 例發生譫妄,占18.4%(18/98),見表1。

據此可知,聞一多將1930年作為學術研究的節點,其意向是十分鮮明的。之所以說“(三)至(八)進行迄今已三年”,是因為在此期間,他集中精力研究杜甫,并構建了全方位的唐詩研究格局。然推測其意,則“毛詩字典”和“楚辭校議”的研究尚未開展。聞一多對唐詩的研究開始由“向內發展的工作”轉向向外,從詩歌考證到“以詩論詩”。1933年6月15日,與朱自清談初唐文學,《朱自清日記》回憶道:
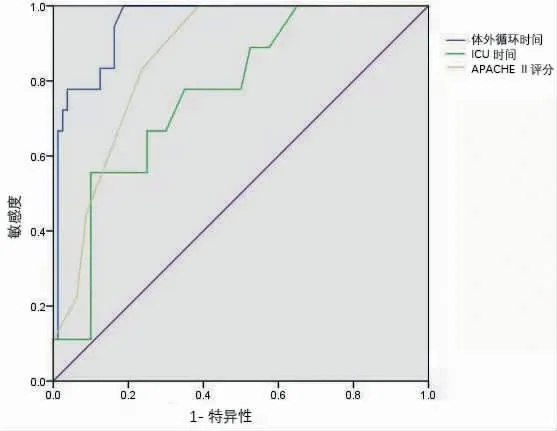
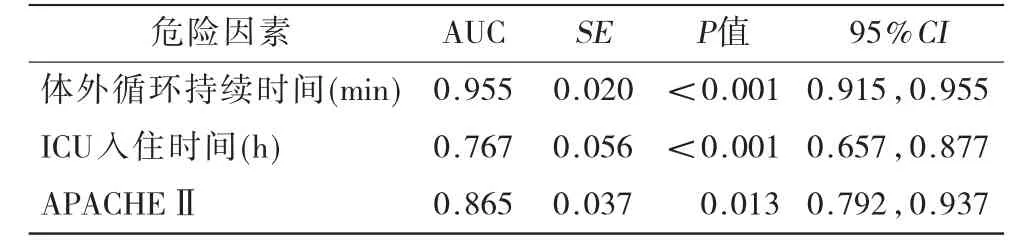
2.4 術后譫妄危險因素的ROC曲線分析 以體外循環持續時間、APACHE Ⅱ評分、ICU時間與譫妄發生的相關性繪制ROC曲線,見表5,見圖2。
3.1 體外循環時間 在整個體外循環過程中溫度、血壓、紅細胞比容、血流動力學、機體代謝率的改變、微栓(氣栓、血栓)、不穩定斑塊脫落、肝素化等等,均會對各組織器官造成影響,出現組織缺血缺氧、缺血再灌注損傷等病理生理學改變。有研究發現術中一過性局部腦氧飽和度下降、酸堿平衡紊亂都會導致發生譫妄的概率增高
。體外循環過程中血液經人工管道、膜肺、超濾器等各種非生物材料會產生腫瘤壞死因子、白介素、氧自由基等多種炎癥介質,隨著體外循環時間的延長各種炎性介質釋放不斷增加,對組織器官造成損傷,腦動脈血管的痙攣,無搏動性血壓直接影響腦血流灌注,導致腦功能下降
。與此同時,這些炎性介質的爆發同時引起全身炎癥反應綜合征,導致血腦屏障的破壞
,進一步加重腦功能的下降。

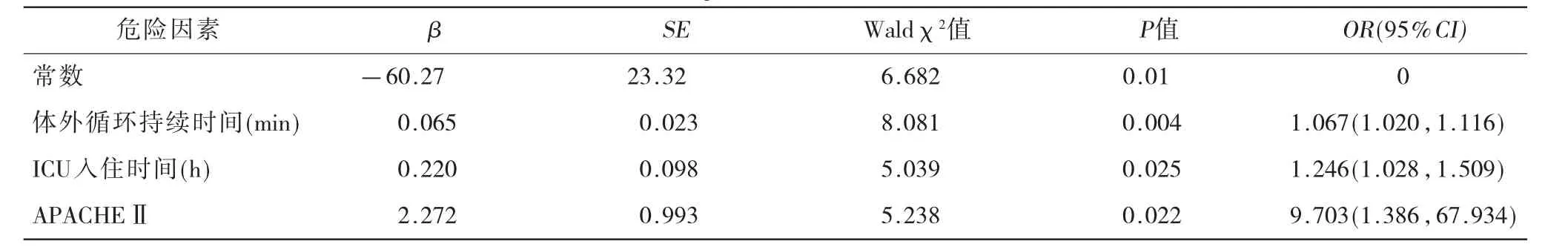
2.3 Logistic多因素回歸分析 體外循環持續時間、APACHE Ⅱ評分、ICU入住時間是影響體外循環術后譫妄發生的獨立危險因素,見表4。
3 討論
本研究顯示體外循環持續時間、入住ICU時間、APACHEⅡ評分是影響術后譫妄的獨立危險因素。
本次選擇的136例腰椎間盤突出癥并發椎管狹窄患者均為我院2015年3月—2018年6月收治對象,入組條件:(1)患者此前未接受手術治療;(2)均通過手術病理被證實;(3)患者及其家屬簽署知情同意書。剔除條件:(1)重大器官功能不全;(2)精神與認知障礙;(3)重度骨質疏松者。本研究已得到我院倫理委員會的批準。136例患者中男女比例62:74;年齡跨度45~78歲,平均(58.11±4.09)歲;病程跨度0.4~3年,平均(2.11±0.17)年。
建立并發展“群體凝聚力”。首先,個人目標必須與團隊目標任務一致,其次培養成員的團隊意識、榮譽感和責任感,團隊應保持良好的人際關系。
3.2 健康評價 APACHE Ⅱ評分是監測急慢性生理學指標的異常變化,通過對各種參數進行量化而加以評定。臨床多用來評估危重患者的嚴重程度,包含3部分:年齡、慢性健康狀況、急性生理狀態。3部分得分相加為總分,分值越高病情越嚴重
。本研究結果顯示APACHEⅡ評分可能與術后譫妄的發生有一定的相關性。多個研究表明
:急性生理和慢性健康評分是體外循環術后譫妄的獨立危險因素。分析其原因可能為:APACHE Ⅱ評分=急性生理評分+年齡+慢性健康評分,其涉及平均動脈壓、心室率評分、氧合評分等等,該系統內的年齡、手術類型、高血壓及慢阻肺等生理指標均可能是影響譫妄發生的相關因素。有研究顯示年齡、長期慢性病史是術后譫妄的危險因素,可能與老年人神經細胞凋亡增多,腦白質脫髓鞘改變,神經組織退行性改變,中樞神經遞質含量下降有關
。因此,使用APACHE Ⅱ評分系統對患者疾病危重程度做出評估,可用來預判體外循環術后發生譫妄的風險,進而及時對譫妄高危患者采取應對措施。
3.3 轉機前后平均動脈壓差 譫妄與腦血流動力學改變有關,這在很多研究中已經得到證實。有研究結果提示,更好地優化體外循環期間平均動脈壓,使其高于患者腦灌注自動調節下限,可能降低心臟術后譫妄的發生率,這也許將成為一個新的治療契機
。本研究中顯示轉機前后平均動脈壓差與譫妄有一定的相關性。但同時發現即使平均動脈壓變化不大,也仍存在譫妄發生的情況,可能是因為血壓在一定程度上并不能完全反映腦血流的灌注情況,特別是有明確顱內血管狹窄、腦血流系統的自我調節能力顯著不足的患者,也可能提示無搏動性血壓、缺血再灌注損傷是引起腦損傷的主要因素。
BIM技術應用主要分為前端信息處理及末端技術控制兩個方面,前端信息處理即根據工程施工要求,對工程設計方案的合理性進行分析,并結合現有的工程建設設計資料,對可能發生的工程建設問題進行預估,將工程建設設計方案以立體化形式進行呈現,確保相關的工程建設問題能夠更為直觀的呈現在技術人員面前。末端技術控制的優勢在于,對各個施工環節能夠進行合理的管控,并及時的對相關工程質量及安全問題進行調整,主要應用于工程施工階段的技術管理,使工程施工技術管理更為規范,為工程建設的順利進行提供有效的技術管理支持。
3.4 ICU入住時間 ICU病房空間環境相對隔絕,患者在應激狀態下缺乏傾訴,心理抗壓能力降低,使其產生內心的不安、情緒的焦躁,甚至恐懼,通常不能通過運動等方式自我調節情緒、緩解壓力,從而增加譫妄發生的風險。應當積極對體外循環術后患者進行預判,并采取相應干預措施,降低術后患者譫妄的發生率,促進患者術后恢復
。但是入住時間如何把控,何時開啟心理疏導或者心理干預,卻是又一問題的存在。本研究通過ROC曲線,推測73.67 h可能是一臨界時間點,其準確程度仍需要大樣本、多中心的數據進行證實。
體外循環術后譫妄的發生會帶來諸多風險,增加治療及護理難度,早期預判顯得尤為重要。此研究顯示體外循環持續時間、ICU 入住時間、APACHE Ⅱ評分是其明確的獨立危險因素。術后譫妄發生的各危險因素中體外循環時間(144.5 min),ICU入住時間(73.67 h),APACHE Ⅱ評分(13.5)可能更易出現術后譫妄癥狀。由于此研究入組人數相對較少,未進行多中心研究,結論必然有一定的局限性;再者本研究僅對于疾病類型及手術方法做了分類統計,并未對其行相關因素分析,考慮手術操作方式可能會有影響,但其方式對于譫妄的影響最終應歸結到腦缺血缺氧時間、再灌注損傷、體外循環時長、中心動脈壓差值等等因素,此后仍需要進一步的就體外循環下各種不同手術類型進行詳細的分類研究;本研究只分析了術后譫妄的危險因素,今后還需要進行干預性研究,探索預防體外循環術后譫妄的措施及方法,促進患者術后恢復。
[1] 羅愛林,張杰.2017 版歐洲麻醉學會《基于循證和專家共識的術后譫妄指南》解讀[J].臨床外科雜志,2018,26(1):29-33.
[2] CHAIWAT O,CHANIDNUAN M,PANCHAROEN W,et al.Postoperative delirium in critically ill surgical patients:incidence,risk factors,and predictive scores[J].BMC Anesthesiol,2019,19(1):39.
[3] THUDIUM M,ELLERKMANN R K,HEINZE I,et al.Relative cerebral hyperperfusion during cardiopulmonary bypass is associated with risk for postoperative delirium:a cross-sectional cohort study[J].BMC Anesthesiol,2019,19(1):35.
[4] PALLARIA T J,PANEBIANCO C,KAMIENSKI M C.Perioperative Delirium Protocol for the Older Patient[J].J Perianesth Nurs,2018,33(3):275-280.
[5] TASBIHGOU S R,ABSALOM A R.Postoperative neurocognitive disorders[J].Korean J Anesthesiol,2021,74(1):15-22.
[6] FRASER V,COSSETTE S,MAILHOT T,et al.Evaluation of an Intervention With Nurses for Delirium Detection After Cardiac Surgery[J].Worldviews Evid Based Nurs,2018,15(1):38-44.
[7] STACHON P,KAIER K,ZIRLIK A,et al.Risk factors and outcome of postoperative delirium after transcatheter aortic valve replacement[J].Clin Res Cardiol,2018,107(9):756-762.
[8] 王華英,由春梅,謝濤,等.術后譫妄患者的臨床特點及危險因素[J].中國老年學雜志,2019,39(22):5538-5540.
[9] 于振坤,樊紅光,鄭哲,等.老年瓣膜性心臟病患者生物瓣與機械瓣置換術后早期和中期預后的對比研究[J].中國循環雜志,2018,33(11):1098-1101.
[10] 李蕊,王志敏,唐鑫,等.體外循環心臟手術后譫妄影響因素的回顧性研究[J]. 循證護理,2021,7 (9):1206-1209.
[11] THUDIUM M,ELLERKMANN R K,HEINZE I,et al.Relative cerebral hyperperfusion during cardiopulmonary bypass is associated with risk for postoperative delirium:a cross-sectional cohort study[J].BMC Anesthesiol,2019,19(1):35.
[12] CHAN B,ANEMAN A.A prospective,observational study of cerebrovascular autoregulation and its association with delirium following cardiac surgery[J].Anaesthesia,2019,74(1):33-44.
[13] THUDIUM M,ELLERKMANN R K,HEINZE I,et al.Relative cerebral hyperperfusion during cardiopulmonary bypass is associated with risk for postoperative delirium:a cross-sectional cohort study[J].BMC Anesthesiol,2019,19(1):35.
[14] 裴鋒博,衛金花,程兆晶,等.體外循環對冠狀動脈旁路移植術后譫妄的影響[J]. 中國心血管病研究,2021,19(8):718-721.
[15] LIN Y,CHEN Q,ZHANG H,et al.Risk factors for post operative delirium in patients with triple-branched stent graft implantation[J].J Cardiothorac Surg,2020,15(1):171.
[16] SHANKAR P,MUELLER A,PACKIASABAPATHY S,et al.Dexmedetomidine and intravenous acetaminophen for the prevention of postoperative delirium following cardiac surgery(DEXACET trial):protocol for a prospective randomized controlled trial[J].Trials,2018,19(1):326.
[17] SHIN Y H,YOON J S,JEON H J,et al.Postoperative delirium in elderly patients with critical limb ischemia undergoing major leg amputation:a retrospective study[J].Korean J Anesthesiol,2018,71(4):311-316.
[18] BROWN C H T,NEUFELD K J,TIAN J,et al.Effect of Targeting Mean Arterial Pressure During Cardiopulmonary Bypass by Monitoring Cerebral Autoregulation on Postsurgical Delirium Among Older Patients:A Nested Randomized Clinical Trial[J].JAMA Surg,2019,154(9):819-826.
[19] 蘇麗靜,顏藝鷺,黃文娟,等.心臟術后ICU 患者譫妄危險因素分析[J].中華危重病急救醫學,2019,31(2):165-171.
[20] DZIEGIELEWSKI C,SKEAD C,CANTURK T,et al.Delirium and Associated Length of Stay and Costs in Critically Ill Patients[J].Crit Care Res Pract,2021:6612187.

