彈簧圈栓塞術治療冠狀動脈穿孔2 例的療效
李龍,王淑娟,于軍
(1.寶雞第三醫院 心血管內科,陜西 寶雞 721000;2.寶雞第三醫院 心血管內科,陜西 寶雞 721000;3.寶雞第三醫院 心血管內科,陜西 寶雞 721000)
0 引言
近年來,隨著冠狀動脈介入治療的高速發展,高危患者,如:高齡、基礎病變多、體質弱的患者逐年增多,復雜冠狀動脈病變:如慢性閉塞病變、鈣化病變、分叉病變等的數量急劇增多,隨之而來的是冠狀動脈并發癥:如冠狀動脈血栓形成、冠狀動脈無復流、支架脫載、造影劑腎病、冠狀動脈穿孔等的發生率亦越來越高,其中冠狀動脈穿孔作為冠狀動脈介入治療中嚴重并發癥之一,發生率約占0.1%~3.0%,一旦并發急性心包填塞,救治不及時,隨時可能引起死亡。目前治療冠狀動脈穿孔的方法主要包括:①球囊封堵;②覆膜支架;③栓塞;④心外科手術。而其中彈簧圈栓塞術作為一種治療腦動脈瘤有效方法,亦逐漸被應用于冠狀動脈穿孔,取得了良好的效果,現將我科近1年來2例使用彈簧圈栓塞術成功救治冠狀動脈穿孔的病例報告如下。
1 臨床資料
患者71歲男性,主訴:發作性胸痛8小時。既往有高血壓病史、抽煙史。冠狀動脈造影提示:左冠優勢型,右冠2段局部狹窄約70%~80%,遠端TIMI血流3級,前降支7段局限性狹窄約85%,第一對角支開口及近端狹窄約90%,遠端TIMI血流2級,回旋支及左主干血管無狹窄。遂于前降支7段及第一對角支使用Collotte術式植入支架2枚,術中第一對角支內導絲頭端引起遠端血管穿孔,造影劑少量外滲(見圖1),使用小球囊局部封堵,觀察半小時外滲造影劑逐漸減少直至消失,多次床旁B超探查均提示少量心包積液,無增多,患者無不適,遂結束手術。返回病房后約10min患者突然出現大汗、呼吸困難,繼而意識模糊,呈淺昏迷,心率增快至75次/分(術前及術中心率55次/分左右),血壓降至80/50mmHg至測不到,給予多巴胺、去甲腎上腺素不能維持血壓,床旁心包B超提示大量心包積液,考慮心包填塞,立即行床旁心包穿刺置管引流術,引流出血性心包積液約150mL。患者癥狀緩解,血壓回升至110/70mmHg,意識恢復,二次上臺發現造影劑外滲明顯增多,呈噴射性漏出至心包內(見圖2),遂使用彈簧圈栓塞術,術后造影未再發現局部造影劑外滲(見圖3),床旁心包B超提示少量心包積液,觀察6小時心包積液無增加拔除心包引流管,次日復查心肌酶譜及肌鈣蛋白輕度升高,患者無特殊不適,院外隨訪1月無特殊不適。

圖1 病例1中對角支遠端穿孔后影像圖,造影劑少量外滲

圖2 病例1中對角支遠端穿孔后影像圖:造影劑呈噴射性漏出至心包內

圖3 病例1中彈簧圈栓塞術后影像圖:造影劑外滲停止
患者63歲男性,主訴:經皮冠狀動脈介入治療(percutaneous coronary intervention,PCI)術后13年,胸悶、氣短1周。13年前因“心肌梗死”行冠狀動脈造影:前降支中段狹窄50%,回旋支11段閉塞,于回旋支11段植入支架1枚。入院后行冠狀動脈造影提示:左冠優勢型,回旋支11段支架內無狹窄,15段局限性狹窄約90%,遠端TIMI血流2級,右冠、左主干均未見明顯狹窄。擬行支架植入術,于回旋支15段行球囊預擴張后彈性回縮明顯,遂改為切割球囊分別以7秒6ATM和7秒8ATM擴張病變部位,造影見局部造影劑外滲(見圖4),考慮冠狀動脈穿孔,立即行球囊局部封堵(共3次,每次20分鐘),造影見造影劑外滲明顯減少,床旁B超探查少量心包積液,觀察半小時心包積液無增多后下臺。返回病房后約半小時,患者突然出現大汗、呼吸困難,心率降至56次/分,血壓降至80/42mmHg,床旁心包B超提示大量心包積液,立即行床旁心包穿刺引流出血性心包積液約150mL。患者癥狀緩解,血壓回升至110/70mmHg,二次急診上臺造影發現心包積液明顯增多,但造影劑未再出現外滲(見圖5),為預防再次出現心包填塞,遂使用彈簧圈栓塞術,并繼續予以心包積液引流,術后造影未再發現局部造影劑外滲(見圖6),床旁心包B超提示少量心包積液,觀察6小時心包積液無增加拔除心包引流管,次日復查心肌酶譜及肌鈣蛋白輕度升高,患者無特殊不適,院外隨訪1月無特殊不適。

圖4 病例2中切割球囊引起的冠狀動脈穿孔影像圖:造影劑局部外滲
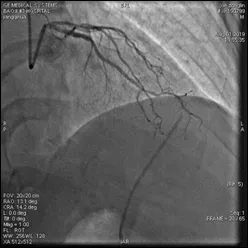
圖5 病例2中復查造影影像圖:造影劑無外滲

圖6 病例2中彈簧圈栓塞術后影像圖:造影劑無外滲
2 討論
冠狀動脈穿孔是少見而又嚴重的冠狀動脈介入并發癥之一,是指冠狀動脈介入治療中造影劑或血液經冠狀動脈撕裂口流至冠狀動脈血管外,嚴重時可發生心包積液甚至急性心包填塞,危及生命。冠狀動脈穿孔后急性心包填塞的發生率高達17%~34%,死亡率高達9%~11.1%。冠狀動脈穿孔的發生與患者自身因素有關:包括高齡、女性、合并糖尿病、心力衰竭等均為冠狀動脈穿孔的高危因素,同時更多的與醫源性原因有關,即與術者的經驗及技術水平有關。冠狀動脈穿孔的醫源性原因多見于:①親水涂層硬導絲穿透血管引起穿孔,多見于導絲進入遠端分支小血管及慢性完全性阻塞病變(CTO)使用硬導絲或親水涂層導絲;②球囊過度擴張或支架選擇過大撕裂血管,多見于鈣化病變旋磨術及支架置入術后高壓擴張;③旋磨、切割球囊的使用,如操作不當可直接穿透或撕裂血管。本報道中第一例即為親水涂層硬導絲穿透遠端小血管引起冠狀動脈穿孔所致,與術者的操作明顯相關,提示我們在冠狀動脈介入治療中如使用親水涂層導絲或硬導絲需時刻注意導絲頭端位置,保持導絲頭端位于透視視野內,如非必要盡量不要進入小分支或在CTO操作中使用硬導絲突破閉塞段后盡早置換為軟導絲,術后常規造影了解遠端血管是否存在造影劑外滲情況。第二例為使用切割球囊直接撕裂冠狀動脈血管所致,提示我們在使用切割球囊需謹慎,嚴格把握切割球囊適應證,尤其注意球囊壓力不宜過大、時間不宜過長及切割部位的選擇:適用于輕、中度鈣化病變,不適用于小血管、高度成角、極度扭曲病變等。
冠狀動脈穿孔在冠狀動脈介入治療中常表現為造影劑向冠狀動脈管腔外局限性突出,呈蘑菇云狀或持續性外漏,呈噴射狀,根據冠狀動脈造影征象可即時明確,根據嚴重程度可采取相應的措施,目前臨床上多采用Ellis分型來進行冠狀動脈穿孔的嚴重程度的分類并根據分型的不同采取相應的應對措施。Ellis分型根據冠狀動脈造影征象分為3型:Ⅰ型,造影劑呈“龕影”突出于血管腔外,但無外漏;此類型冠狀動脈穿孔并發心包填塞的風險為8%,相對較低,臨床上可動態觀察,不做特殊處理,但需警惕其向Ⅱ型發展可能。Ⅱ型,造影劑漏至心包或心肌,但無噴射狀漏出;此類型冠狀動脈穿孔并發心包填塞的風險為13%,臨床上需高度重視,常需采取進一步措施預防:球囊封堵、覆膜支架或冠狀動脈栓塞等,預防心包填塞的發生。Ⅲ型,造影劑通過直徑>1mm的破口,呈噴射狀 漏入心包、心腔或冠狀靜脈。此類型的冠狀動脈穿孔并發心包填塞的風險高達63%,為最為兇險的一種類型,死亡率極高,需緊急采取措施阻止血液繼續外滲,包括使用球囊封堵、覆膜支架、冠狀動脈栓塞,同時緊急行心包穿刺引流,維持生命體征,必要時心外科處理。我科這兩例起初均為Ⅱ型,第一例最終由Ⅱ型進展為Ⅲ型冠狀動脈穿孔并發心包填塞,第二例從第二次上臺造影看雖未再出現造影劑外滲,但仍出現心包填塞,考慮與血液逐漸緩慢外滲有關,由此可見冠狀動脈介入治療中一旦出現冠狀動脈穿孔,需首先根據冠狀動脈造影征象進行分型,對于Ⅱ型以上的冠狀動脈穿孔需高度重視,積極干預,盡早干預,徹底阻止外滲血流,預防心包填塞的發生。故早期有效干預冠狀動脈穿孔是預防冠狀動脈穿孔后急性心包填塞的關鍵所在。
冠狀動脈穿孔的治療大體上包括:①球囊封堵;②覆膜支架;③栓塞;④心外科手術。其中球囊封堵多用于冠狀動脈穿孔的開始時,為以后的進一步治療爭取時間,也對一小部分少量造影劑外滲有作用,甚至達到完全封閉局部小破口的效果,避免了后續的一些治療。使用時常采用球囊或灌注球囊壓迫,對于非灌注球囊壓迫為避免長時間心肌缺血,一般推薦球囊擴張時間為10~20min,期間需密切灌注患者生命體征、ST-T動態演變、心電監測及患者癥狀,若出現因冠狀動脈臨時閉塞導致生命體征不平穩、心肌缺血明顯加重或患者出現劇烈胸痛不能緩解,需立即停止球囊壓迫,待患者可耐受時繼續進行球囊壓迫,以期完全封閉破口或為下一步行覆膜支架、冠狀動脈栓塞等贏得時間。本文中第一例患者在出現冠狀動脈穿孔后首先采用了小球囊封堵,短期內起到了一定效果,臨時封閉了破口,多次復查造影及心包超聲亦未再出現造影劑外滲及心包積液量增加,但最終仍未能阻擋住急性心包填塞的發生。覆膜支架適用于較大或主干無大分支的冠狀動脈血管(具體血管直徑大小尚無統一標準,一般推薦血管直徑≥2.5mm)穿孔的治療[1],可完全封閉冠狀動脈穿孔的破口,效果良好,但其價格昂貴,使用范圍極窄,廠家生產量少,故基層醫院甚至大部分三甲級醫院均無備貨。目前國內有部分心臟中心使用自制覆膜支架,即在普通藥物涂層支架上覆蓋一層透明敷貼膜,用以封堵穿孔的冠狀動脈血管,挽救了患者生命,取得了一定效果,但臨床上并未推廣使用,亦無更多的臨床數據研究及跟蹤報道,且自制的覆膜支架質量參差不齊,與正規的覆膜支架相比,自制的覆膜支架效果欠佳,易引起其他并發癥:如透明敷貼膜在支架膨脹中撕裂及破損、透明敷貼膜由于血管組織相容性因素誘發血管嚴重炎性反應、并發冠狀動脈內血栓事件等等,另外覆膜支架對于小血管(尚無相關文獻明確規定,一般推薦直徑小于2.5mm)無作用[2]。我科的這兩例患者冠狀動脈穿孔部位均為小血管故未行覆膜支架。栓塞術是借助微導管將栓塞物質注入到冠狀動脈穿孔處達到填塞止血作用,也可采用OTW球囊擴張,球囊擴張后無造影劑通過球囊,沿著中心腔注入栓塞物質至冠狀動脈穿孔處,常用于小血管的栓塞。以往常選用絲線、明膠海綿、凝血酶等作為栓塞物質。其中使用絲線栓塞有操作困難(無合適器械輸送至冠狀動脈穿孔處,不易到達穿孔部位,甚至阻塞輸送器械)、脫落引起栓塞失敗、脫落至心包,形成心包異物,甚至發展為非特異性心包炎等缺點。明膠海綿作為一種經典的栓塞物質,為主要的栓塞物質,具有操作簡單,效果良好的特點,但其嚴重的炎性反應限制了其使用。使用凝血酶栓塞存在血管內血栓形成和急性支架內血栓形成風險,并且因注射過程中壓力過高或速度過快易引起凝血酶反流入非穿孔血管,從而導致非穿孔血管內血栓形成,形成大面積的心肌梗死,嚴重者危及生命[3]。而彈簧圈栓塞,副作用少,不會引起炎性反應,極少發生脫落,栓塞效果良好,適用于小血管的栓塞,不會引起嚴重并發癥,因而目前國內逐漸使用彈簧圈替代絲線、明膠海綿、凝血酶等進行穿孔血管的栓塞,本科這兩例均為小冠狀動脈血管穿孔,均采用了彈簧圈栓塞,術后未再出現造影劑外滲,無不良反應發生,術后復查僅有輕度心肌酶及肌鈣蛋白升高,未發生大面積心梗及其他嚴重并發癥,效果良好。如果當以上方法均無法奏效、不適合采用或穿孔較大伴有嚴重缺血、血流動力學不穩定時需借助于心外科急診手術治療以便控制出血、修補穿孔或結扎血管,必要時術中對所有病變血管行旁路血管搭橋術[4],故心血管外科可作為心內科并發癥的強大的后盾,也作為最后的一道壁壘。
總之,在冠狀動脈介入治療中冠狀動脈并發癥尤其是冠狀動脈穿孔幾乎均為醫源性操作所致,冠狀動脈穿孔的治療應以預防為主,術前需仔細研究冠狀動脈血管的特征:準確識別冠狀動脈血管病變的分型:尤其是C型病變、重度鈣化、極度扭曲、CTO病變、小血管病變、肌橋病變、開口病變、分叉病變等等,有充分預判,選擇合適的器械:尤其對于選擇硬的超滑導絲、切割球囊、旋磨器械、超過血管直徑的后擴球囊等等均需慎重。同時仔細小心的操作是避免發生冠狀動脈穿孔及其他嚴重冠狀動脈并發癥的關鍵,而一旦出現冠狀動脈穿孔,應根據穿孔血管的具體情況選用相應的應對措施,大血管可選用覆膜支架,小血管可選用栓塞術,其中彈簧圈栓塞是應對冠狀動脈小血管或分支血管穿孔的良策之一,副作用少,效果良好。推薦對于使用超滑硬導絲、冠狀動脈旋磨術后、鈣化病變使用高壓后擴球囊、使用切割球囊等冠狀動脈穿孔高危患者術后常規進行心包超聲檢查,一旦發現不明原因心包積液需密切觀察生命體征,提前預備心包穿刺包,一旦出現心包填塞的征象,需立即行心包穿刺引流,維持生命體征,為下一步治療爭取時間,爭取做到早發現,早治療[5-6],及時封閉冠狀動脈穿孔破口或心外科手術治療,挽救患者的生命,同時熟練的心包穿刺技術亦是挽救冠狀動脈穿孔后心包填塞患者生命的關鍵技術。

