巨大前列腺采用經尿道鈥激光前列腺剜除術對比經尿道前列腺切除術的效果研究
遲慶龍,張守利
(吉林市中心醫(yī)院 泌尿外科,吉林 吉林 132001)
0 引言
在泌尿外科領域,部分前列腺增生嚴重患者病情可進展為巨大前列腺,極大增加治療難度。我院近年來著重開展了巨大前列腺的外科術式專項研究,以經尿道鈥激光前列腺剜除術(trans-urethral holmium laser enucleation of prostate,HoLEP)與經尿道前列腺切除術(transurethral resection of prostate,TURP)兩組術式進行對比,以期探尋最優(yōu)術式,現報道如下。
1 資料與方法
1.1 一般資料
本次研究病例人群均為吉林市中心醫(yī)院2014年4月-2019年5月確診并收治的108例巨大前列腺患者。患者年齡62~85歲,平均(74.6±3.3)歲,前列腺增生病程4~31年,平均(15.6±6.7)年,前列腺體積68~108mL,平均(83.6±10.9)mL。PSA水平4.2~13.5ng/mL,平均(8.3±3.4)ng/mL。所有患者均經病史采集、專科查體、前列腺超聲及PSA檢查確診,同時排除前列腺癌、嚴重心腦血管疾病、嚴重糖尿病、嚴重感染、臟器功能不全、精神類疾病等不宜參與研究的類型。將全部患者按照隨機數字法分為研究組和對照組,每組54例。兩組一般資料對比無顯著差異(P>0.05),故具有可比性。
1.2 研究方法
1.2.1 研究組
本組給予經尿道鈥激光前列腺剜除術,為患者實施氣管插管全麻。先將膀胱鏡置于精阜至膀胱頸部,而后觀察并標記術式相關解剖標志,在膀胱頸5和7點鐘處實施而后以鈥激光電切鏡鞘對前列腺本體實施切開,切口末端直達精阜上緣,將兩側經由該橫切口相連,而后即可切除前列腺中葉。而后將電切器械轉置于膀胱頸5點及7點分離層上,首先向左旋轉鏡鞘以切除一枚前列腺側葉,而后以同理操作方式向右旋轉鏡鞘切除另一枚前列腺側葉,而后應用組織粉碎機將前列腺取出,并在術后中以生理鹽水持續(xù)實施膀胱沖洗。
1.2.2 對照組
本組給予TURP術,為患者實施氣管插管全麻。將患者擺置截石位,首先實施5%甘露醇進行持續(xù)沖洗,而后應用F26電切鏡深入前列腺包膜內對前列腺組織實施電切,同時在持續(xù)沖洗的狀態(tài)下電切下的前列腺碎片會經由尿道沖出體外,而后對前列腺創(chuàng)面充分電凝止血,而后留置一根F22三腔硅膠導尿管一根,并給予氣囊注水50~60mL,輔以牽拉止血,術后為其實施生理鹽水持續(xù)膀胱沖洗。
1.3 觀察指標
(1)手術概況:對比兩組手術時間、術中出血量、切下組織質量。
(2)術后恢復概況:對比兩組導尿管留置時間、術后30d的IPSS評分[1]減少值及最大尿流率增加值。
(3)對比兩組術后并發(fā)癥發(fā)生情況。
1.4 統(tǒng)計學分析
本次研究獲取臨床數據均應用SPSS 21.0統(tǒng)計學軟件實施處理,計量資料以均數±標準差表示,并進行t檢驗,計數資料以比率表示,采用卡方檢驗,P<0.05則差異有統(tǒng)計學意義。
2 結果
2.1 兩組手術概況對比
兩組術中出血量無顯著差異(P>0.0 5),研究組手術時間及切下組織質量顯著優(yōu)于對照組(P<0.05)。見表1。
表1 兩組手術概況對比()

表1 兩組手術概況對比()
2.2 兩組術后恢復概況對比
兩組導尿管留置時間、術后30d的IPSS評分減少值無顯著差異(P>0.05),研究組術后30d最大尿流率增加值顯著優(yōu)于對照組(P<0.05)。見表2。
表2 兩組治療概況對比()
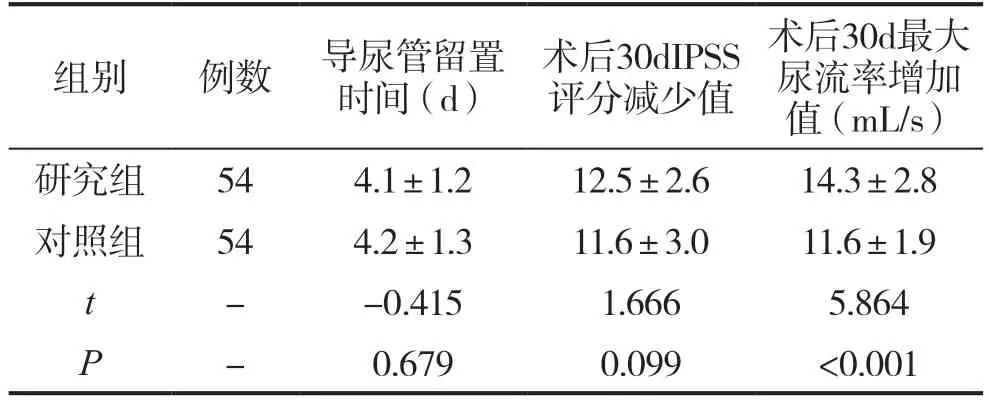
表2 兩組治療概況對比()
2.3 兩組術后并發(fā)癥對比
兩組術后再出血率及尿道狹窄率無顯著差異(P>0.05),研究組尿失禁率顯著高于對照組(P<0.05)。見表3。
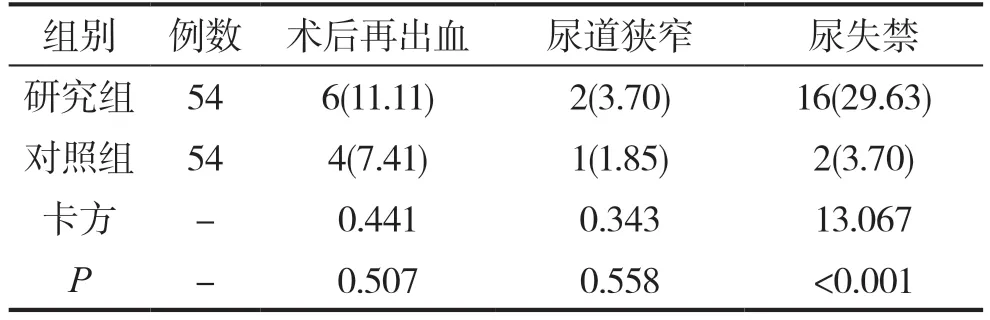
表3 兩組術后并發(fā)癥對比[n(%)]
3 討論
前列腺是構成后尿道和分泌前列腺液的器官。前列腺增生在男性中老年中屬于常見泌尿系統(tǒng)疾病,是導致排尿障礙發(fā)生的主要疾病。前列腺增生的發(fā)生率會隨著年齡的增大而增加。據統(tǒng)計,60歲以上男性前列腺增生的發(fā)生率大概為50%,而超過80歲的男性則達到80%[2]。也有研究表明,糖尿病、心臟病及肥胖會增加前列腺增生的發(fā)生[3]。前列腺增生臨床表現可分為儲尿期癥狀、排尿期癥狀和其他癥狀。儲尿期癥狀主要包括尿頻、尿急、夜尿多、尿失禁等。其中尿頻的發(fā)生較早,早期前列腺增生患者即可發(fā)生,尤其表現為夜間排尿次數增加而單次尿量不多,這是因為前列腺增生患者的膀胱逼尿肌功能減退,殘余尿量多,膀胱有效容量小。排尿期癥狀主要包括尿等待、尿分叉、排尿困難、尿滴瀝等。其中排尿困難會進行性加重,并且成為患者最主要的癥狀,前列腺體積逐漸增大,患者的尿路梗阻逐漸加重,最終可發(fā)生尿潴留。其他癥狀還包括血尿、尿路感染、膀胱結石、腎積水等。雖然臨床對前列腺增生的病因不完全清楚,但目前臨床有多位學者對其病因提出了一些可能性:①雄激素可通過受體作用于前列腺細胞,影響前列腺細胞的生長、增殖、凋亡,雄激素及其受體的水平可影響前列腺增生的形成;②前列腺細胞增殖與凋亡的動態(tài)平衡被破壞,導致前列腺的體積異常;③部分生長因子通過不同的途徑對前列腺細胞的增殖起到促進或抑制作用,從而控制前列腺的體積;④細胞外基質和生長因子會對前列腺間質與上皮細胞之間的相互作用造成影響,而這些物質的水平會對前列腺細胞的增殖起到影響;⑤慢性炎癥持續(xù)發(fā)生和刺激前列腺組織會導致前列腺間質和上皮增生[4]。臨床在治療前列腺增生時,通常給予手術。
TURP是前列腺結石、前列腺增生、膀胱頸梗阻、前列腺炎和前列腺癌時均可使用的術式。在臨床上,巨大前列腺一直以TURP為金標準術式,但該術式可引發(fā)嚴重的電切綜合征[5]。發(fā)生電切綜合征的患者臨床表現主要體現為循環(huán)系統(tǒng)和神經系統(tǒng)的功能異常,電切綜合征的發(fā)生率及嚴重程度通常與沖洗液的吸收情況呈正相關[6]。手術患者機體的代償能力、反應狀態(tài)及沖洗溶質的性質也對電切綜合征的發(fā)生造成影響。而對于手術難度更大、手術時間更長的巨大前列腺患者,其發(fā)生電切綜合征的風險更為顯著[7]。而由于電切技術的特點決定了單位時間內能切除的前列腺組織量是恒定無法提升的,因而術者技術再高也無法突破手術時長的瓶頸。且該術式器械的電切環(huán)無法完全切至前列腺包膜,故會被迫殘留更多的腺體,因而對下尿路梗阻的改善也更有效[8]。
近年來,經尿道鈥激光前列腺剜除術逐漸重點應用于巨大前列腺的治療之中。鈥激光是一種新型的激光,在泌尿外科、五官科、皮膚科、婦科等科室的手術中均有所應用。鈥激光在泌尿外科的應用,使泌尿系統(tǒng)疾病的治療邁上了一個新的臺階。鈥激光的波長為2.1μm,其切割汽化作用卓異,可突破經尿道前列腺切除術固有的手術時長瓶頸,直接在前列腺包膜下迅速實施剜除、切割、汽化,隨著術者熟練度的提升其手術效率也逐漸增速[9]。而由于激光波長與血紅蛋白相近,因而鈥激光的能量絕大多數被血紅蛋白吸收,故止血更好,有助于充分切除增生組織,以更好地解除下尿路梗阻[10]。而鈥激光還不會產生導電效應,故不發(fā)生電切綜合征。本次研究結果中,研究組尿失禁的發(fā)生率高于對照組,P<0.05。這是因為,該術式對前列腺組織的切除更充分,因而極大地增加了尿道括約肌的損傷概率,使得患者術后繼發(fā)尿失禁風險更高。
最大尿流率是尿流動力學檢查結果中的常見數據,是在排尿過程中利用尿流率描記下的連續(xù)即刻尿流率數值曲線的峰值。最大尿流率可以用于判定膀胱和尿道的功能,數值低表示膀胱逼尿肌收縮功能減弱,或膀胱頸、尿道出口發(fā)生狹窄或梗阻。IPSS是目前國際上公認的判斷前列腺增生患者下尿路癥狀嚴重程度的工具。分值為0~35分,從無癥狀到嚴重癥狀分為輕、中、重三個級別。1~7分為輕度,8~19分為中度,20~35分為重度。IPSS評分與排尿困難級別明顯相關,但與最大尿流率、殘余尿量、前列腺體積無明顯的相關性,不會受相關因素的影響。本次研究中,研究組術后30d最大尿流率增加值顯著優(yōu)于對照組(P<0.05);兩組術后30dIPSS評分減少值無差異(P>0.05)。說明巨大前列腺采用經尿道鈥激光前列腺剜除術對比經尿道前列腺切除術治療均可改善患者的下尿路癥狀,但在改善膀胱和尿道的功能方面,經尿道鈥激光前列腺剜除術更勝一籌。
綜上所述,巨大前列腺采用經尿道鈥激光前列腺剜除術更為便捷,增生組織切除更為徹底,且可顯著改善患者排尿質量,具有顯著的臨床應用價值。但引發(fā)術后尿失禁的風險較大。

