宮腔粘連分離術后放置宮腔球囊(COOK 球囊)聯合人工周期預防宮腔粘連的臨床效果
羅偉梅,余艷,羅遠星,黎曉霞,魏然,康文娟,葉思蘭
(廣東省梅州市興寧市婦幼保健計劃生育服務中心,廣東 梅州 514500)
0 引言
宮腔粘連是婦科常見疾病,是因妊娠或非妊娠子宮創傷所致子宮內膜基底層受損,宮腔出現部分閉塞亦或是全部閉塞的情況,使患者表現出月經異常、反復流產亦或是不孕癥狀。臨床研究中,選擇沒有繼續妊娠意愿,行人工流產亦或是不同類型宮腔操作所致宮腔感染而引起宮腔粘連的患者,其月經量不多且不孕發生率偏高。一旦發生宮腔粘連的情況,會使患者的月經周期發生變化,使其生育能力受到影響。近年來,宮腔鏡技術發展速度加快,宮腔鏡下宮腔粘連分離手術也逐漸發展成臨床治療宮腔粘連疾病的標準方法,然而術后的復發率較高,即便能夠恢復宮腔形態,也無法保證受損子宮內膜修復至滿意效果。加之手術治療會對子宮黏膜帶來損傷,會增加宮腔粘連的復發率,因而患者行宮腔粘連分離術治療后復發預防十分關鍵。COOK球囊為硅膠制擬宮腔形態的三角形,可有效阻隔子宮腔肌壁與創面,進而發揮引流、壓迫止血等功效,盡可能降低感染率[1]。而球囊表面柔軟,可保護受損子宮內膜,進而沿球囊表面修復生長,對粘連預防效果十分理想。宮腔粘連分離術后選擇雌激素更有利于子宮內膜生長和再生,以加快創面修復速度,復發概率更低[2]。由此可見,深入研究并分析宮腔粘連患者術后預防宮腔粘連的方案十分有必要。本研究以2020年10月-2021年10月在本院行宮腔粘連分離術治療的60例中度宮腔粘連患者為例,主要目的是探討在術后以COOK球囊與人工周期施治的價值,現展開具體分析與匯總。
1 資料和方法
1.1 基線資料
選取本院2020年10月-2021年10月期間收治的60例中度宮腔粘連宮腔鏡下宮腔粘連分離術后患者作為研究對象,隨機分為觀察組和對照組各30例進行治療。對照組年齡上下限分別為43歲、20歲,中位年齡(33.25±1.42)歲,刮宮史患者18例、取宮內節育器史12例;觀察組年齡上下限分別為42歲、22歲,中位年齡(33.22±1.45)歲,刮宮史患者15例、取宮內節育器史15例;兩組患者基本情況接近,無統計學意義。
納入標準:均行宮腔粘連分離術;排卵功能正常;心肝腎等重要臟器功能正常;患者及家屬知情并簽署同意書;臨床表現為程度不同閉經、痛經、月經量減少、不孕、早產或流產等癥狀;研究經院內倫理委員會批準并認可;可正常交流與溝通者。
排除標準:并發子宮內膜異位癥患者;嚴重心腦血管或肝腎功能異常患者;合并血栓性疾病無法服用雌、孕激素者;閉經者;中途退出者;內分泌系統病變者;精神障礙、智力異常、言語障礙者。
1.2 方法
兩組患者均于月經干凈后3~7天行手術治療,術前禁食8小時,并于術前2h將600微克米索前列醇置入陰道使宮頸口擴張,在宮頸軟化后在宮腔鏡下行宮腔粘連分離術[3]。
對照組放置宮內節育環(圓環)+人工周期治療,對粘連加以預防將一枚宮內節育器置入,術后1月拔出圓環。同時服用補佳樂,劑量標準為2mg,qd,聯用21天;于術后第14天服用地屈孕酮,劑量標準為10mg,qd,連續服用7天,人工周期3個月[4]。
觀察組放置COOK球囊+人工周期治療,術后向患者宮腔內部注射2毫升透明質酸鈉,將COOK球囊置入,注入無菌生理鹽水5mL,以保證球囊充盈[5-8]。術后七天將COOK球囊拔除。人工周期方法同對照組。
1.3 評價指標
(1)兩組陰道流血量進行評估。
(2)分析患者術后2個月月經恢復情況、B超下子宮內膜厚度,3個月宮腔鏡檢查宮腔再粘連效果。
(3)比較患者治療效果。①顯效:宮腔不再出現粘連情況;②有效:存在宮腔粘連情況,但范圍≤25%宮腔;③無效:存在嚴重的宮腔粘連情況,粘連范圍>25%。臨床治療總有效率為顯效率與有效率總和。
1.4 統計學分析
本研究數據使用SPSS 22.0軟件進行分析,所得計數資料與計量資料以百分數%與t值表示,以卡方χ2與()進行檢驗,若檢驗顯示P<0.05,表示存在統計學意義。
2 結果
2.1 研究兩組患者陰道流血量
觀察組陰道流血量(120.35±4.11)mL,對照組陰道流血量(210.32±4.44)mL,組間數據相比,t=81.4487,P=0.0000,P<0.05。
2.2 觀察組、對照組術后2個月月經恢復情況、B超下子宮內膜厚度、3個月宮腔鏡檢查情況分析
觀察組各項指標較之于對照組,差異有統計學意義(P<0.05),見表1。
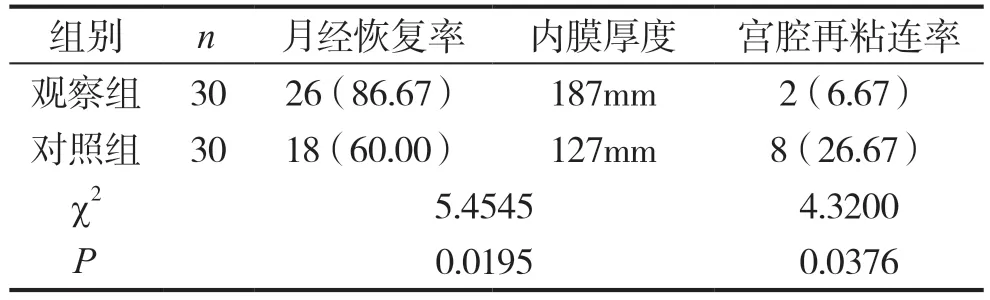
表1 對比兩組術后2個月月經恢復情況、子宮內膜厚度3個月宮腔再粘連情況
2.3 觀察組、對照組治療效果比較
觀察組治療總有效率高于對照組,差異有統計學意義(P<0.05),見表2。
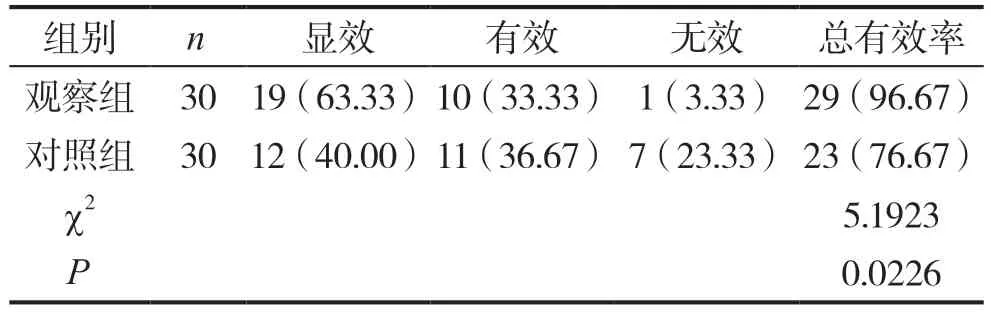
表2 對比兩組治療效果[n(%)]
3 討論
近年來,基于在無痛人流等一些宮腔操作與反復性次數不斷增加背景下,促使宮腔粘連發生率呈逐漸增長趨勢,特別是對于接受人工流產術、剖宮術女性而言,術后易嚴重損傷到患者子宮內膜基底,與此同時纖維瘢痕在一定程度上也易導致患者宮腔發生變形、扭曲等情況。宮腔粘連主要是受諸多因素影響致使子宮內膜受損而引起的子宮壁組織粘連,以腹痛、月經量減少和不孕等為主要表現,對生育期女性身體健康及生育能力的影響較大[9]。根據臨床醫學研究成果發現,大概90%宮腔粘連患者都是近期行妊娠刮宮治療后使子宮內膜基底層受損,致使子宮壁相互粘連并形成瘢痕,而宮腔發生形變。臨床治療中,宮腔鏡下宮腔粘連分離術的應用最為常見。但術后如果未采取干預措施,使得宮腔手術創面相互接觸,患者宮腔很容易再次粘連。加之手術將宮腔粘連分離后,宮腔內膜所需修復時間較長,因而也更容易出現粘連復發的情況。根據相關報道了解到,重度宮腔粘連患者手術治療后復發的概率在20.0%~62.5%,而妊娠成功率只有22.5%~33.3%之間,預后效果并不理想。現階段,臨床中對宮腔粘連分離術后病情復發的主要方法就是使用雌激素加快子宮內膜再生修復速度,也可安置宮內節育器抑或是借助宮腔支撐球囊,在屏障的作用下將各創面阻隔,以免出現再次貼附粘連等情況的發生。行分離手術治療后,將宮內節育器節育環(綁扎圓形與T形節育器)放置于宮腔內部可發揮支架作用,而宮腔球囊放置后可有效隔離子宮上下側壁、左右側壁與前后側壁,保證內膜能夠沿著球囊表面實現增殖修復。另外,球囊的壓迫止血效果理想,手術治療后將球囊取出,無需向宮腔內放置器械,只要抽出水囊內部生理鹽水即可,一定程度上降低了宮腔感染發生率,使宮腔內膜修復速度明顯加快。但球囊的壓力與留置的時間一定要被控制于安全范圍之內。本研究中經比較放置宮內節育環+人工周期治療與COOK球囊+人工周期治療在宮腔粘連患者術后的干預效果,結果顯示治療后觀察組陰道流血量低于對照組,分別為(120.35±4.11)mL、(210.32±4.44)mL,觀察組月經恢復率達86.67%,宮腔再粘連率為6.67%,優于對照組60.00%、26.67%,觀察組治療總有效率達96.67%,高于對照組76.67%,由此表明,子宮球囊支架(COOK球囊)聯合人工周期應用于子宮粘連分離術后的效果確切,不僅能夠使患者的痛苦得到緩解,而且恢復時間明顯縮短,具有較高臨床推廣與應用價值。究其原因如下:既往臨床在對于宮腔粘連患者的治療,主要是借助擴宮棒將患者宮頸擴張后,以宮腔鏡頂端實施鈍性分離或者以宮腔鏡剪對面積較窄小膜性粘連帶實施銳性切割,對于宮腔存在明顯瘢痕或者出現嚴重閉合情況者,可借助針狀電極實施分離處理,直至將雙側的輸卵管開口暴露出來。在手術過程中需避免損傷到患者子宮內膜基底層,之后再放置宮內節育器,阻擋患者子宮前壁與后壁,避免發生貼合情況,以鈍性或者宮腔鏡剪對宮腔血管斷端實施分離處理后,將其充分暴露出來后將宮內節育器異物放入,會對宮腔造成刺激,促使發生出血情況,再加上該類分類法易嚴重損害到患者宮腔形態,并且由于宮內節育器的面積有限,并不能將子宮壁完全覆蓋,最終導致患者術后易發生再粘連情況,不僅延長患者恢復時間,增加其治療費用,還易降低患者治療依從性。除此之外,宮內節育器是一種金屬異物,存在無菌性炎性反應,易提升患者術后再粘連發生率。而宮腔粘連分離術后放置宮腔球囊(COOK球囊)聯合人工周期手術方案即在宮腔內置入支撐球囊,不僅能夠阻隔創面和子宮肌壁之間相互貼附,而且能夠對宮腔內出血、炎性滲出液進行引流處理,感染率明顯下降,術后陰道流血量少,患者宮腔再粘連形成率也會隨之降低[10-11]。既有研究結果可知,宮腔粘連分離術后使用宮腔支撐球囊(COOK球囊)聯合人工周期的方式能夠更好地改善月經改善,而且較之于放置宮內節育環(圓環)聯合人工周期,宮腔支撐球囊可明顯降低再粘連率[12]。
綜上所述,對于接受宮腔粘連分離術治療的患者,通過術后聯合以COOK球囊與人工周期實施治療,可得到顯著療效,對提升患者月經恢復率及預防宮腔再粘連發生率起著積極作用,適宜臨床深入研究與推廣應用。

