骨水泥彌散分布等級與骨質疏松性脊柱骨折患者骨折復位、術后椎體高度丟失的關系研究
倉海斌,王長峰
(武警江蘇省總隊醫院骨科,江蘇 揚州 225003)
骨質疏松性椎體壓縮骨折(osteoporotic vertebral compression fracture,OVCF)患病率呈持續升高趨勢[1]。骨質疏松癥骨折多發于脊柱、髖部、腕部等,其中OVCF發生占比最高。早期保守治療需患者長期臥床,對于多數高齡患者易引發全身系統性疾病,而傳統脊柱內固定術因全身麻醉和大手術創傷,術后并發癥發生風險高。1987年Galibert等[2]首次報告了經皮椎體成形術(percutaneous vertebroplasty,PVP)獲得成功。該手術能有效緩解疼痛,穩定脊柱,改善患者生活質量,現已廣泛應用于OVCF患者治療中。有研究[3]發現,OVCF后椎體前緣高度丟失可增加椎體再次骨折風險;另有報道[4]指出,骨水泥彌散分布等級對OVCF患者手術效果及安全性有影響,但現階段對于骨水泥彌散分布等級與OVCF患者骨折復位及術后椎體高度丟失的關系尚處于初步探索階段。本研究旨在探究骨水泥彌散分布等級與骨質疏松性脊柱骨折(OVCF)患者骨折復位及術后椎體高度丟失的關系。
1 資料與方法
1.1 一般資料
選取2018年1月至2020年1月武警江蘇省總隊醫院收治的50例OVCF患者為研究對象,其中男性19例,女性31例;平均年齡(68.21±9.04)歲;骨折部位:腰椎28例、胸椎22例。根據術后拍攝正側位X線片及 CT結果對患者骨水泥彌散分布分為Ⅰ級(n=16)、Ⅱ級(n=20)、Ⅲ級(n=14)。本研究符合赫爾辛基宣言,并征得本院醫學倫理委員會批準同意。不同骨水泥彌散分布等級患者性別、年齡、骨折部位和手術方式等比較,差異無統計學意義(P>0.05)。見表1。納入標準:(1)正側位X片和CT檢查明確診斷為OVCF;(2)新鮮亞急性骨折;(3)存在明確的外傷史。排除標準:(1)其他原因引起的椎體骨折;(2)合并非手術椎體骨折;(3)合并嚴重手術并發癥;(4)脊柱結核或腫瘤所致病理性骨折;(5)傷椎屬于爆裂性骨折或后壁破損;(6)存在神經、脊髓受壓或神經功能受損;(7)不穩定性骨折;(8)椎體嚴重壓縮或后凸畸形;(9)存在嚴重凝血功能障礙或神志不清等;(10)隨訪期間出現嚴重非手術椎體骨折;(11)骨折椎體后壁骨皮質不連續。

表1 不同骨水泥彌散分布等級一般資料比較
1.2 方法
1.2.1 手術方式 患者擇期進行外科手術:取俯臥位,定位于病椎節段后,消毒鋪巾、局麻,X線指引下于患者雙側正位椎弓根外上方向與矢狀面15 °夾角處穿刺,穿刺部位需進入病椎前1/3,去除針芯后調試至最佳黏稠狀骨水泥,確保被吸入注射器,于病椎內推注骨水泥,直至出現骨水泥滲漏情況停注。
1.2.2 椎體骨水泥彌散類型判斷標準[5]: 術后拍攝患者骨折部位正側位X線片及CT圖片,由本科室兩名副高及以上專家評估。骨水泥彌散情況分為三種類型,正位骨水泥投影≤1/2,側位≤1/2,骨水泥彌散<25%為Ⅰ級;任一體位可見骨水泥≤1/2,另一體位>1/2,骨水泥彌散范圍25%~50%為Ⅱ級,正位及側位骨水泥含量均高于1/2,骨水泥彌散范圍均較50%高為Ⅲ級。
1.3 觀察指標
(1)傷椎局部后凸角(Cobb 角):于術后1 d、1周及1個月進行評估。Cobb 角是指傷椎椎體上緣與下緣夾角;(2)疼痛程度:于術后1 d、1周及1個月采用視覺模擬疼痛量表(visual analogue scale,VAS)評分評估,總分為10分,評分越高表示疼痛越明顯;(3)骨折復位:采用傷椎前緣高度比(fracture vertebra height ratio,FVHR)評估患者骨折復位情況,于術后1 d、術后1周、術后1個月借助于X線片測量患者傷椎前緣高度比(即傷椎前緣高度與正常椎體高度的比值);(4)椎體高度丟失率:于術后1 d、1周及1個月評估。測量手術前后椎體前緣高度比值差值占術后椎體前緣高度的比值。術前、術后椎體側位X線片或CT片,測量傷椎手術前后椎體前有數據均由兩名操作者測量,最終測量值取平均值,單位為毫米(mm);(5)骨水泥彌散分布等級與OVCF患者骨折復位、椎體高度丟失的關系。
1.4 統計學分析
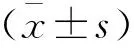
2 結果
2.1 不同骨水泥彌散分布等級OVCF患者疼痛程度及Cobb 角比較
不同骨水泥彌散分布等級OVCF患者術后1 d、1周及1個月VAS評分比較,差異無統計學意義(P>0.05);術后1周及1個月各等級骨水泥彌散分布OVCF患者VAS評分低于術后1 d(P<0.05),且術后1個月低于術后1周(P<0.05)。不同骨水泥彌散分布等級OVCF患者術后1周及1個月Cobb 角比較,差異有統計學意義(P<0.05),術后1周及1個月各等級骨水泥彌散分布OVCF患者的Cobb 角低于術后1 d降低(P<0.05),術后1個月低于術后1周(P<0.05)。見表2。
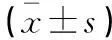
表2 骨水泥彌散分布等級對OVCF患者疼痛程度、Cobb 角的影響
2.2 不同骨水泥彌散分布等級OVCF患者骨折復位及椎體高度丟失率比較
不同骨水泥彌散分布等級OVCF患者術后1 d、1周及1個月FVHR、椎體高度丟失率比較,差異有統計學意義(P<0.05);術后1周及1個月不同骨水泥彌散分布等級患者FVHR較術后1 d升高(P<0.05),椎體高度丟失率較術后1 d降低(P<0.05)。見表3。

表3 不同骨水泥彌散分布等級OVCF患者骨折復位及椎體高度丟失率比較
2.3 骨水泥彌散分布等級與OVCF患者骨折復位、椎體高度丟失的關系
相關性分析顯示,骨水泥彌散分布等級與OVCF患者FVHR呈正相關(r=0.521,P<0.05),與椎體高度丟失率呈負相關(r=-0.427,P<0.05)。
3 討論
OVCF屬于一種多因素多環節所致的代謝性骨病。上世紀美國一項調查顯示OVCF發病率隨年齡增加而快速增長,近來有報道發現OVCF約占骨質疏松性骨折的45%。研究[6]證實,骨質疏松患者骨折風險是普遍人群的幾倍,不僅影響患者脊柱功能,且致消化道或呼吸系統相關疾病。OVCF發生與脊柱骨量減少、跌倒、骨折史等密切相關,性別、年齡、基因、地域、季節等與OVCF的發生有關,早期有效治療十分關鍵[7]。研究[8]發現,OVCF患者手術治療過程中,骨水泥在椎體骨折線內完全彌散,方可達到穩定骨折復位的作用。骨折復位情況和椎體高度丟失率為當前評估OVCF患者手術療效的重要指標,評估骨水泥彌散分布等級的方法不少,有報道[9-10]指出,依據骨水泥判斷傷椎內填充量分級,依據骨水泥在患者骨折線內彌散狀況進行分類。國內研究應用正位X線片將椎體分為4個區以評估骨水泥分布情況[11]。另一研究根據術前MRI檢查椎體骨折水腫信號面積和骨水泥對水腫信號覆蓋情況以明確彌散分布分級[12]。骨水泥彌散分布受多種因素影響,包含骨水泥量與粘滯度、病情程度和骨折壓縮程度、穿刺針位置等。骨水泥注射量并不等同于骨水泥在椎體內分布情況,因此骨水泥注射量作為反映骨水泥療效的指標存在一定片面性。
本研究中采用術后拍攝正側位X線片結合CT結果對患者骨水泥彌散分布進行分級,發現骨水泥彌散分布等級Ⅰ級、Ⅱ級、Ⅲ級分別占比32.00%、40.00%、28.00%,不同骨水泥彌散分布等級患者在性別、年齡、骨折部位等方面比較,差異無統計學意義(P<0.05),與上述研究認為的性別可能是其中的影響因素存在出入,可能是因為本研究中入組患者年齡并不算高個體差異不大有關,或與樣本量太小結果出現偏倚有關。本結果還顯示,骨水泥彌散分布等級對OVCF患者疼痛程度及Cobb 角的影響不明顯(P>0.05),與上述研究認為的骨水泥彌散分布情況對患者術后VAS評分影響明顯的觀點不同,一則與本研究樣本量偏小有關,二則可能是不同研究中患者個體差異較大,骨水泥彌散分布等級是否對OVCF患者疼痛程度和Cobb角有影響還需下一步多樣本量研究佐證。此外,本研究經多因素重復測量結果顯示,術后1 d、術后1周、術后1個月不同骨水泥彌散分布等級患者FVHR、椎體高度丟失率比較,差異有統計學意義(P<0.05);相關性分析顯示,骨水泥彌散分布等級與OVCF患者FVHR呈正相關(r=0.521),與椎體高度丟失率呈負相關(r=-0.427),與王松等[13]研究結果相似。骨水泥在椎體內流動阻力越小,骨水泥擴散速度則越快且范圍越廣,當骨水泥彌散等級越低,未固化部分易引起殘余骨折端微動消失[14],由此初步推測骨水泥彌散分布等級與OVCF患者骨折復位和椎體高度丟失密切相關,或許可通過促進OVCF患者骨折復位及降低椎體高度丟失達到提高骨水泥彌散分布等級的目的。
綜上,本研究初步證實骨水泥彌散分布等級與VOCF患者術后骨折復位和椎體高度丟失存在明顯的關系,術后骨水泥彌散越好患者手術效果越佳,及時評估患者骨水泥彌散分布情況對指導手術方式和療效評估有積極意義。此外,在手術過程中建議選擇經雙側椎弓根穿刺,或在穿刺針位置不佳時,選擇側開口骨水泥推注器以及時調整骨水泥的充盈方向,對改善骨水泥彌散分布情況有益。

