高頻與低頻重復經顱磁刺激對腦卒中后肌痙攣的改善效果比較
夏 菁,陳繆存,林 敏,郝又國
(上海市普陀區人民醫院 康復醫學科,上海 200060)
肌痙攣是腦卒中引發的常見功能性障礙,目前的臨床治療方法很多,如藥物治療、肉毒素注射、康復治療、外科手術等,都有一定的效果[1]。近年來,重復經顱磁刺激(repetitive transcranial magnetic stimulation, rTMS)作為一種新的治療方法,由于其不良反應小,無痛無創傷等優點而被應用于肌痙攣的治療,受到廣泛關注[2]。rTMS是研究大腦功能的重要方法,在臨床也廣泛用于神經和精神性疾病的治療[3]。腦半球間抑制模型認為腦卒中后運動功能的恢復與腦半球間不對稱抑制和皮質運動興奮性的再平衡有關[4]。這個模型使用神經調節技術抑制未受影響的運動皮層興奮性和促進受影響的運動皮層興奮性的基本原理[5]。目前,學界認為高頻rTMS對皮層興奮性有易化作用,低頻rTMS則表現為對皮層的抑制作用,均可通過改變大腦皮層興奮性,調節半球間的抑制平衡,改善肌痙攣狀態,促進腦卒中后的臨床康復[6]。
近年來,研究報道大腦運動皮層的患側高頻rTMS和健側低頻rTMS均可以明顯改善腦卒中患者的運動功能障礙[7]。然而,很少有研究對比這兩種rTMS方案治療腦卒中后肢體痙攣的療效。本課題通過研究患側高頻rTMS和健側低頻rTMS治療腦卒中后肌痙攣的臨床療效,為此類患者的康復治療提供新的治療策略和依據。
1 資料與方法
1.1病例選擇 選取2019年11月至2020年9月就診于上海市普陀區人民醫院康復科診斷為腦卒中后肌痙攣患者54例,納入標準:①年齡45~75歲;②腦卒中后0.5~6個月;③初次單側發病或既往發病未遺留神經功能障礙;④意識清晰,無嚴重精神和感覺障礙;⑤改良Ashworth痙攣量表(MAS)評分≥1+級;⑥入選者簽署知情同意書。排除標準:①有癲癇病史;②重要臟器功能障礙如心臟、顱腦、頸椎結構和功能缺陷;③存在其他原因導致的運動和神經損傷;④不能配合和耐受治療的患者。按照完全隨機設計分組法將符合納入標準的患者分成3組,高頻rTMS治療組(高頻組)、低頻rTMS治療組(低頻組)和對照組,3組間一般資料比較差異無統計學意義(P>0.05), 具有可比性,見表1。
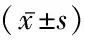
表1 3組基本資料
1.2研究方法
1.2.1治療方案 所有患者常規給予腦卒中后二級預防用藥結合康復訓練,包括抗痙攣運動練習、氣壓治療儀治療以及日常生活活動能力訓練等治療。其中,高頻組給予患側腦高頻(10 Hz)rTMS刺激,低頻組給予健側腦低頻(1 Hz)rTMS刺激,對照組不接受rTMS刺激。所有治療每天1 次,每周治療5 天,連續治療4周。每周行腦電圖檢查一次。
1.2.2rTMS刺激方案 采用美國Magwenture公司生產的Magpro×100型經顱磁治療儀(配備表面肌電檢測裝置)行rTMS刺激。治療按照rTMS指南進行,強調患者的主動參與和避免異常運動,嚴密觀察治療過程中患者的不良反應情況。①高頻組:靶點為患側皮層運動功能M1區,頻率10 Hz,每串脈沖數30個,串數40個,串間隔時間30 s,刺激強度為90%單脈沖刺激運動閾值(MT)。② 低頻組:靶點為健側皮層運動功能M1區,頻率1 Hz,每串脈沖數100個,串數12個,串間隔時間5 s,刺激強度為90%單脈沖刺激運動閾值(MT)。
1.3評估方法 治療前后,對患者的運動功能和運動傳導功能進行評估,包括改良Ashoworth痙攣量表(MAS)評分、臨床痙攣指數(clinic spasticity index, CSI)、上肢簡化Fugl-Meyer運動功能量表(Fugl-Meyer assessment,FMA)評分、改良Barthel指數(modified Barthel Index, MBI)、運動誘發電位(MEP)潛伏期和運動傳導時間(CMCT)等,治療師單盲測試。所有評定由同一治療師完成并由同一康復醫師再次評定核對。
2 結 果
2.1運動功能評估 治療前,患者各評估項差異無統計學意義。治療后,患者上肢FMA評分、MBI評分顯著升高,屈腕MAS、CSI指數顯著降低;且高頻組、低頻組的上肢FMA評分、MBI評分顯著高于對照組,屈腕MAS、CSI指數顯著低于對照組,差異有統計學意義(P<0.05)。結果表明,高頻組和低頻組患者治療后的運動功能和肌痙攣改善情況均優于對照組,且高頻組治療效果更明顯,見表2。
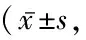
表2 3組運動功能評估比較分)
2.2CMCT和MEP潛伏期評估 治療前,患者運動傳導功能差異無統計學意義。治療后,患者MEP潛伏期和CMCT時間顯著降低,高頻組、低頻組的CMCT時間、MEP時間減少均顯著高于對照組,且高頻組效果更為明顯,差異有統計學意義(P<0.05),見表3。
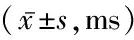
表3 MEP潛伏期和CMCT時間
2.3不良反應 治療期間,高頻組和低頻組治療方法的安全性均較好,高頻組有2例、低頻組有1例暫時性頭痛,無誘發癲癇的病例發生。
3 討 論
研究表明腦卒中后的1~4周是痙攣較為高發的時間段[8],與腦卒中后大腦缺血性損傷致雙側大腦半球發生興奮性失衡有關,即患側大腦半球的興奮性下降可致其對健側半球的抑制作用減弱、健側大腦半球對患側半球的抑制作用相對增強而誘發雙側半球間平衡狀態發生的病理性改變,繼而導致雙側大腦皮質興奮及抑制的不對稱性,最終影響患側半球的運動功能[9-10]。
研究顯示rTMS是一種通過激活、抑制或干擾神經皮層網絡活動,修改大腦功能而被廣泛用于抑郁癥和慢性疼痛綜合征等疾病的治療手段之一[11];近年來隨著該技術的廣泛使用,不斷發現rTMS能夠調節神經系統興奮性,反復刺激可以降低突觸傳導閾值而增加突觸活躍性,繼而形成新的傳導通路,因此rTMS的使用利于腦卒中患者運動功能的恢復[12-13];雖然rTMS對卒中后上肢痙攣減少和運動功能的有益作用已在以往的研究中得到證實,但rTMS的刺激部位、刺激頻率等問題尚未形成共識,需要通過大量的臨床研究循證并標準化[14-15]。本研究結果表明健側半球低頻rTMS和患側半球高頻rTMS刺激均可明顯改善患者肢體運動功能評分,明顯縮短MEP潛伏期和CMCT;其原因與腦卒中早期低頻和高頻rTMS均可通過調節運動皮層的激活、加強或減弱中樞神經系統的代償作用來改善運動功能有關,例如高頻rTMS可在同側運動區表現出顯著皮質興奮性和運動誘發fMRI激活,而低頻rTMS組則在對側運動區表現出顯著皮質興奮性和運動誘發fMRI激活且健側低頻rTMS通過增強同側運動和前運動區域的神經元活動而利于促進急性腦卒中患者麻痹肢體功能恢復,可見低頻與高頻均是通過調節雙側大腦半球間的興奮與抑制狀態而發揮其作用,實現患側運動功能的恢復。本研究進一步比較高頻和低頻rTMS治療腦卒中后肌痙攣臨床效果,結果顯示患側高頻rTMS(10 Hz)對腦卒中后肌痙攣的治療效果優于健側低頻rTMS(1 Hz),與Sasaki等[16]學者研究認為患側高頻rTMS組比健側低頻rTMS組更有利于腦卒中早期患者上肢運動功能改善等結果具有一致性。其原因可能與患側高頻rTMS能夠產生易化興奮作用且能夠顯著提升腦卒中病灶部位三磷酸腺苷含量和微管結合蛋白2表達、進一步激活內源性神經干細胞(NSCs)增殖、促進神經營養因子合成等因素不無關系,最終使得患側高頻rTMS作用效果更優于健側低頻rTMS。
本研究結果表明,患側高頻和健側低頻rTMS均可安全、有效治療腦卒中后肌痙攣,減輕患者上肢屈肘肌和下肢痙攣指數,改善運動功能及活動能力,縮短MEP潛伏期和CMCT,且患側高頻rTMS治療較健側低頻rTMS的治療效果更優。但另一項研究亦表明缺血性中風患者中,健側1 Hz rTMS比對側3 Hz rTMS在促進上肢運動表現方面產生更深刻的影響[17],Sasaki等[18]研究發現急性腦卒中偏癱患者雙側rTMS更能改善患側上肢功能評分,與本研究存在一定差異性,其原因可能與納入病例數量、標準等存在一定關聯性,因此仍需進一步擴大樣本數量、細化病灶部位等以提高結論可靠性,繼而為服務臨床提供更多參考依據。

