血流感染凝固酶陰性葡萄球菌的耐藥性及耐藥基因檢測
李 磊,王延梅
1.滕州市疾病預防控制中心艾滋病防治科,山東滕州 277599;2.滕州市婦幼保健院兒童康復科,山東滕州 277599
隨著重癥患者高強度抗菌藥物的廣泛使用和介入等相關開放性操作的廣泛開展,凝固酶陰性葡萄球菌(CNS)所致的血流感染發病率逐漸升高并且呈現出明顯的多重耐藥性,這不僅增加了治療的困難程度和成本,而且潛在的院內交叉感染趨勢給醫院感染管理提出了新的挑戰[1-3]。有文獻報道,CNS在革蘭陽性球菌所致的感染中,檢出率占比逐年升高,已達革蘭陽性球菌總檢出率的30%以上,特別是耐甲氧西林的CNS(MRCNS),其所占比例高達90%,故對CNS進行耐藥基因的研究逐漸成為臨床關注的重點[2,4]。亦有研究指出,在重癥患者中,特別是老年和兒童患者,在接受介入治療或者存在留置通道的情況下,其MRCNS的感染更加普遍[5],由于該類患者在藥物的選擇使用上受到更多的限制,故迫切需要更多耐藥基因的相關研究,以更加全面地認識相關菌株和更好地服務臨床。本研究嘗試探討血流感染CNS的耐藥性和耐藥基因,并對可能發生的MRCNS血流感染進行危險因素分析。
1 材料與方法
1.1菌株來源 選擇2017年1月至2020年1月臨床分離的CNS菌株共107株。詳細記錄每株菌株的來源,對應患者的一般資料,包括體溫、白細胞數量、基礎疾病、導管使用、血清降鈣素原水平、血培養報陽時間、血培養送檢次數和陽性次數、抗菌藥物使用和預后轉歸情況,根據文獻判斷其是否為污染菌[6]。將血培養分離的CNS菌株均轉種于菌株保存管,置于-70 ℃冰箱凍存,行雙人雙鎖管理并進行使用登記和記錄。
1.2菌株鑒定和藥敏試驗 使用美國BD公司的全自動血培養儀進行血液培養,血培養報陽后記錄報陽時間,并進行革蘭染色鏡檢和報陽瓶的菌株分離培養,進入病案系統記錄患者的相關臨床資料,分離培養后的純菌落使用質譜儀(布魯克公司)進行細菌鑒定。完成鑒定的菌株進行體外藥敏試驗,采用紙片擴散法(Kirby-Bauer紙片擴散法)和E-test法進行藥敏試驗,藥敏紙片來自Oxoid公司,E-test試劑條來自鄭州安圖生物工程股份有限公司,營養瓊脂平板使用MH平板,購買自廣州迪景微生物科技有限公司。藥敏結果根據美國臨床實驗室標準化協會2020年版(CLSI-2020)的標準進行判定。耐甲氧西林的判定亦采用CLSI-2020的標準。質控菌株為金黃色葡萄球菌(ATCC25923和ATCC43300),購買自國家臨床檢驗中心。
1.3耐藥基因檢測
1.3.1菌株DNA的制備 首先將菌株保存管復溫,并挑取少量的CNS菌懸液接種于MH平板上,培養16 h后,選取單個CNS菌落全部溶于含溶菌酶的核酸溶解緩沖液(TE)中,振蕩后37 ℃處理30 min,隨后100 ℃處理15 min,最后以12 000 r/min高速離心10 min,取上清液,-20 ℃保存待用,相關試劑購買自天根生化科技(北京)有限公司。
1.3.2基因擴增體系與條件 基因擴增的儀器使用珠海黑馬擴增儀,試劑使用賽默飛世爾的全套試劑,包括DNA聚合酶(Taq酶)、脫氧核糖核苷酸(dNTPs)、鎂離子等。擴增體系設定為25 μL,其中包括2倍濃度的預混溶液12.5 μL,Taq酶1 μL,正反向引物各1 μL,細菌DNA 1 μL,無菌雙蒸水補足總體系至25 μL,混勻電離后放入擴增儀中。反應條件設置為:95 ℃預變性5 min;95 ℃變性30 s、52 ℃退火30 s、72 ℃延伸45 s,共35個循環;最后72 ℃延伸5 min,同時設置陰性對照和陽性對照。陰性對照無DNA模版,其他成分均相同;陽性對照是含目的基因片段的DNA基因組。根據是否擴增出目的條帶來確定基因陽性菌株,擴增產物進行1.5%凝膠電泳,紫外線燈下觀察擴增產物并記錄結果。
1.3.3耐藥基因引物 檢測耐藥基因的引物,包括耐β-內酰胺酶類基因mecA、耐四環素類基因tetM、耐氨基糖苷類基因aac(6′)/aph(2′)和aph3′-Ⅲ、耐大環內酯類基因ermA和ermC、耐消毒劑類基因qacA/B/C和耐喹諾酮類基因gyrA。基因引物見表1。

表1 PCR引物序列與產物長度
1.4統計學處理 使用Whonet5.0軟件對107株CNS菌株進行耐藥性分析,數據分析使用SPSS17.0統計軟件。計數資料以例數或百分率表示,比較采用χ2檢驗或者Fisher檢驗;不符合正態分布的計量資料以M(P25,P75)表示,兩組間比較采用秩和檢驗;采用Logistic回歸進行影響因素分析。以P<0.05為差異有統計學意義。
2 結 果
2.1菌株特征 107株菌株均從患者血培養中分離,其中表皮葡萄球菌42株,溶血葡萄球菌31株,人葡萄球菌23株,頭狀葡萄球菌11株。107株中最終確定為感染菌株70株(感染組),37株為可疑污染菌株(可疑組),即根據患者的臨床表現和檢查結果等判斷,污染的可能性大,但仍然執行藥敏試驗,報告藥敏結果,可疑污染菌株占比為34.6%。菌株來源患者的性別分布為男63例,女44例;科室分布為重癥監護室64例,腎內科23例,神經外科8例,兒科8例,其他科室4例。70株感染菌株中MRCNS為53株,37株可疑污染菌株中MRCNS為32株,兩組MRCNS所占比例的差異有統計學意義(P<0.05)。
2.2兩組菌株耐藥性的比較 兩組菌株在青霉素G、克林霉素、紅霉素、呋喃妥因、萬古霉素、利奈唑胺、替考拉寧以及奎奴普丁/達托霉素的比較中,耐藥率差異無統計學意義(P>0.05)。在慶大霉素、左旋氧氟沙星、環丙沙星、莫西沙星、復方磺胺甲噁唑和四環素的比較中,感染組的耐藥率明顯低于可疑組,差異有統計學意義(P<0.05),見表2。
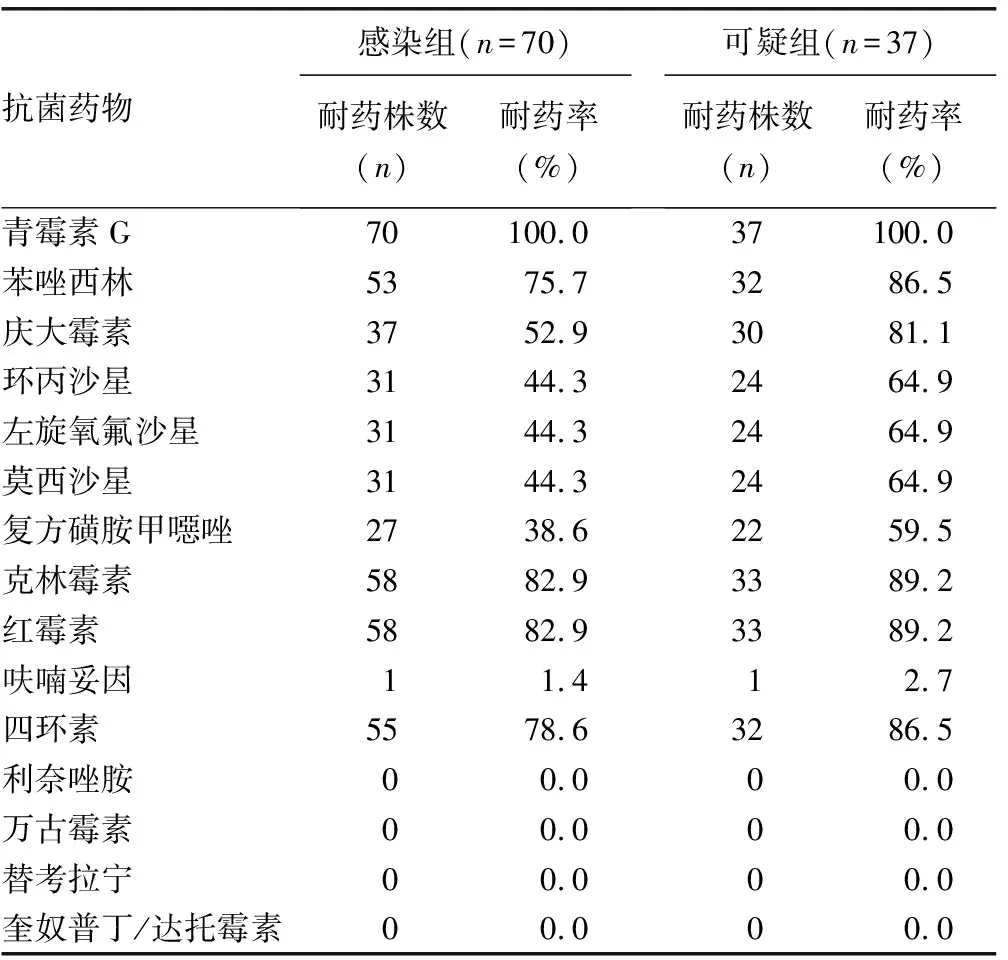
表2 兩組菌株耐藥性的比較
2.3兩組菌株的耐藥基因攜帶率比較 兩組菌株耐β-內酰胺酶類基因mecA、耐氨基糖苷類基因aph3′-Ⅲ、耐大環內酯類基因ermA和ermC的攜帶率比較,差異無統計學意義(P>0.05);而在耐喹諾酮類基因gyrA、耐四環素類基因tetM和耐氨基糖苷類基因aac(6′)/aph(2′)的攜帶率比較中,可疑組明顯高于感染組,差異有統計學意義(P<0.05);感染組耐消毒劑類基因qacA/B/C的攜帶率為62.9%,明顯高于可疑組,差異有統計學意義(P<0.05)。見表3。
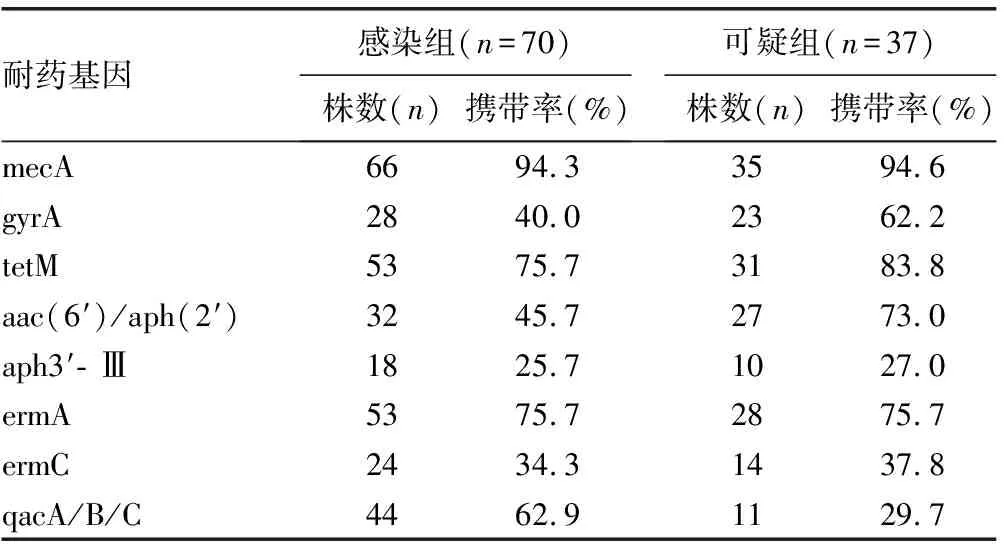
表3 兩組菌株的耐藥基因攜帶率比較
2.4耐藥基因mecA的PCR電泳圖 將耐藥基因mecA進行PCR擴增,然后進行凝膠電泳成像,可見11條泳道,從左至右分別是指示條帶M(分別為50、100、150、300、500、600、1 000、1 500 bp),陰性對照N,檢測菌株S,陽性對照P,檢測菌株S和陰性對照N。見圖1。
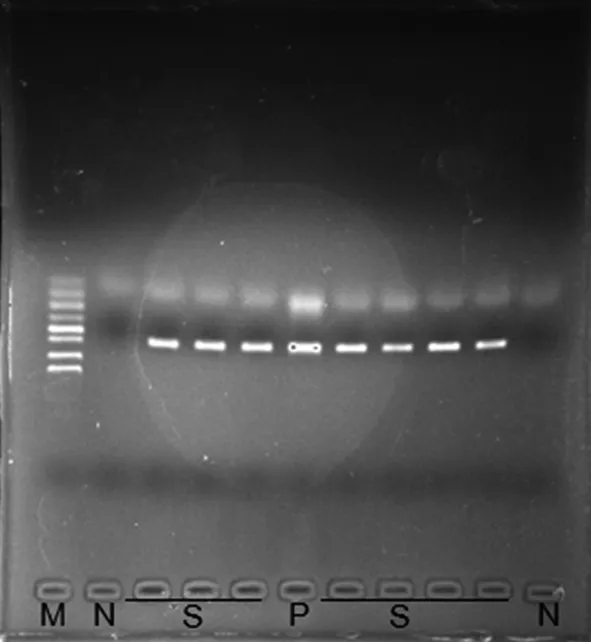
注:M為指示條帶,N為陰性對照,S為待測菌株,P為陽性對照。
2.5兩組菌株的消毒劑最小抑菌濃度比較 未攜帶qacA/B/C基因的兩組菌株對苯扎溴銨、氯己定和戊二醛的最小抑菌濃度比較,差異無統計學意義(P>0.05)。感染組攜帶qacA/B/C基因的菌株,其最小抑菌濃度明顯高于可疑組(P<0.05)。見表4。
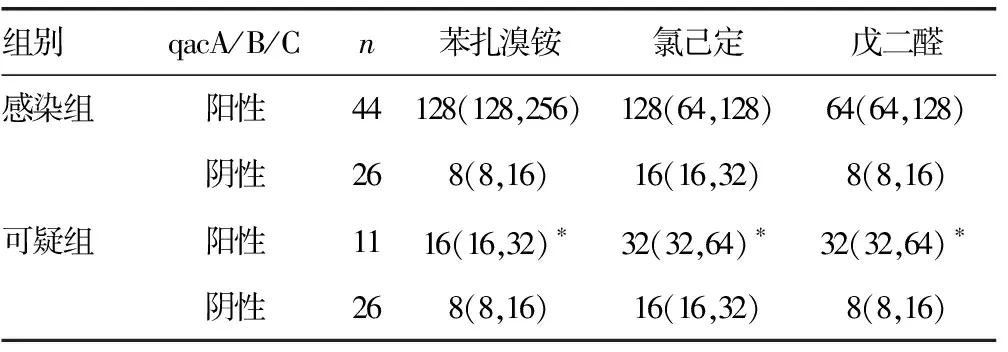
表4 兩組菌株的消毒劑最小抑菌濃度比較[M(P25,P75),μg/mL]
2.6影響患者臨床結局的單因素Logistic回歸分析 以患者死亡或者放棄治療為不良轉歸,以好轉出院或者轉入普通病房為良好轉歸,分析兩組患者的年齡、性別、耐藥基因攜帶等臨床資料對轉歸結局的影響,回歸分析發現,年齡和qacA/B/C基因是CNS感染患者臨床結局的影響因素(P<0.05)。見表5。
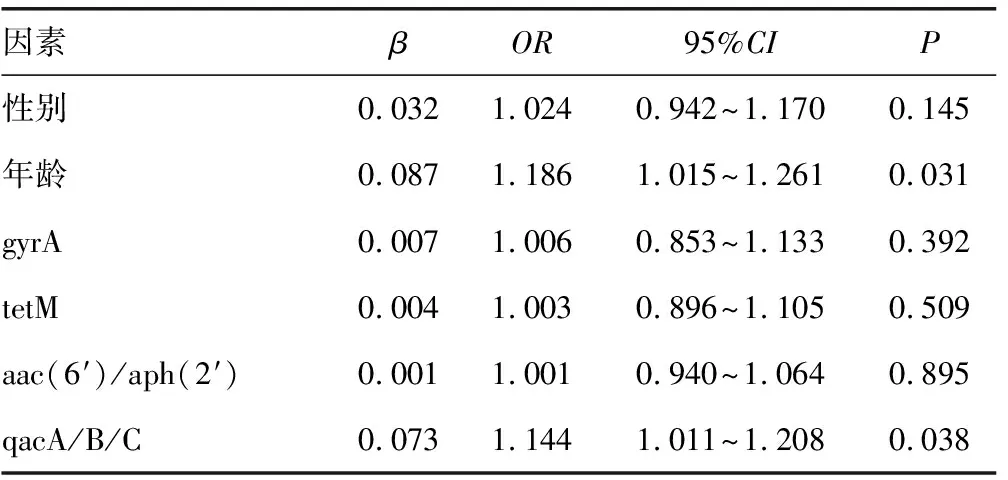
表5 影響患者臨床結局的單因素Logistic回歸分析
3 討 論
隨著血流感染相關診療技術的不斷發展,CNS的感染越來越受到重視,雖然血培養相關診療指南中關于CNS的解讀仍然較為謹慎,初次單套單瓶檢出的CNS是污染菌的可能性大,但是臨床更加傾向于繼續進行鑒定和藥敏試驗,并根據藥敏結果和患者的臨床資料進行全面判斷[2]。從本研究也可以看出,CNS的檢出主要集中于重癥和兒童患者,這類患者具有明顯的潛在感染可能,原因可能是抵抗力低下、靜脈通道開放和高強度抗菌藥物的使用[7]。本次納入研究的107株CNS中確定是感染菌株的有70株,可疑污染菌株37株,占比為34.6%,這說明血培養檢出的CNS中65.4%是感染菌,其所占的比例較高,及早地報告藥敏結果和選擇合適的敏感藥物具有明顯的積極意義,這也為臨床相關診療提供建議,即需要對血培養檢出的CNS給予足夠的重視。
在本研究中,將感染組和可疑組進行分組比較,發現兩組菌株的抗菌藥物耐藥率存在明顯的差異,在慶大霉素、左旋氧氟沙星、環丙沙星、莫西沙星、復方磺胺甲噁唑和四環素的比較中,感染組的耐藥率明顯低于可疑組(P<0.05)。這可能是由多方面的原因導致的,其一,感染組和可疑組的菌株數均不足,在小樣本中,差異可能被放大;其二,兩組菌株的來源不同,故其耐藥性存在差異;其三,兩組菌株耐藥基因攜帶率不同,故其耐藥性不同[8-12]。隨后,研究者觀察其耐藥基因的攜帶情況,結果顯示,在耐喹諾酮類基因gyrA、耐四環素類基因tetM和耐氨基糖苷類基因aac(6′)/aph(2′)的攜帶率比較中,可疑組明顯高于感染組(P<0.05),說明可疑組具有更高的耐藥基因攜帶率,而且同一菌株攜帶多種耐藥基因的現象亦存在,這需要給予更多關注[10,13-16]。tetM基因的耐藥機制主要是編碼外排泵蛋白和核糖體保護蛋白,gyrA基因的耐藥機制主要是改變酶的空間結構,阻止藥物進入作用區和改變喹諾酮-酶-DNA的復合物進而失效,aac(6′)/aph(2′)基因的耐藥機制主要是產生鈍化酶,使藥物鈍化失活[17]。
本研究結果顯示,感染組的耐消毒劑類基因qacA/B/C攜帶率明顯高于可疑組(P<0.05),說明感染組菌株具有更加明顯的抗消毒劑能力。抗消毒劑能力的獲得主要是靠消毒劑外排蛋白的產生,由qac家族基因表達,其主要是qacA、qacB和qacC 3種。有研究指出,CNS的qacA、qacB和qacC在超過50%的菌株質粒中存在,在本研究中檢出比例為62.9%,高于文獻報道,說明耐消毒劑類基因的攜帶正在變得越來越普遍[18-20]。耐消毒劑類基因的檢出給臨床工作者強烈的提示,菌株有獲得耐消毒劑的能力,需在保護患者的同時注意自身防護。本研究還對3種消毒劑的最小抑菌濃度進行比較,發現感染組攜帶qacA/B/C基因的菌株其消毒劑最小抑菌濃度明顯高于可疑組(P<0.05),說明需要對CNS菌株的耐消毒劑類基因檢測和控制給予更多的關注[21]。本研究經Logistic回歸分析發現,年齡和qacA/B/C基因是CNS感染患者臨床結局的影響因素。
綜上所述,血流感染的CNS在藥物耐藥性、耐藥基因攜帶和耐消毒劑水平方面存在明顯的特點,攜帶qacA/B/C基因的CNS血流感染患者轉歸不良,應給予足夠重視。

