胃鏡下病理活檢和外科手術病理在胃癌評估中的應用分析
申小雄
530021 廣西醫學科學院病理科,廣西壯族自治區南寧
530021 廣西壯族自治區人民醫院病理科,廣西壯族自治區南寧
胃癌是我國最常見的惡性腫瘤之一,其發病率高居惡性腫瘤發病率的第二位,而死亡率則排名前三[1]。胃癌早期無明顯癥狀,確診時多數已是進展期胃癌,導致術后患者恢復不良、生活質量不高等預后差的結局,隨著胃鏡檢查的普及和衛生飲食習慣等的改善,近年來胃癌的發生率及病死率已有所下降。胃癌的預后與組織學類型、病理分期等因素密切相關。胃癌患者臨床療效的提高,與手術治療方式息息相關,因此術前病灶方位的確定、病理分型、分期的明確尤為關鍵。胃鏡下病理活檢在胃部疾病的檢查中屬于最為常用的方法,具有患者依從性好、速度快等優勢[2]。因此,本文就50例胃癌患者采用胃鏡下病理活檢的臨床價值進行分析和討論,現報告如下。
資料與方法
選取2019年2月-2021年2月廣西壯族自治區人民醫院收治的胃癌患者,共50 例。男31 例,女19例;年齡25~78 歲,平均(56.2±4.6)歲;病程1~4 個月,平均(2.3±0.6)個月。臨床特征:左上腹隱痛15例,腹脹17 例,反酸噯氣18 例。此次研究已通過醫院倫理委員會審批,且所有患者知情并自愿參與。
納入標準:①未進行過胃癌化療及放療治療;②無胃癌家族史;③均在廣西壯族自治區人民醫院進行胃鏡檢查與病理檢查;④臨床資料完整,無手術禁忌證;⑤胃鏡活檢前沒有進行過其他腫瘤放、化療;⑥無胃部手術病史;⑦對胃鏡活檢以及外科手術的依從性及耐受性較好。
排除標準:①多重癌患者;②妊娠及哺乳期女性;③合并重要器官重度病變;④嚴重精神類及免疫系統疾病;⑤拒絕本次檢查者;⑥胃癌復發患者。
方法:醫生在為所有患者進行胃鏡探查時,將胃鏡依次經過口腔、食管、胃及十二指腸等,由此過程中對患者的上消化道各部位的情況進行系統性探查,并認真觀察消化道黏膜的性質和性狀。通過對患者上消化道情況進行充分了解的基礎上決定是否進行活檢取材。如需進行活檢,則根據病變位置的形態特征決定取材方式,如為隆起型,則將胃黏膜的頂端組織和基底部進行活檢取材;如為凹陷型,則將潰瘍周圍組織進行活檢取材;如為黏膜下發生病變,則將中間凹陷組織進行活檢取材[3]。當病灶組織被取出后,將其置于吸水紙上后立即置于10%濃度的甲醛溶液中進行固定并送至病理科進行后續的檢查及診斷。外科手術切除下的標本也需行病理檢查,按照中國臨床腫瘤學會(CSCO)2021 版胃癌診斷指南,對患者的樣本進行診斷。病理科醫師根據送檢標本病灶的分布范圍、浸潤狀況、大小形狀進行規范取材。對于病灶直徑<1 cm 需全部進行取材,針對病灶>1 cm 需選取典型位置進行取材。取材后組織經乙醇梯度脫水、浸蠟等過程,進行石蠟包埋切片后經蘇木素-伊紅染色后,通過顯微鏡觀察樣本,并詳細記錄該樣本的組織學類型、分化程度、浸潤狀況等情況[4-5]。
觀察指標:以外科手術病理診斷結果為標準,通過分析胃鏡下病理活檢的各項指標,包括組織學的類型、分化程度等,討論分析胃鏡下病理活檢的臨床價值[6]。比較兩種診斷方法的檢查結果的確診人數、疑似人數及排除人數。比較兩種診斷方法的病理組織學種類,包括印戒細胞癌、黏液腺癌、管狀腺癌及乳頭狀腺癌。比較兩種診斷方法的組織分型,包括Ⅰ型、Ⅱ型、Ⅲ型及Ⅳ型。比較兩種診斷方法的分化程度,包括分化型、分化不良型。
統計學方法:采用SPSS 21.0 統計學分析系統展開數據處理;計數資料用[n(%)]表示,采用χ2檢驗;以P<0.05為差異有統計學意義。
結 果
兩種診斷方法病理檢查結果比較:50 例患者均為胃癌,胃鏡下病理活檢和外科手術病理比較,差異無統計學意義(P>0.05),見表1。

表1 兩種診斷方法病理檢查結果比較[n(%)]
兩種診斷方法病理組織學種類比較:外科手術病理印戒細胞癌、黏液腺癌檢出率高于胃鏡下病理活檢,差異有統計學意義(P<0.05);但兩組管狀腺癌和乳頭狀腺癌的檢出率比較,差異無統計學意義(P>0.05),見表2。
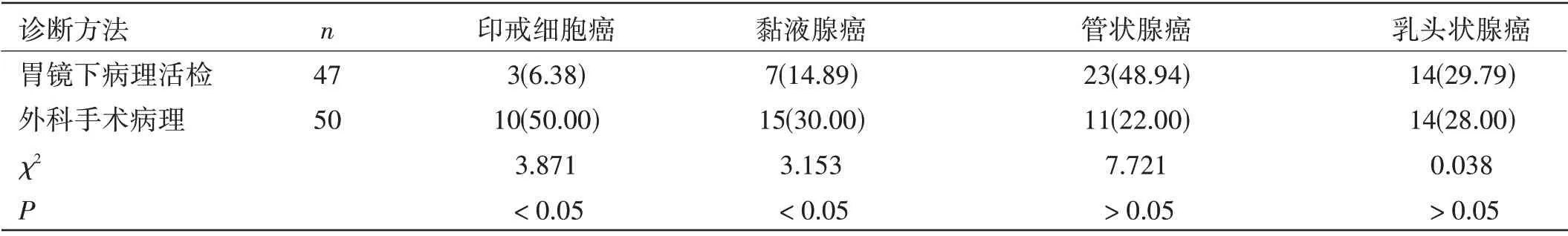
表2 兩種診斷方法病理組織學種類比較[n(%)]
兩種診斷方法組織分型比較:兩組診斷方法Ⅰ型診斷結果比較,差異無統計學意義(P>0.05);Ⅱ型、Ⅲ型、Ⅳ型胃鏡活檢診斷較低,差異有統計學意義(P<0.05),見表3。

表3 兩種診斷方法組織分型比較[n(%)]
兩種診斷方法分化程度比較:外科手術病理分化不良型例數少于胃鏡下病理活檢,差異有統計學意義(P<0.05);外科手術病理分化型例數高于胃鏡下病理活檢,差異有統計學意義(P<0.05),見表4。
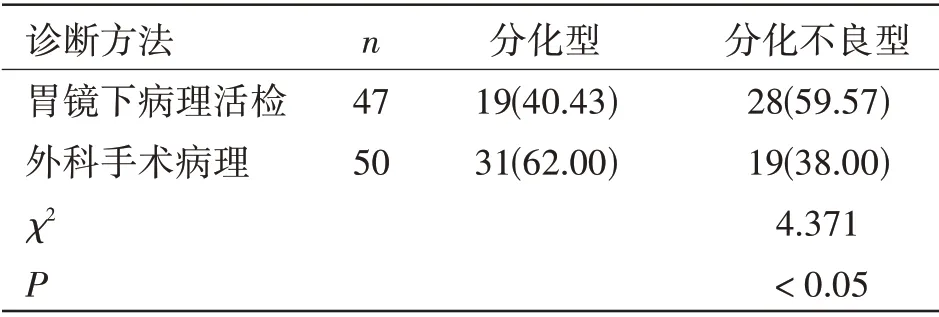
表4 兩種診斷方法分化程度比較[n(%)]
討 論
近年來,在人們生活節奏加快以及飲食不規律等原因的影響下,胃癌發病率呈逐年上漲的趨勢,已經變成僅次于肺癌惡性腫瘤危及人體生命健康的一類疾病。胃癌具體為胃小彎、前后壁及胃竇部等部位,其次為賁門部,最后為胃體區,此病的高發階段為40~60 歲人群,而且男性患者的發病率明顯多于女性。胃癌組為消化系統的一種惡性腫瘤,相關研究表明,通過早期治療,胃癌患者早期診斷后,生存期>5年,甚至還會治愈,但晚期胃癌患者即便接受治療,5年內的生存期<5%,所以,在發病早期需早發現、早診斷及早治療,這對患者生存期的延長、臨床治療效果的提升具有明顯價值。
近幾年,胃鏡技術得到了廣泛推廣,胃鏡下病理活檢成為術前早期診斷胃癌疾病的關鍵方法之一。但二者診斷明確率和術后病理檢查比較具有一定差異,且制約因素較多,無法全面包括其他病變組織。導致胃鏡下病理活檢結果的不確定原因如下:①胃鏡下病理活檢無法全面觀察病變組織,無法客觀評價病變性質,另外,相同部位還會呈現出不同分化程度和病理類型,最終影響到診斷結果;建議大體分型參照日本《胃癌處理規約》第15版及胃癌Borrmann分型提升診斷效率。②組織在石蠟包埋切片制作過程中,如組織包埋方向錯誤、組織未切到最大面亦可影響陽性檢出率。③腫瘤處于早期,其胃鏡下的表現并不典型,如果操作醫生并未進行胃鏡精查,容易導致胃鏡下病理活檢結果和外科手術病理結果之間的差異。
研究發現,外科手術病理診斷效率顯著提升,在實踐操作過程中,需重視以下問題:①在樣本的采集過程中,需按照患者實際情況開展。比如說在采集潰瘍患者樣本的過程中,最佳采樣位置為潰瘍隆起的邊緣內側樣本實施檢查。②在采樣工作開展中,需盡量多點活檢,以提高診斷結果明確性與客觀性。③醫院各層領導者需要對手術治療前胃鏡下病理活檢提高重視度,嚴格落實持證上崗制,加強開展相關的檢查工作,并給予多方面支撐。
此次研究中,外科手術治療后的標本進行病理檢查,結果表明胃鏡下病理活檢確診率和手術病理檢查相比,差異無統計學意義,說明胃鏡下病理活檢具有較高的檢查價值。兩組印戒細胞癌、黏液腺癌檢出率比較,差異有統計學意義;但兩組管狀腺癌和乳頭狀腺癌的檢出率對比,差異無統計學意義,由此可見胃鏡下病理活檢對于印戒細胞癌、黏液腺癌的檢出可能會存在一定的誤診現象。外科手術病理結果顯示,分化不良型例數少于胃鏡下病理活檢,分化型例數高于胃鏡下病理活檢,Ⅱ型、Ⅲ型、Ⅳ型胃鏡活檢診斷率較低,比較發現兩組差異明顯,說明,在胃癌患者診斷中,胃鏡下病理活檢和外科手術病理比較,外科手術病理優勢更明顯。無論是組織分化的辨別方面,或診斷結果,都可能與胃鏡下病理活檢及取材有限相關,因胃鏡下病理活檢取材范圍及數量很小,分化較差容易遺漏位置,容易將其列入分化不良型誤區。
總之,針對胃癌患者而言,胃鏡下病理活檢和外科手術病理都各有優勢,術前明確病變性質首選胃鏡下病理活檢,全面了解腫瘤情況、進行預后及靶標檢測優選外科手術病理,臨床上應該按照患者實際情況選擇合適的診斷方法,必要時可將兩種方法結合使用。

