產(chǎn)超廣譜β-內(nèi)酰胺酶腸桿菌科細菌感染患者使用抗菌藥物的藥物評價
楊雪婷,張惠鋒
(云南省第一人民醫(yī)院/昆明理工大學附屬醫(yī)院 藥學部,云南 昆明 650032)
腸桿菌科細菌是臨床細菌感染性疾病中最重要的致病菌,腸桿菌科細菌最重要的耐藥機制是產(chǎn)生由染色體或質(zhì)粒介導的超廣譜β-內(nèi)酰胺酶(extended-spectrum β-lactamases,ESBLs),產(chǎn)ESBLs 腸桿菌科細菌以大腸埃希菌和肺炎克雷伯菌最為常見[1]。目前,各個國家和地區(qū)產(chǎn)ESBLs細菌在臨床標本中的分離率有增加的趨勢[2-4],目前相關(guān)指南[5]對需要治療ESBLs 細菌感染治療進行分層評估及分層選用抗菌藥物治療。本文采用藥物利用評價(drug utilization review,DUR)和藥物利用評估(Drug Use Evaluation,DUE)法,對產(chǎn)ESBLs 腸桿細菌感染患者的抗菌藥物進行綜合分析,為云南省第一人民醫(yī)院ESBLs 腸桿細菌感染患者合理用藥提供參考。
1 資料與方法
1.1 資料搜集
查閱在2021 年1 月至2021 年6 月病例,且根據(jù)臨床癥狀、體征、實驗室指標、影像學檢查、感染部位、微生物藥敏結(jié)果篩選出主要考慮或者已明確為ESBLs 感染的患者135 份。
1.2 DUE 標準制定
以《中國產(chǎn)超廣譜β-內(nèi)酰胺酶腸桿菌科細菌感染應對策略專家共識》(2014 年版)[5]為基礎(chǔ),參考衛(wèi)生部《抗菌藥物臨床應用指導原則》(2015 年版)[6]以及參考國內(nèi)外相關(guān)文獻,結(jié)合云南省第一人民醫(yī)院的實際情況建立DUE 標準,從抗菌藥物選用、給藥方案及臨床治療結(jié)果3 個方面進行綜合性評價,見表1。
2 結(jié)果
2.1 患者的基本情況
135 名ESBLs 腸桿科細菌感染患者中,男69 例,女66 例,平均年齡(51.30±21.84)歲;平均住院天數(shù)(22.55±18.54)d;患者平均使用抗菌藥物2 種。
2.2 DUI 和DUE 的結(jié)果
2.2.1 DUI 結(jié)果135 例患者共使用16 種抗菌藥物。其中,4 種抗菌藥物(73.68%)DUI > 1,5 種抗菌藥物(73.68%)DUI=1,7 種抗菌藥物(26.32%)DUI < 1。DUI 居前3 位的抗菌藥物為頭孢甲肟、頭孢曲松、美羅培南。DDDs 居前5 位的藥物分別為頭孢甲肟、頭孢哌酮舒巴坦、美羅培南、左氧氟沙星和頭孢曲松,結(jié)果見表1。
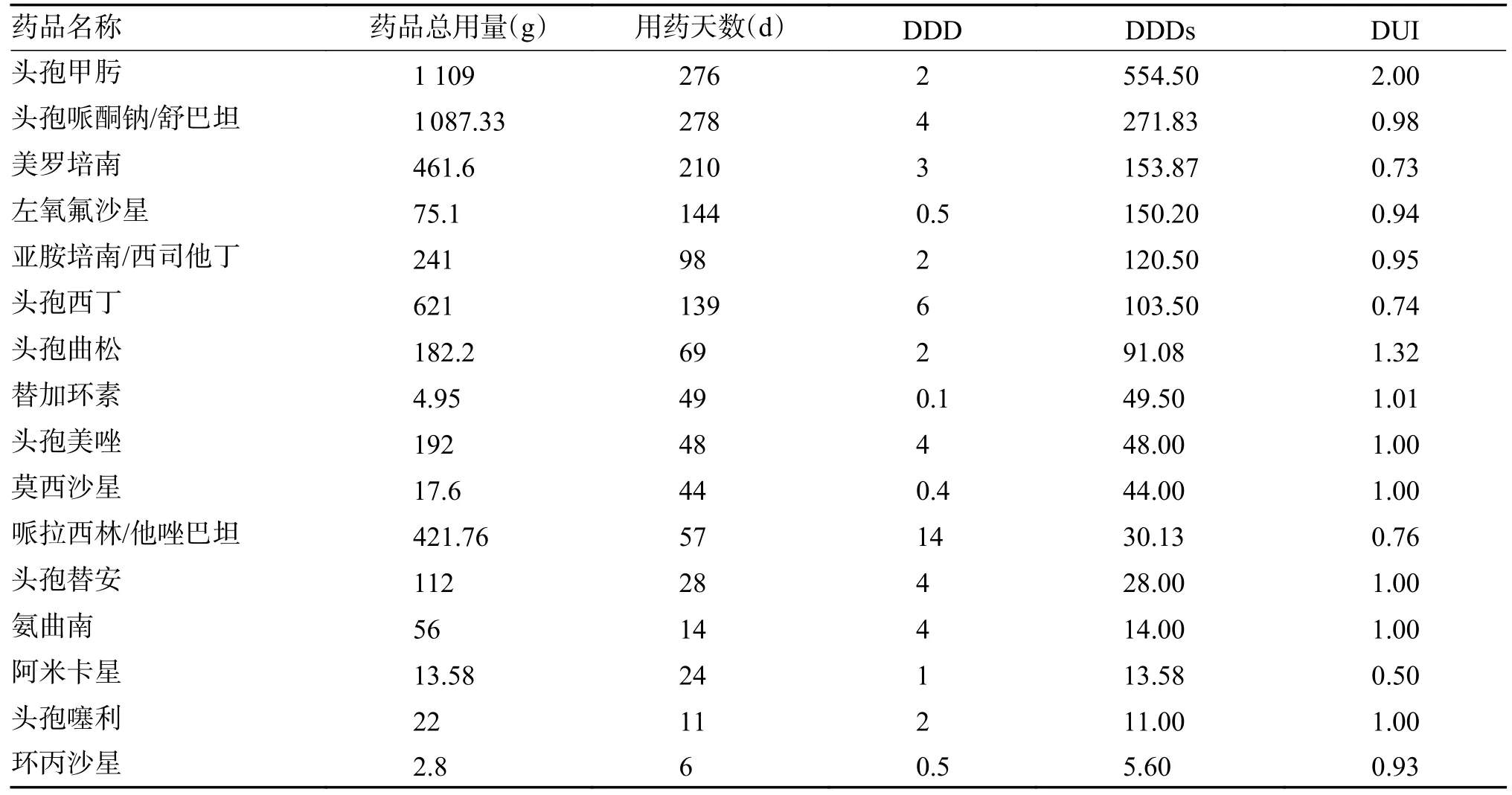
表1 藥物DUI 結(jié)果Tab.1 DUI of the drugs
2.2.2 DUE 結(jié)果顯示符合標準率較低的分別為有產(chǎn)ESBLs 的危險因素且為輕中度感染正確選用抗菌藥物(28.87%)及降階梯正確選用抗菌藥物(30.00%),經(jīng)驗治療與目標治療不一致,治療無效改用正確的抗菌藥物(47.06%),見表2。

表2 DUE 標準應用結(jié)果(n)Tab.2 Results of DUE standard application(n)
3 討論
DDDs 值較高的抗菌藥物類型為三代頭孢菌素、碳青霉烯類、加酶復合制劑,見表1。ESBLs危險因素及感染嚴重程度的評估發(fā)現(xiàn),輕中度感染選用抗菌藥物正確率較低(28.87%),且存在ESBLs 危險因素感染為82.13%(選用非三代頭孢菌素治療),說明三代頭孢菌素使用的頻次及強度較大。廣泛而超量使用三代頭孢菌素不僅是G-菌產(chǎn)生多重耐藥菌的一項獨立危險因素,而且易誘導產(chǎn)生ESBLs 菌株等耐藥菌株出現(xiàn)及擴散[6]。另外,有產(chǎn)ESBLs 的危險因素,且為輕中度感染率降階梯選用抗菌藥物正確率仍低(30%)。調(diào)查發(fā)現(xiàn),降階梯仍然選用三代頭孢及喹諾酮類較多,這樣可能造成病情反復,直接升級使用碳青霉烯類抗菌藥物的情況。
經(jīng)驗性治療和目標性統(tǒng)一是在正確“評估病原體”和“評估耐藥性”的基礎(chǔ)上,得到治療好轉(zhuǎn)的結(jié)果,并可以節(jié)約用藥成本及減少細菌耐藥發(fā)生。調(diào)查結(jié)果顯示:(1)目標治療的正確率(67.41%)比經(jīng)驗性治療的正確率(46.67%)較高,這與報道研究的結(jié)果相一致[7];(2)經(jīng)驗治療與藥敏結(jié)果不一致,但臨床結(jié)果好轉(zhuǎn)繼續(xù)原方案治療的正確率較高(81.81%),例如無危險因素尿路感染,藥敏結(jié)果顯示喹諾酮耐藥,繼續(xù)應用左氧氟沙星治療后感染控制。研究表明左氧氟沙星在尿中濃度高于其在血中濃度的60~90 倍[8],故即使藥敏顯示耐藥,在某些情況下仍能達到治療目的。在泛耐藥或全耐藥的重癥感染的情況下,加大碳青霉烯的劑量、延長輸注時間或聯(lián)合其他類抗菌藥物,達到治療結(jié)果;(3)經(jīng)驗治療與藥敏結(jié)果不一致,治療無效后改用抗菌藥物的正確率(47.06%)較低,調(diào)查發(fā)現(xiàn)多數(shù)醫(yī)師并無根據(jù)ESBLs 危險因素、感染嚴重程度及藥敏結(jié)果選用抗菌藥物,大多直接升級為碳青霉烯類,這樣造成碳青霉素使用壓力較大,更易篩選出耐碳青霉烯類腸桿菌細菌,而合理使用抗菌藥物是減少耐碳青霉烯類腸桿菌細菌因素之一[9-10]。
根據(jù)表1 可知,三代頭孢菌素的頭孢甲肟和頭孢曲松DUI 較大,其中頭孢甲肟DUI 為2.0,限定日劑量為2.0 g,調(diào)查發(fā)現(xiàn)臨床常用量為2.0 g ivgtt q12 h;頭孢曲松DUI 為1.32,限定日劑量為2.0 g,臨床常用量為2.0 g ivgtt q12 h,提示頭孢甲肟及頭孢曲松存在超用量使用問題;美羅培南、阿米卡星、環(huán)丙沙星及哌拉西林他唑巴坦的劑量偏低,足量或超量的抗菌藥物是減少突變選擇窗給藥策略之一[11]。另外,喹諾酮類具有良好的抗生素后效應,一日一次給藥方案效果較好[12]。據(jù)調(diào)查,左氧氟沙星仍存在一天2 次的用法。云南省第一人民醫(yī)院阿米卡星的常用量為0.4 g ivgtt qd,可能為阿米卡星宜作為產(chǎn)ESBLs 重癥感染患者治療的聯(lián)合用藥[5]。有研究報道對于重癥感染,選用高劑量(25 mg/kg)的阿米卡星可獲得更高的療效[13]。
抗菌藥物使用評價分析:(1)相互作用:碳青霉烯類抗菌藥物與丙戊酸存在相互作用,可使丙戊酸血藥濃度降低,導致驚厥或癲癇發(fā)生。云南省第一人民醫(yī)院1 例腦部外傷引起癲癇合并肺炎的患者,給予美羅培南和丙戊酸,患者間斷抽搐后將美羅培南換為頭孢哌酮舒巴坦后癥狀控制。另外云南省第一人民醫(yī)院存在3 例頭孢曲松與葡萄糖酸鈣的聯(lián)合應用。頭孢曲松與含鈣的物質(zhì)很容易生成不溶性沉淀物-頭孢曲松鈣[14,15]。不溶性微粒可阻塞毛細血管,還可在組織中沉淀并形成肉芽腫,甚至可引起死亡。查閱3 例病例中,并無出現(xiàn)二者相互作用引起的不良后果,但仍需引起關(guān)注。(2)聯(lián)合用藥:聯(lián)合用藥及避免相互作用正確率較高,大多數(shù)產(chǎn)ESBLs 細菌感染的治療僅需單藥治療,僅少數(shù)嚴重感染或合并非發(fā)酵菌感染危險的患者β-內(nèi)酰胺類藥下聯(lián)合喹諾酮或氨基糖苷類。據(jù)調(diào)查,兒科在無上述條件情況下,常應用2 個β-內(nèi)酰胺類藥物聯(lián)合治療,這可能與醫(yī)師考慮患兒選藥安全性而造成不正確的用藥習慣可能有關(guān)。(3)不良反應:查閱病例中僅2 例頭孢西丁應用過程出現(xiàn)皮疹不良反應,進行停藥等處置,并給予不良反應監(jiān)測網(wǎng)上報,其余病例未在病程記錄中描述。但不排外醫(yī)師并未在病程中記錄或上報情況。
根據(jù)治療效果的判斷標準,治療產(chǎn)ESBLs 腸桿菌科感染的治愈率稍低為54%。是否和抗菌藥物的選擇、患者的并發(fā)癥、混合感染、年齡及患者的病理生理狀況有關(guān),需要進一步證實。
DUR 的研究定性及定量的評估產(chǎn)ESBLs 腸桿菌科感染用藥特點及規(guī)律,而DUE 則評估ESBLs腸桿菌科感染用藥的合理性及有效性。二者聯(lián)合綜合評估了產(chǎn)ESBLs 腸桿菌科感染用藥情況。優(yōu)化分層抗菌藥物治療,將極大地規(guī)范產(chǎn)ESBLs 感染患者的臨床用藥模式和完善其用藥監(jiān)控評價,對促進其合理用藥具有重要意義。

