有創機械通氣聯合嗎啡治療急性重度左心功能衰竭的療效
陳春生 寧遠路 嚴俊
(江西省贛州市石城縣人民醫院 石城 342700)
急性左心功能衰竭屬于心內科危急重癥之一,是心臟急性病變,心肌收縮力急速下降,排血量明顯減少,引起急性肺水腫、呼吸困難等癥狀的病理生理綜合征[1]。我國男性急性心衰發病率為4.0%,而女性為2.5%。以往臨床多采用利尿劑、強心劑、血管擴張劑及吸氧等對癥治療,但療效不佳且不良反應較多[2~4]。有創機械通氣聯合嗎啡治療急性重度左心功能衰竭是近年臨床廣泛應用方法,已證實可有效緩解呼吸困難,控制肺水腫加重,且降低并發癥發生風險[5~7]。血漿氨基末端腦利鈉肽前體(NT-proBNP)在急性重度左心功能衰竭發病后可出現急劇上升,被用于評估患者病情及病死風險[8]。但臨床尚未見有創機械通氣聯合嗎啡治療急性重度左心功能衰竭對NT-proBNP 影響的研究。本研究探討急性重度左心功能衰竭有創機械通氣聯合嗎啡治療的臨床效果,及對患者NT-proBNP 表達的影響。現報道如下:
1 資料與方法
1.1 一般資料 選取醫院2019 年10 月至2021 年10 月收治的66 例急性重度左心功能衰竭患者為研究對象。納入標準:(1)符合中華醫學會心血管病學分會制定的《急性心力衰竭診斷和治療指南(2010年)》中急性心力衰竭診斷標準;(2)美國紐約心臟病協會(NYHA)心功能分級為Ⅳ級[9];(3)意識清醒;(4)年齡>18 歲;(5)影像學檢查等病歷資料完整;(6)患者及家屬對本研究內容知情并簽署知情同意書。排除標準:(1)對本研究使用藥物過敏;(2)存在機械通氣禁忌證;(3)中途退出本研究;(4)合并精神系統疾病;(5)近期使用肌松劑;(6)合并心源性休克;(7)合并血液系統疾病;(8)合并肝腎功能不全;(9)有神經、血液及消化系統等并發癥。66 例患者按隨機數字表法分為對照組和試驗組,各33 例。對照組男18 例,女15 例;年齡48~81 歲,平均(61.87±2.28)歲。試驗組男17 例,女16 例;年齡51~79 歲,平均(61.76±2.32)歲。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會批準(倫理號:ZZUIRB2019-1)。
1.2 治療方法 對照組行常規治療,即入院后給予利尿劑、強心藥、血管擴張劑及吸氧等治療,監測患者生命體征,建立呼吸通道后給予吸氧,并維持電解質平衡。試驗組在對照組基礎上行有創機械通氣聯合嗎啡治療。(1)有創機械通氣:設備選用普澳PA-700 型呼吸機。面罩連接呼吸機吸入2~3 min 純氧,后經口行氣管插管,通氣模式設定為輔助/控制通氣模式。呼吸機參數調節:潮氣量設置為8~10 ml/kg,呼吸頻率設定為12~16 次/min,呼氣末正壓調節為6~10 cm H2O(1 cm H2O=0.098 kPa),氧濃度設置為30 min 內80%~100%,后維持40%~60%。待患者自主呼吸穩定后采用同步間歇指令通氣,保證血氧飽和度>90%。每次5 h,每日2 次,待患者意識清醒、呼吸功能改善可暫停呼吸機,自主吸氣壓達到20 cm H2O,生命體征穩定時可撤機,撤機1~2 d 生命體征穩定可拔管。(2)嗎啡治療:靜脈推注嗎啡(國藥準字H21021995)5 mg,15 min 后視患者實際情況再次注射,總劑量<15 mg。
1.3 觀察指標 (1)臨床療效:按照《急性心力衰竭診斷和治療指南(2010 年)》中療效標準。顯效,呼吸困難、缺氧及呼吸急促等癥狀消失,檢查結果顯示雙肺哮鳴音、濕啰音消失,心功能恢復至Ⅰ級;有效,呼吸困難、缺氧及呼吸急促等癥狀明顯改善,檢查結果顯示雙肺哮鳴音、濕啰音等有所改善,心功能恢復至Ⅱ級;無效,呼吸困難、缺氧及呼吸急促等癥狀未見改善甚至加重,檢查結果顯示雙肺哮鳴音、濕啰音等等癥狀明顯,心功能未見改善。總有效率=(顯效例數+有效例數)/總例數×100%。(2)血清學指標:治療前后采集患者5 ml 空腹靜脈血,轉速3 500 r/min離心10 min,取血清,保存于-80℃待檢,采用免疫熒光法測定血清B 型腦鈉肽(BNP)水平,采用雙向側流免疫法測定NT-proBNP 水平。(3)血氣指標:治療前、治療后采用全自動血氣分析儀(雷度米特醫療設備(上海)有限公司提供)測定患者動脈氧分壓(PaO2)、動脈二氧化碳分壓(PaCO2)、動脈血氧飽和度(SaO2)及pH 值。(4)血流動力學:采用無創血流動力學監測系統(Bioz.com)測定患者治療前、治療12 h 心輸出量(CO)及全身血管阻力(SVR)。(5)不良反應發生情況:觀察并記錄患者腹脹、氣胸、惡心及嘔吐等不良反應發生情況。
1.4 統計學分析 采用SPSS19.0 軟件分析數據。計量資料用(±s)表示,行t檢驗;計數資料以%表示,行χ2檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組臨床療效比較 試驗組治療總有效率顯著高于對照組,差異有統計學意義(P<0.05)。見表1。
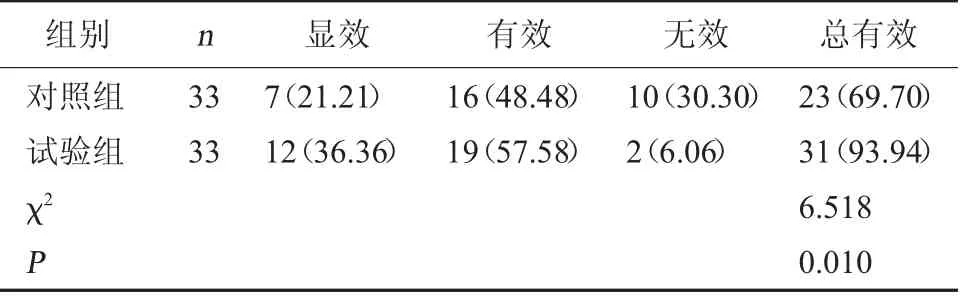
表1 兩組臨床療效比較[例(%)]
2.2 兩組血氣指標比較 治療前,兩組PaO2、PaCO2、pH 及SaO2水平比較,差異無統計學意義(P>0.05);治療后,試驗組PaO2、pH 及SaO2水平均顯著高于對照組,而PaCO2水平顯著低于對照組(P<0.05)。見表2。
表2 兩組血氣指標比較(±s)
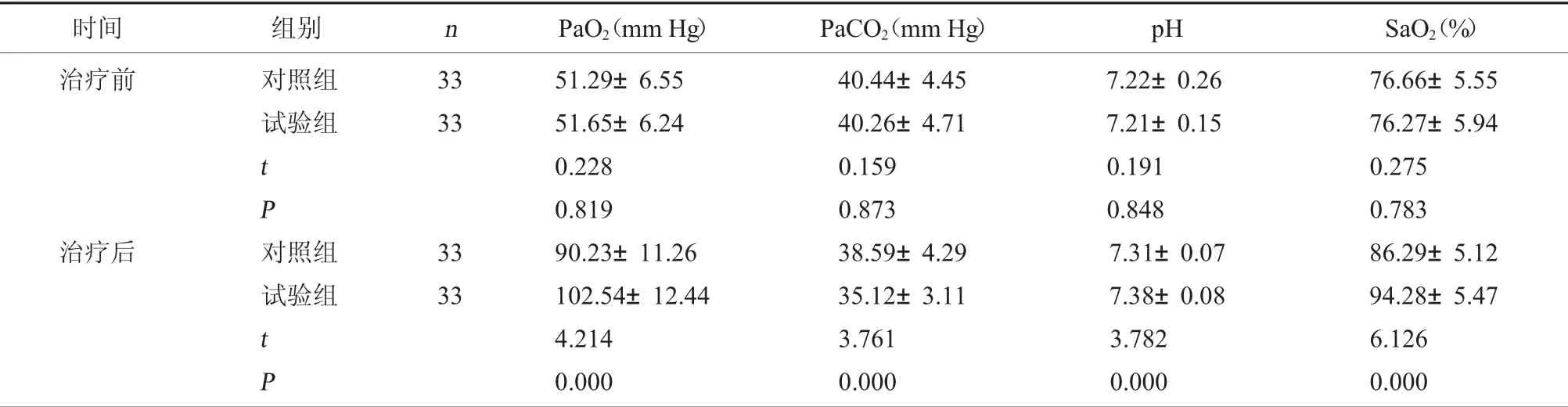
表2 兩組血氣指標比較(±s)
時間 組別 n PaO2(mm Hg) PaCO2(mm Hg) pH SaO2(%)治療前 對照組試驗組33 33 tP治療后 對照組試驗組33 33 tP 51.29±6.55 51.65±6.24 0.228 0.819 90.23±11.26 102.54±12.44 4.214 0.000 40.44±4.45 40.26±4.71 0.159 0.873 38.59±4.29 35.12±3.11 3.761 0.000 7.22±0.26 7.21±0.15 0.191 0.848 7.31±0.07 7.38±0.08 3.782 0.000 76.66±5.55 76.27±5.94 0.275 0.783 86.29±5.12 94.28±5.47 6.126 0.000
2.3 兩組血清學指標比較 治療前,兩組BNP 和NT-proBNP 水平比較,無顯著性差異(P>0.05);治療后,試驗組BNP 和NT-proBNP 水平均低于對照組(P<0.05)。見表3。
表3 兩組血清學指標比較(ng/L,±s)
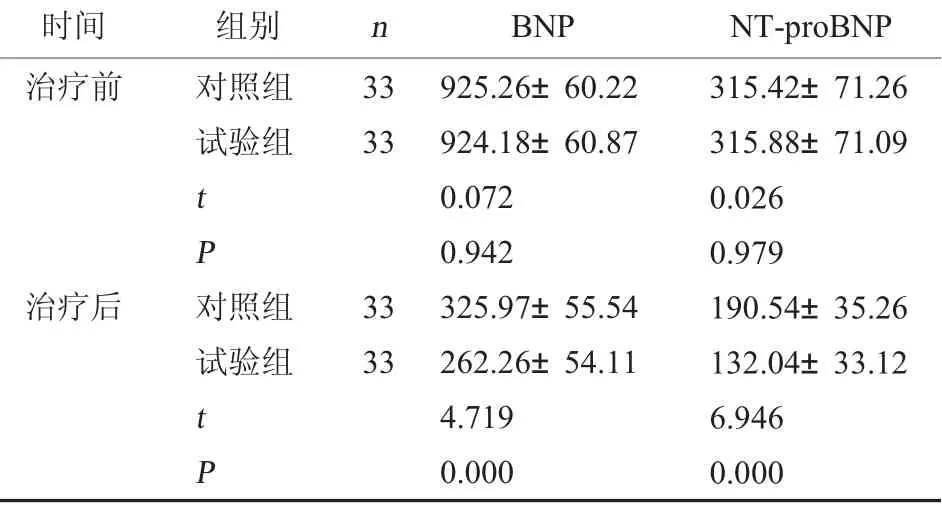
表3 兩組血清學指標比較(ng/L,±s)
時間 組別 n BNP NT-proBNP治療前 對照組試驗組33 33 t P治療后 對照組試驗組33 33 t P 925.26±60.22 924.18±60.87 0.072 0.942 325.97±55.54 262.26±54.11 4.719 0.000 315.42±71.26 315.88±71.09 0.026 0.979 190.54±35.26 132.04±33.12 6.946 0.000
2.4 兩組血流動力學指標比較 治療前,兩組CO、SVR 水平比較,差異無統計學意義(P>0.05);治療后,試驗組CO 水平高于對照組,SVR 水平低于對照組(P<0.05)。見表4。
表4 兩組血流動力學指標比較(±s)

表4 兩組血流動力學指標比較(±s)
時間 組別 n CO(L/min) SVR(dyn/cm)治療前 對照組試驗組33 33 t P治療后 對照組試驗組33 33 t P 3.12±0.66 3.13±0.57 0.065 0.947 4.13±0.12 4.38±0.25 5.178 0.000 2 815.22±432.54 2 841.15±419.56 0.247 0.805 2 317.44±209.54 1 935.25±204.56 7.497 0.000
2.5 兩組不良反應發生情況比較 試驗組不良反應發生率為3.03%,顯著低于對照組的24.24%,差異有統計學意義(P<0.05)。見表5。
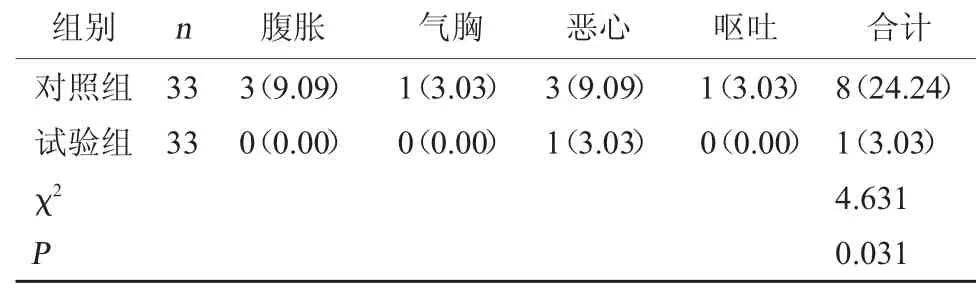
表5 兩組不良反應發生情況比較[例(%)]
3 討論
急性重度左心功能衰竭發病率高,病情危急、進展迅速,致殘率及病死率高,患者常合并急性肺水腫、低氧血癥甚至心源性休克。有報道顯示,該病患者合并急性肺水腫病死率可達40%,而合并心源性休克病死率高達90%[10]。急性重度左心功能衰竭治療原則是對神經內分泌過度失調進行控制,積極糾正血流動力學。急性重度左心功能衰竭動脈血壓急劇下降,刺激交感神經興奮,促進機體大量釋放去甲腎上腺素等,進而提高內皮素水平,進一步增加冠狀動脈血流阻力,對心肌血供產生不利影響,使得心功能持續惡化[11~13]。BNP 是心衰常用定量標志物,該物質由心肌細胞合成及分泌,屬于天然激素的一種,主要表達于心室,具有排鈉、利尿等功效,還可促進血管舒張。在左心功能衰竭發生初期,以左心功能不全為主要特征,引起心肌細胞損傷,導致BNP 分泌增多,并釋放至血液。通過檢測BNP 可反映左室收縮功能、瓣膜功能及左室舒張功能等,其水平越高提示患者功能障礙越嚴重。在心肌損傷發生時,NT-proBNP 與BNP 同時分泌,NT-proBNP 無活性,也可釋放至血液,在血液檢測中呈現明顯升高狀況。因此NT-proBNP 分泌情況與BNP 具有同步性,但NT-proBNP 與BNP 的半衰期存在一定差異,BNP多在體內存留20 min 時間,而NT-proBNP 可在體內存留60~120 min,最長時可達24 h。因此本研究探討急性重度左心功能衰竭患者應用有創機械通氣聯合嗎啡對其BNP、NT-proBNP 的影響。
本研究發現試驗組治療總有效率顯著高于對照組,治療后PaO2、pH 及SaO2水平均高于對照組,而PaCO2水平明顯低于對照組;不良反應發生率也明顯低于對照組;BNP、NT-proBNP 表達水平也均顯著降低。結果提示聯合治療可降低BNP、NT-proBNP 表達而提高PaO2、pH 及SaO2水平,降低PaCO2水平,提高臨床療效,減少不良反應。對照組采用常規治療方法,擴張血管、利尿、強心,保護患者心肌功能,雖可糾正血流動力學,但不良反應較多,療效仍不理想。有創機械通氣迅速改善患者缺氧癥狀,抑制交感神經興奮,提高心肌收縮力,降低呼吸肌耗氧量,減輕肺水腫,降低心臟前負荷,進而達到改善心功能的目的[14]。嗎啡屬于阿片受體激動劑,可對中樞神經系統產生激活效應,發揮鎮痛及鎮靜效果,其不僅可減少緊張、躁動情緒,減輕痛苦,抑制自主呼吸,還能降低患者氧耗及代謝,減輕組織缺氧,舒張血管,減輕心臟負荷[15~18]。同時,嗎啡對心肌具有保護作用,可抑制肺缺氧損傷,并對肺氧合產生改善效果,特別是有創機械通氣后給藥,無須顧忌呼吸抑制,可降低患者機體氧耗,以加快水腫消除[19]。NT-proBNP 是評估心衰程度的一個最經典指標,其主要由心肌細胞合成及分泌,具有舒張血管、利尿等作用。研究證實,心衰發生后該因子可大量分泌,并進入人體血液循環系統[20~21]。本研究結果發現,試驗組治療后BNP、NT-proBNP 水平低于對照組,提示聯合治療可降低NT-proBNP 及BNP 表達,以改善患者癥狀。楊春生等[22]選取52 例重癥急性左心衰患者開展研究,觀察組行有創機械通氣,結果顯示,觀察組治療后BNP 水平低于對照組,與本研究結果一致。鄭國營等[23]選取68 例急性左心衰患者開展研究,觀察組行嗎啡聯合小劑量咪達唑侖治療,結果顯示,觀察組治療24 h 后BNP 水平低于對照組,證實嗎啡用于左心衰治療可下調BNP 表達。分析有創機械通氣聯合嗎啡對BNP 表達影響的作用機制,可能原因是心臟負荷降低及血管舒張,前者發生機制在于機械通氣后可促使胸膜腔內壓增加,降低靜脈回心血量,緩解心臟前負荷,同時可改善心肌缺氧狀態,以緩解心肌負擔,而后者發生機制在于機械通氣后血氧分壓得到一定提升,血管舒張,促使阻力降低,從而降低BNP 濃度。本研究結果還發現,試驗組治療后CO 水平高于對照組,SVR 水平低于對照組,提示聯合治療可改善患者血流動力學。分析原因,有創機械通氣與嗎啡聯合治療,可降低心臟前后負荷,以促使CO 水平上升,降低CVP 水平,以達到改善低氧血癥的目的。同時,聯合治療可通過改善患者氧攜帶能力及肺氣體交換效率等,以達到改善患者臨床癥狀的目的。此外,嗎啡可減輕人機對抗,有利于保障有創機械通氣的治療效果,提高患者對機械通氣耐受度,進而減少并發癥。
綜上所述,急性重度左心功能衰竭應用有創機械通氣聯合嗎啡治療,可有效提高臨床療效,改善患者血氣指標、血流動力學指標,并減少不良反應。

