腹腔鏡單通道腹膜外疝囊高位結扎術治療小兒腹股溝斜疝效果評價
單星燃
河南安陽市婦幼保健院小兒外科 安陽 455000
小兒腹股溝斜疝屬于先天性疾病,發病率為1%~4%[1]。男性兒童較為常見,多發于右側。主要表現為腹股溝區或陰囊出現可復性包塊。對于1歲以下的嬰兒由于隨著腹肌逐漸強壯,疝有自行消失的可能,可暫不手術。若1歲以后疝仍未消失,一旦發生嵌頓,又未及時治療,則會發展成為絞窄性疝,可因腸穿孔、腹膜炎等嚴重并發癥而危及患兒生命[2]。由于小兒的腹肌在發育過程中可逐漸強壯而使腹壁加強,故無需修補,單純疝囊高位結扎便能獲得滿意效果[3]。近年來,隨著醫療技術進展,腹腔鏡手術因創傷小、恢復快,以及更符合微創理念,已廣泛應用于小兒外科手術[4]。本研究通過對96例行手術治療的腹股溝斜疝患兒的臨床資料進行分析,以探討腹腔鏡單通道腹膜外疝囊高位結扎術對腹股溝斜疝患兒的臨床應用價值。
1 資料與方法
1.1一般資料回顧性分析2019-01—2021-10我院小兒外科行手術治療的96例腹股溝斜疝患兒的臨床資料。納入標準:(1)均依據病史、臨床表現,并經超聲檢查確診為單側腹股溝斜疝。(2)年齡1~14歲,無與本研究相關手術的禁忌證。排除標準:(1)復發性疝,絞窄性疝。(2)合并血液系統疾病、重要臟器器質性病變,以及有麻醉禁忌證的患兒。按不同手術方法將患兒分為傳統開放疝囊高位結扎術組(傳統組)和腹腔鏡單通道腹膜外疝囊高位結扎術組(腔鏡組),各48例。2組患兒的基線資料差異無統計學意義(P>0.05),見表1。患兒家長簽署知情同意書。

表1 2組患兒的基線資料比較
1.2手術方法(以男性患兒為例)靜脈復合麻醉,患兒取平臥位,常規消毒、鋪巾。傳統組:于患側皮下環體表投影處沿皮橫紋做1.5 cm切口,在皮下環內的脂肪組織內分離出疝囊。提起疝囊,將其在精索前向上游離至疝囊頸部后予以高位結扎。注意保護精索內的血管和輸精管。于結扎線遠側1.0 cm 切除疝囊,依次縫閉切口[5]。腔鏡組:于臍皺褶下緣行0.5 cm切口,建立氣腹(<3歲的患兒維持腹壓5~6 mmHg,≥3歲的患兒維持腹壓7~9 mmHg)。置入腹腔鏡探查。改頭低足高位,于患側內環口體表投影處沿腹橫紋行2 mm切口。腹腔鏡下應用帶線疝穿刺針由內環口腹側潛行于腹膜前間隙繞行內環口半圈進入腹膜外間隙,用內芯勾住結扎線,于體外收緊繞疝囊頸打結,完成疝囊高位結扎術,將線結埋于皮下[6]。
1.3觀察指標(1)圍術期指標:切口長度、術中出血量、手術時間、住院時間,以及術后手術并發癥。(2)氧化應激指標:手術前后采集患兒血液(>6歲采集靜脈血,<6歲采集指尖血),離心分離上清液。以比色法進行測定總抗氧化能力(T-AOC),以放射免疫法進行測定β-內啡肽(β-EP)、生長激素(GH)。所有檢測均由相同高年資檢驗師按照試劑盒(北京北方生物技術研究所)說明書完成。
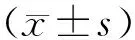
2 結果
2.1圍術期指標腔鏡組的切口長度、手術時間、住院時間均短于傳統組,術中出血量少于傳統組,差異均有統計學意義(P<0.05)。見表2。
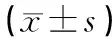
表2 2組患兒的圍術期指標比較
2.2并發癥腔鏡組并發癥總發生率顯著低于傳統組,差異有統計學意義(P<0.05)。見表3。

表3 2組患兒的并發癥總發生率比較[ n(%)]
2.3氧化應激指標2組患兒術前的血清T-AOC、GH、β-EP水平差異無統計學意義(P>0.05)。術后2組患兒的血清T-AOC、GH水平較術前降低,但腔鏡組高于傳統組;血清β-EP水平較術前升高,但腔鏡組低于傳統組。差異均有統計學意義(P<0.05)。見表4。
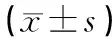
表4 2組患兒手術前后的血清氧化應激指標比較
3 討論
小兒腹股溝斜疝的發病與鞘狀突未閉合或閉合不全,形成先天性斜疝的疝囊有關;手術是最有效的治療手段。由于小兒在生長發育過程中腹肌逐漸強壯,故僅行疝囊結扎術常可獲得滿意效果[7]。但傳統疝囊高位結扎術需在精索前充分游離疝囊,有損傷腹股溝神經、精索血管的風險,可引發陰囊血腫,甚至可導致醫源性隱睪等,影響患兒的預后。隨著腹腔鏡手術水平的提高,腹腔鏡疝囊高位結扎術已成為治療小兒腹股溝斜疝的主要術式之一。本研究結果顯示,腔鏡組的切口長度、手術和住院時間均短于傳統組,且術中出血量和術后并發癥更少,差異顯著,與劉博[8]等報道的結果一致。充分表明了腹腔鏡疝囊高位結扎術的優勢[9-10]:(1)無需分離精索、疝囊,可避免損傷精索血管,減少血腫、出血等并發癥的發生率。(2)腹腔鏡下解剖結構更清晰,利于降低誤傷風險,故創傷小、安全性高。(3)可發現隱匿性疝或雙側疝,并通過一個切口同期實施手術,避免因再次手術增加患兒痛苦和家庭治療負擔。
手術創傷、麻醉、疼痛和炎性反應均可導致機體處于應激狀態。既往研究顯示,機體應激程度不僅與預后效果有關,也能反映手術的創傷程度。T-AOC、GH、β-EP是臨床常用的應激指標。T-AOC可反映總抗氧化能力,手術創傷促使氧自由基釋放,使T-AOC水平降低;GH是應激因子,機體處于應激狀態時,可加速糖原分解,降低GH水平;而β-EP為阿片類物質,手術創傷、切口疼痛均能促使β-EP水平升高。因此,檢測應激指標水平變化對評估手術創傷程度有一定參考價值[11]。本研究結果顯示,術后2組患兒的T-AOC、GH水平均較術前降低,但腔鏡組高于傳統入組;血清β-EP水平均較術前升高,但腔鏡組低于傳統組,差異均有統計學意義。顯示兩種手術均能誘導機體產生應激反應,而腹腔鏡手術能減輕對機體的損傷,緩解機體氧化應激狀態,故更利于患兒術后恢復。
綜上所述,同傳統開放手術比較,腹腔鏡單通道腹膜外疝囊高位結扎術治療小兒腹股溝斜疝,具有切口小、手術時間短、術中出血量少、并發癥發生率低,以及患兒術后恢復快等優勢。而且有助于減輕機體的氧化應激反應。

