脊柱外傷后內(nèi)固定患者合并創(chuàng)面感染的危險因素及病原菌分析
郭成全
脊柱是人體的支柱,對維持人類身體健康、日常活動能力有重要影響,隨著我國人口老齡化加劇、交通事業(yè)發(fā)展[1],脊柱手術(shù)治療數(shù)量逐年增加,其中較常見術(shù)式為脊柱內(nèi)固定術(shù),具微創(chuàng)、手術(shù)時間短、術(shù)中出血量少及恢復(fù)快等優(yōu)勢,但手術(shù)期間受機體多因素影響,術(shù)后創(chuàng)面易引起感染現(xiàn)象,影響疾病恢復(fù),因此早期如何明確引起感染的危險因素、病原菌分布受到相關(guān)領(lǐng)域重視[2],鑒于此,本文分析脊柱外傷后內(nèi)固定患者合并創(chuàng)面感染的危險因素及病原菌分布情況,匯總?cè)缦隆?/p>
1 資料與方法
1.1 一般資料 回顧性選取本院2018年1月~2020年12 月收治的1000 例脊柱外傷后行內(nèi)固定術(shù)患者,男女比例540∶460;年齡18~72 歲,平均年齡(42.63±5.69)歲;體質(zhì)量指數(shù)(BMI) 19~26 kg/m2,平均BMI(23.34±0.25)kg/m2;患者知情、均對“知情同意書”簽字,本研究與“世界醫(yī)學(xué)協(xié)會赫爾辛基宣言”相關(guān)要求相符。
1.2 納入及排除標準
1.2.1 納入標準 ①患者均行脊柱內(nèi)固定術(shù),傷口處呈劇烈疼痛、腫脹及活動受限等癥狀表現(xiàn),年齡18~80 歲;②與“醫(yī)院感染診斷標準”[3]中創(chuàng)面感染的相關(guān)標準相符;③有完整資料。
1.2.2 排除標準 ①重要臟器功能障礙;②多次行脊柱手術(shù);③精神障礙。
1.3 方法
1.3.1 調(diào)研方法 入院后調(diào)研患者的年齡、性別、既往病史及吸煙等基礎(chǔ)資料,重點闡述調(diào)研的目的、意義,由患者親自填寫基本信息,若因自身原因無法填寫者,由調(diào)查者口述提問進行調(diào)查,且根據(jù)患者病歷認真填寫抗生素使用情況、手術(shù)時間、脊柱創(chuàng)傷程度及出血量等內(nèi)容。結(jié)束調(diào)查后,再次審核問卷的完整性、科學(xué)性,確保問卷的可靠性,以不同影響因素為基點,分析引起創(chuàng)面感染的常見因素,再根據(jù)Logistic多因素回歸分析方法、明確獨立危險因素。
1.3.2 菌株鑒定及藥敏試驗 對患者手術(shù)部位血液等樣本進行采集,參照“全國臨床檢驗操作規(guī)程”[4]分離、培養(yǎng)及鑒定樣本,同時對菌株開展藥敏試驗,利用紙片擴散法切實開展藥敏試驗,以美國臨床實驗室標準化委員會(NCCLS)推薦標準作為判斷標準,大腸埃希菌、金黃色葡萄球菌作為質(zhì)控菌株,應(yīng)用全自動微生物分析系統(tǒng)(法國生物梅里埃公司,型號VITEK2 COMPACT)進行鑒定,嚴格按照儀器說明書操作。
1.3.3 創(chuàng)面感染的診斷標準 ①患者術(shù)后體溫持續(xù)升高,體溫>38.5℃,尤其將引流管拔除后有突發(fā)高熱現(xiàn)象發(fā)生;②傷口周圍組織有紅腫、疼痛等表現(xiàn),甚至有滲出液、膿性分泌物出現(xiàn);③術(shù)后手術(shù)部位疼痛程度已明顯緩解、但疼痛重新加重,局部出現(xiàn)叩擊痛、壓痛等;④患者接受實驗室檢查發(fā)現(xiàn),C 反應(yīng)蛋白、中性粒細胞百分比、白細胞計數(shù)及血沉等指標均明顯上升;⑤創(chuàng)面表面分泌物或滲出液標本進行細菌培養(yǎng),發(fā)現(xiàn)細菌生長[5]。
1.4 統(tǒng)計學(xué)方法 采用SPSS22.0 統(tǒng)計學(xué)軟件進行統(tǒng)計分析。計數(shù)資料以率(%)表示,采用χ2檢驗;影響因素采用Logistic 回歸分析。P<0.05 表示差異具有統(tǒng)計學(xué)意義。
2 結(jié)果
2.1 患者感染、病原菌分布情況 1000 例患者中,出現(xiàn)創(chuàng)面感染20 例,感染率為2.00%,感染患者均行抗生素治療并治愈。20 例感染患者中,共分離出病原菌30株,其中革蘭陽性菌18株(60.00%),革蘭陰性菌12 例(40.00%)。見表1。
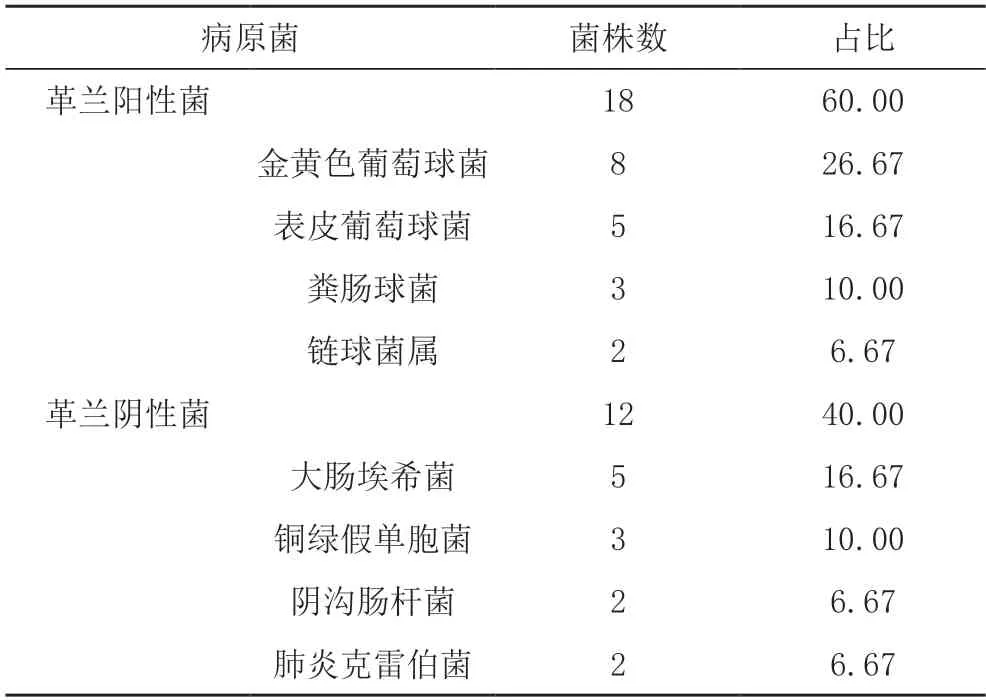
表1 患者感染、病原菌分布情況分析 (株,%,30 株)
2.2 脊柱外傷后內(nèi)固定合并創(chuàng)面感染的單因素分析單因素分析結(jié)果顯示,吸煙、抗生素使用情況不規(guī)范、大小便失禁、糖尿病、腦脊液滲液、手術(shù)時間>3 h、手術(shù)節(jié)段>3 節(jié)、出血量>1000 ml、脊柱創(chuàng)傷指數(shù)>6 是脊柱外傷后內(nèi)固定合并創(chuàng)面感染的影響因素(P<0.05)。見表2。
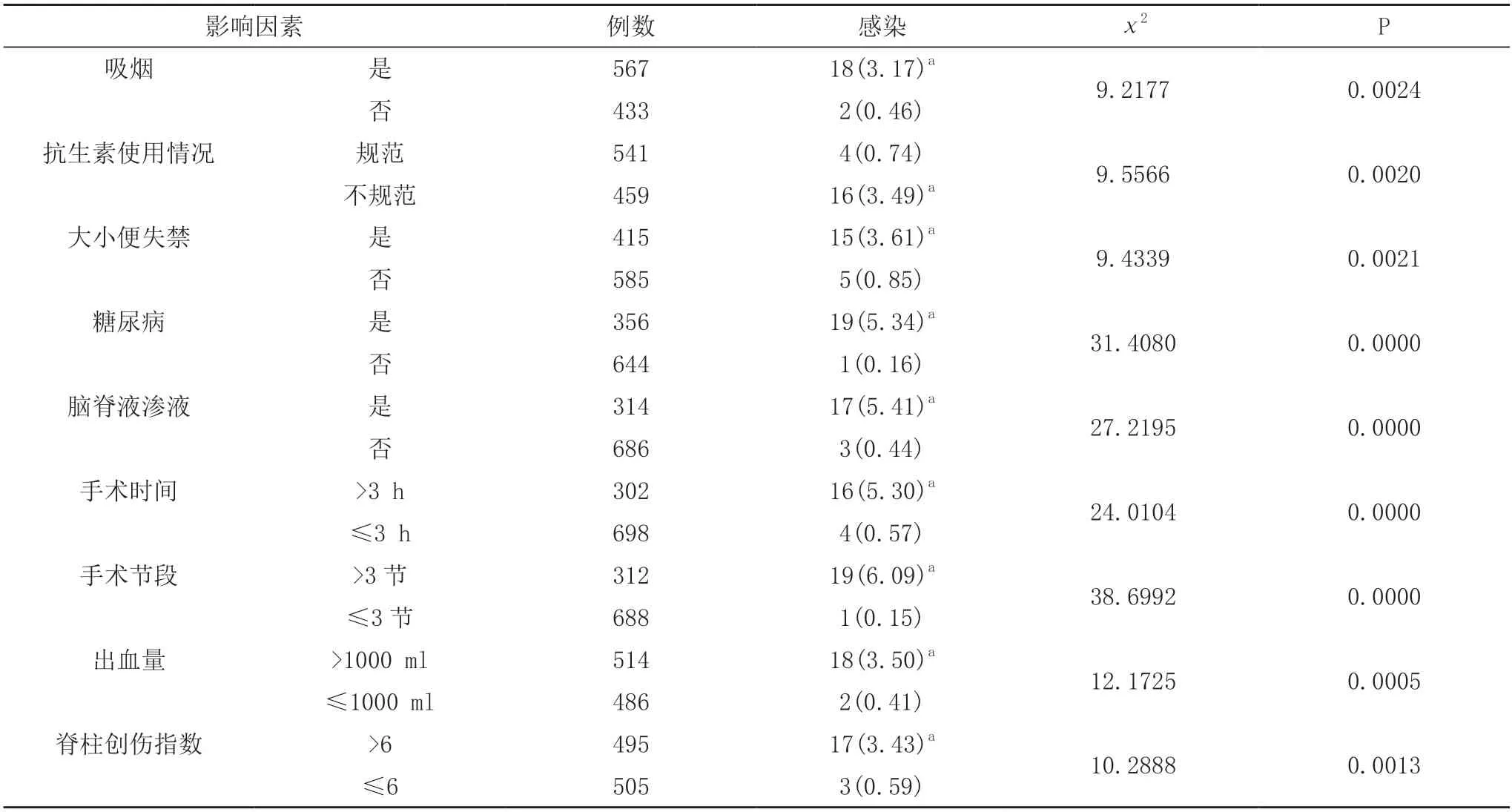
表2 脊柱外傷后內(nèi)固定合并創(chuàng)面感染的單因素分析[n(%)]
2.3 脊柱外傷后內(nèi)固定合并創(chuàng)面感染的多因素分析經(jīng)Logistic回歸分析顯示,吸煙、抗生素使用情況不規(guī)范、大小便失禁、糖尿病、手術(shù)節(jié)段>3 節(jié)、手術(shù)時間>3 h 是脊柱外傷后內(nèi)固定合并創(chuàng)面感染的獨立危險因素(P<0.05)。見表3。
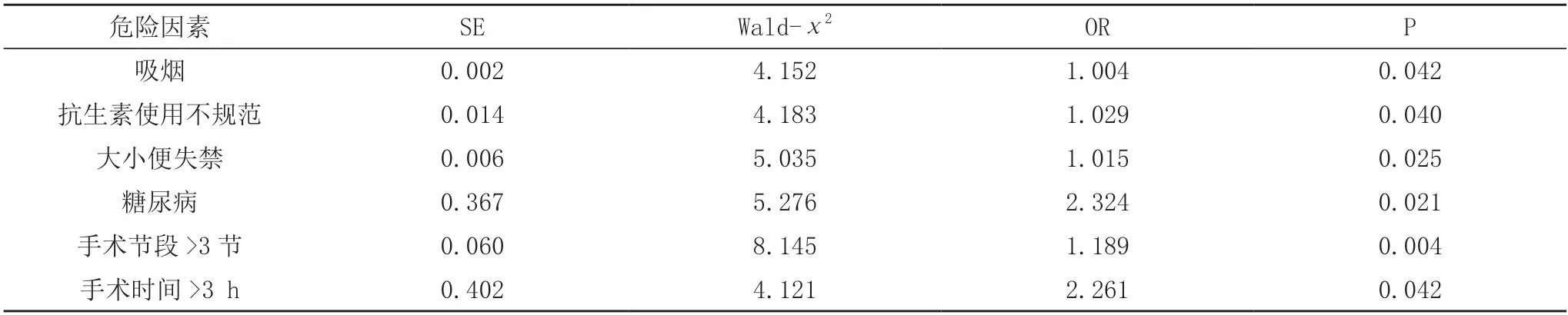
表3 脊柱外傷后內(nèi)固定合并創(chuàng)面感染的多因素分析
3 討論
近年來研究表明[6],脊柱內(nèi)固定術(shù)患者術(shù)后定期監(jiān)測創(chuàng)面感染情況是醫(yī)院的重要關(guān)注內(nèi)容,早期重視病原菌分布、明確獨立危險因素很重要,利于結(jié)合實際制定針對性處理辦法,改善預(yù)后效果,達到遠期療效,利于促進患者盡早回歸日常生活[7]。
本研究結(jié)果顯示:①20 例感染患者中,共分離出病原菌30株,其中革蘭陽性菌18株(60.00%),革蘭陰性菌12 例(40.00%)。引起創(chuàng)面感染的病原菌種類繁多,其中金黃色葡萄球菌、表皮葡萄球菌及大腸埃希菌常見,臨床需根據(jù)藥敏試驗結(jié)果合理選擇抗敏藥,可達到預(yù)期治療效果。②單因素分析結(jié)果顯示,吸煙、抗生素使用情況不規(guī)范、大小便失禁、糖尿病、腦脊液滲液、手術(shù)時間>3 h、手術(shù)節(jié)段>3 節(jié)、出血量>1000 ml、脊柱創(chuàng)傷指數(shù)>6 是脊柱外傷后內(nèi)固定合并創(chuàng)面感染的影響因素 (P<0.05)。經(jīng)Logistic回歸分析顯示,吸煙、抗生素使用情況不規(guī)范、大小便失禁、糖尿病、手術(shù)節(jié)段>3 節(jié)、手術(shù)時間>3 h 是脊柱外傷后內(nèi)固定合并創(chuàng)面感染的獨立危險因素(P<0.05)。研究結(jié)果與趙海峰等[8]文獻相似,分析發(fā)現(xiàn):①長期吸煙易牽拉微血管、引起相關(guān)組織缺血,嚴重影響術(shù)后傷口愈合、繼而增加創(chuàng)面感染風(fēng)險;②脊柱內(nèi)固定術(shù)患者圍術(shù)期未規(guī)范性使用抗生素是引起感染的重要誘因,術(shù)前根據(jù)疾病嚴重程度、提供預(yù)防性抗生素可遏制手術(shù)部位的病原微生物生長,降低感染幾率[9];③一般情況下大小便失禁多數(shù)為截癱患者,長期臥床靜養(yǎng)易影響機體血運情況,不利于手術(shù)部位愈合,增加感染風(fēng)險;④若患者伴有糖尿病,術(shù)后機體微血管病變、粒細胞功能均下降,繼而增加感染風(fēng)險,原因是局部組織缺氧缺血、降低組織內(nèi)抗生素濃度,繼而抑制免疫功能、影響傷口愈合能力,最終導(dǎo)致創(chuàng)面感染;⑤手術(shù)節(jié)段增加、引起對應(yīng)的手術(shù)切口延長,繼而增加感染風(fēng)險[10];⑥脊柱內(nèi)固定術(shù)患者若手術(shù)時間延長,導(dǎo)致相關(guān)組織牽拉時間延長,造成局部組織缺血及微血管破裂,且手術(shù)時間較長也導(dǎo)致切口長期暴露于空氣中,繼而增加創(chuàng)面感染風(fēng)險,除上述獨立危險因素外,腦脊液滲漏、出血量大、脊柱創(chuàng)傷指數(shù)也易引起創(chuàng)面感染、不利于疾病恢復(fù)。
研究表明[11],分析脊柱內(nèi)固定術(shù)后感染的危險因素后,根據(jù)患者病情、醫(yī)院既往臨床經(jīng)驗提供對癥預(yù)防對策利于降低感染風(fēng)險,具體如下:①既往有吸煙史者,建議術(shù)前戒煙,術(shù)前>4周開展尼古丁替代療法,結(jié)合實際配合促進排痰、霧化吸入等治療方式,避免吸煙影響術(shù)后恢復(fù),且圍術(shù)期予以患者抗生素治療時,需嚴格按照規(guī)范、相關(guān)標準進行,嚴格監(jiān)測、控制患者病情及用藥指征,利于改善預(yù)后效果;②若患者已出現(xiàn)大小便失禁現(xiàn)象,建議嚴格遵守?zé)o菌操作原則,將相關(guān)換藥、清潔措施落實到實處,保證手術(shù)部位清潔衛(wèi)生,避免有大小便沾染現(xiàn)象出現(xiàn);③合并糖尿病者,建議圍術(shù)期嚴密監(jiān)測血糖波動、做好相關(guān)記錄,保證控制血糖于正常范圍。且手術(shù)前需盡量對手術(shù)治療方案進行完善,減少不必要的固定及融合節(jié)段,根據(jù)患者疾病嚴重程度盡量選擇創(chuàng)傷小、損傷程度小的手術(shù)方式,實際開展手術(shù)期間注意做好輸血、止血等措施,將術(shù)中出血量控制于合理范圍,縮短手術(shù)時間、減少術(shù)中出血量,對降低術(shù)后感染有積極作用;④除上述預(yù)防對策外,圍術(shù)期需嚴格遵守?zé)o菌操作原則,定期消毒、殺菌處理手術(shù)室及手術(shù)設(shè)備,推動手術(shù)流程順利開展、降低感染風(fēng)險,為患者術(shù)后早期恢復(fù)提供可靠的保障,利于達到遠期治療效果,具可靠性及有效性[12]。
綜上所述,明確脊柱外傷后內(nèi)固定合并創(chuàng)面感染的病原菌分布對指導(dǎo)規(guī)范治療有積極作用,其中金黃色葡萄球菌、表皮葡萄球菌及大腸埃希菌為常見致病菌,引起創(chuàng)面感染的獨立危險因素為吸煙、抗生素使用情況不規(guī)范、大小便失禁、糖尿病、手術(shù)節(jié)段>3 節(jié)、手術(shù)時間>3 h,因此對于有相關(guān)因素者需高度重視、降低感染風(fēng)險,促進術(shù)后恢復(fù),效果確切。

