調整脈沖射頻溫度和時長治療帶狀皰疹后神經痛的效果及安全性
秦啟軍 (國藥葛洲壩中心醫院疼痛科,湖北 宜昌 443000)
帶狀皰疹后神經痛應用微創介入治療已在臨床獲得良好的臨床效果[1-2],其中應用最為廣泛的是脈沖射頻治療,該治療不但可對患者的運動傳導功能、神經感覺起到保護作用,還能在不破壞神經纖維結構的前提下,對神經的痛覺傳導功能進行阻斷,可是治療中選擇的溫度、作用時間不同,也會影響到最終的臨床效果[3-4]。本研究對帶狀皰疹后神經痛患者,調整脈沖射頻溫度和時長進行治療,探討其療效及安全性。
1 資料與方法
1.1一般資料:選取2019~2020年我院收治的確診為帶狀皰疹后神經痛患者120例隨機分為四組,低溫短時長組30例,年齡51~86歲,平均年齡(68.7±17.2)歲,平均病程(131.8±26.5)d,其中男10例,女20例;低溫長時長組30例,年齡51~88歲,平均年齡(69.6±17.5)歲,平均病程(138.8±25.9)d,其中男12例,女18例;高溫短時長組30例,年齡52~88歲,平均年齡(70.1±17.7)歲,平均病程(139.3±22.1)d,其中男11例,女19例;高溫長時長組30例,年齡50~89歲,平均年齡(69.6±17.5)歲,平均病程(136.6±24.2)d,其中男12例,女18例。四組患者一般資料對比差異無統計學意義(P>0.05),具有可比性。
1.2方法:四組患者均接受常規基礎治療,包括服用曲馬多緩釋片、普瑞巴林膠囊、甲鈷胺分散片。藥物具體用法與劑量為:曲馬多緩釋片:2次/d,50 mg/次;普瑞巴林膠囊:2次/d,150 mg/次;甲鈷胺分散片:3次/d,0.5 mg/次。按患者皰疹皮損定位神經行脈沖射頻治療,治療時溫度逐漸升高,逐步升高至45 ℃,治療區燙熱開始會感受到,10 s后患者會慢慢能忍受,然后給予不同組別不同脈沖射頻溫度和時長治療,治療結束后退針,粘貼無菌敷料。低溫短時長組治療3次,采用傳統脈沖射頻治療參數為120 s、脈寬20 ms、頻率2 Hz、42 ℃;低溫長時長組治療1次,參數為600 s、脈寬20 ms、頻率2 Hz、42 ℃;高溫短時長組治療3次,參數為120 s、脈寬20 ms、頻率2 Hz、45 ℃;高溫長時長組治療1次,參數為600 s、脈寬20 ms、頻率2 Hz、45 ℃。脈沖射頻后第2天患者即可出院,叮囑患者每周復診,依據患者的疼痛程度為患者制定口服藥計劃并調整藥物劑量,鎮痛藥曲馬多1~2次/d,劑量50~100 mg/次;普瑞巴林2次/d,劑量75~300 mg/次。
1.3觀察指標:①比較四組不同時段疼痛程度;②比較四組服用曲馬多、普瑞巴林劑量;③比較四組臨床治療效果;④比較四組治療安全性。
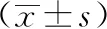
2 結果
2.1四組患者治療前、后疼痛程度比較:與術前相比,術后、術后1個月、術后3個月時4組疼痛程度均有顯著下降,差異有統計學意義(P<0.05)。術后、術后1個月時4組間疼痛程度對比差異均無統計學意義(P>0.05);術后3個月時,高溫短時長組疼痛評分低于低溫長時長組、高溫長時長組,差異有統計學意義(P<0.05),低溫長時長組疼痛評分高于低溫短時長組,差異有統計學意義(P<0.05)。見表1。

表1 四組不同時段疼痛程度比較(NRS評分,
2.2四組患者服用曲馬多、普瑞馬林劑量比較:低溫短時長組和低溫長時長組的曲馬多、普瑞巴林服用劑量對比差異無統計學意義(P>0.05);與低溫短時長組比較,高溫短時長組的曲馬多、普瑞巴林及高溫長時長組的普瑞巴林服用劑量均更少,差異有統計學意義(P<0.05);與低溫長時長組比較,高溫短時長組的曲馬多、普瑞巴林及高溫長時長組的普瑞巴林服用劑量均更少,差異有統計學意義(P<0.05);與高溫短時長組比較,高溫長時長組的曲馬多服用劑量更多,差異有統計學意義(P<0.05)。見表2。

表2 四組服用曲馬多、普瑞巴林劑量比較
2.3四組患者臨床治療效果比較:四組患者治療后3個月疼痛程度均有緩解,高溫短時長組顯效率均高于低溫短時長組、低溫長時長組及高溫長時長組,差異有統計學意義(P<0.05);低溫短時長組、高溫短時長組、高溫長時長組的治療總有效率均高于低溫長時長組,差異有統計學意義(P<0.05)。見表3。
2.4四組患者不良反應比較:四組患者均完成脈沖射頻治療,無不能耐受者。治療期間無心率增快、血壓升高等情況發生。治療后無不良反應及并發癥發生,如血腫、神經損害、局部感染等。

表3 四組患者臨床治療效果比較[n(%),n=30]
3 討論
脈沖射頻是現階段神經病理性疼痛微創介入治療中效果較好的一種手段,是一種神經功能調節治療[5-6],在帶狀皰疹后神經痛的治療中已被臨床廣泛應用[7-8]。可是臨床一直存在爭議,無法決定射頻的療效到底是由溫度的熱效決定還是電流的場效決定,同時脈沖射頻可選擇不同的參數、模式,在治療帶狀皰疹后神經痛過程中其效果比較也未有一個肯定的定論。
既往研究中發現脈沖射頻溫度過高會引發患者出現不良反應,如血壓明顯升高、心率明顯增快等情況,治療區域患者還會感受到劇烈燒灼感,如患者伴有高血壓、心功能不全,還會加大患者治療風險[9-10]。本次研究選擇脈沖射頻溫度為低溫42 ℃和高溫45 ℃,同時治療時長分別為短時長120 s和長時長600 s,并組合成4種模式分別為低溫短時長組(120 s、42 ℃)、低溫長時長組(600 s、42 ℃),高溫短時長組(120 s、45 ℃)及高溫長時長組(600 s、45 ℃)。本次研究采用緩慢升高溫度的方式,患者治療區域感受到的燒灼感大約10 s左右即可耐受,在治療期間對患者的心率、血壓等行監護,并對四組患者均隨訪3個月,治療期間及隨后3個月,均未發現患者出現不良反應及并發癥,如心率明顯增快、血壓明顯升高、血腫、神經損害、局部感染等,表明本次研究選擇的脈沖射頻溫度和時長是安全的。
脈沖射頻治療時可調節的參數有重復次數和單次持續時間,其中重復次數是1次治療中重復脈沖射頻治療的次數,而單次持續時間即治療中單次治療的時間[11-12]。有研究證實,隨著脈沖射頻治療單次持續時間的延長,其鎮痛效果也呈現出遞增的趨勢。但隨著脈沖射頻治療單次持續時間的延長,會出現鈍化現象,尤其是神經調節時≥60 s后對鎮痛的效果會產生極大影響[13-15]。本研究結果顯示,術后、術后1個月時四組間疼痛程度對比均無明顯差異,術后3個月時高溫短時長組疼痛評分最低,而顯效率最高;而低溫長時長組疼痛評分最高,顯效率最低,表明高溫短時長模式相較于其他三種模式治療效果更佳。在相同的低溫42 ℃前提下,單次持續治療時間的延長并未能提升鎮痛效果,可能與神經調節鈍化現象有關。
綜上所述,帶狀皰疹后神經痛患者使用脈沖射頻治療是安全有效的,通過不同溫度和時長的治療,發現高溫短時長治療相較其他模式治療的效果最為顯著,即脈沖射頻溫度在45 ℃,時長在120 s,治療3次的模式下,患者的疼痛程度降低最為明顯,曲馬多及普瑞巴林服用劑量最少,治療顯效率最高,總有效率比較高,值得臨床推廣應用。

