PICC隧道置管術與改良送鞘置管術在血液科患者中的應用效果比較
謝榮萍 周純 鄒雄鷹
經外周靜脈置入中心靜脈導管(PICC)具有留置時間長以及對患者創傷輕等優點,已經成為臨床中常用輸液裝置。超聲引導下行PICC置管不僅明顯提高了一次置入成功率,而且縮短了置管操作所需時間及減少出血量,且明顯延長了留置時間[1]。不過隨著對超聲引導下行PICC置管術研究逐步深入,越來越多的學者指出,在置管操作過程當中行手術刀擴皮時,會導致患者置入處淋巴管、毛細血管以及組織損傷發生,造成穿刺點明顯滲液及滲血,既增加了置管后維護次數,又增加了導管性感染的發生風險[2]。目前,臨床上常用擴皮方式為盲穿針外鞘與擴張器組裝擴張穿刺點后送鞘法、撕裂鞘與擴張器組裝直接擴張穿刺點后送鞘法,雖然可以減輕穿刺點處滲血程度以及對血管的損傷程度,但是在實際操作當中發現,依然有部分患者由于皮膚角質層較厚而導致送鞘失敗。基于此,有學者對擴皮送鞘法進行了針對性改良,采取擴張器與可撕裂外鞘組件擴張穿刺點后送鞘的鈍性分離法,明顯提高了一次性送鞘及一次性擴皮成功率[3]。隧道置管法置入PICC是近年來一種新型置管手段,明顯降低了導管脫出率,經頸內靜脈置管可作為手臂穿刺失敗患者的重要補救措施[4]。本研究通過臨床對比,分析改良送鞘置管術和隧道置管術在血液科患者中的應用效果,現報告如下。
1 對象與方法
1.1 研究對象
選取2020年1月—2021年12月醫院血液科收治的90例擬行PICC置管患者為研究對象。納入條件:年齡18周歲以上;初次接受PICC置管,且均無PICC置管禁忌證;認知功能、語言功能正常,均可有效溝通。排除條件:合并嚴重肝、腎功能或者凝血功能障礙;穿刺處皮膚存在破潰或者瘢痕;既往有精神疾病史或者血栓形成史;長期服用鎮靜藥;存在上腔靜脈綜合征或者周圍血管病變。按照組間基本特征具有可比性的原則分為改良送鞘置管術組和隧道置管術組,每組45例。改良送鞘置管術組中男27例,女18例;年齡26~75歲,平均51.87±7.24歲;置管位置:右臂19例,左臂26例;穿刺血管:貴要靜脈43例,肱靜脈2例;學歷:初中及以下24例,高中及以上21例。隧道置管術組中男25例,女20例;年齡28~77歲,平均52.09±7.31歲;置管位置:右臂17例,左臂28例;穿刺血管:貴要靜脈42例,肱靜脈3例;學歷:初中及以下26例,高中及以上19例。兩組患者上述一般資料比較,差異無統計學意義(P>0.05)。本研究經醫院醫學倫理委員會研究同意實施;所有患者及其家屬均對治療、護理方案表示知情同意,并簽署知情同意書。
1.2 PICC穿刺方法
兩組患者均由2名廣東省護理學會靜療專科護士完成PICC置管操作,均成功置管300例以上,由同1名固定助手負責術中配合,并做好詳細準確記錄,助手臨床工作經驗≥10年。兩組患者均選用美國巴德公司生產的4Fr三向瓣膜式單腔PICC管,美國BARD公司生產的塞丁格組件,無錫祥生醫療科技股份有限公司生產的SonoTouch30型全數字便攜式超聲儀。PICC置管參照《靜脈治療護理技術操作規范(WS/T433-2013)》[5]美國輸液護士協會《輸液治療實踐標準》(2021年版)[6]中的塞丁格技術進行,兩組患者置管部位均按ZIM穿刺法選取上臂中部內側作為穿刺部位。
1.2.1 改良送鞘置管術組 患者應用改良送鞘置管法置入PICC,先扎緊止血帶,于B超下對患者靜脈情況進行評估,選取適宜穿刺靜脈及穿刺部位,一般選取患者上臂中段約1/3處;松開止血帶,患者取仰臥位,協助患者盡量外展穿刺靜脈,通過“一字法”確定患者所需導管長度,連接心電圖機;充分暴露穿刺部位,然后按操作規范消毒,取出導管并進行預沖;于B超引導下選取改良塞丁格組件當中的穿刺針進行穿刺,將導絲置入,退出穿刺針,對穿刺部位進行局部麻醉,分離導管鞘以及擴張器,沿導絲將擴張器送至皮下約2 cm處,將導絲退出,取無菌紗布進行壓迫,然后重新組裝擴張器及導管鞘,穿過導絲,邊扭轉邊遞送方式置入血管中,置入深度控制在2~4 cm;導管鞘留置于患者血管中,退出導絲及擴張器,將導管送至預定的長度,一端連接至鱷魚夾,并夾于PICC導管金屬導絲的末端,一端連接心電圖機,取生理鹽水沖管,速度要緩慢,然后打開導管瓣膜,并注意觀察心電圖的波形,根據波形確認導管位置;撤出導絲,修剪導管到相應的刻度,并與連接器進行連接,回抽有回血后,取生理鹽水進行脈沖式沖管,以正壓封管;取無菌紗布壓迫穿刺部位,無出血點之后以透明敷料對導管進行妥善固定。
1.2.2 隧道置管術組 患者應用隧道置管法置入PICC,于B超下對患者靜脈情況進行評估,選取適宜穿刺靜脈以及隧道出口的位置,對穿刺點及出口位置進行標記;通過“一字法”確定預計置入長度,適宜靜脈穿刺點為皮膚穿刺點(隧道出口位置)近心端2~4 cm處,將皮膚穿刺點與靜脈穿刺點的距離作為皮下隧道長度;充分暴露穿刺部位,并對穿刺部位進行消毒,以最大無菌屏障方式鋪巾,導管及配件進行預沖,準備無菌探頭以及保護套,于超聲引導下穿刺,在穿刺成功之后于穿刺針內置入導絲,將穿刺針撤出,留置導絲;取0.5%利多卡因進行局部麻醉,抽取生理鹽水6 ml,分別于皮膚穿刺點和靜脈穿刺點注入皮下,注入量為3 ml;取無菌擴皮刀對穿刺點進行擴大,然后在導絲上方且與導絲成平行角度將皮膚切開,在切皮過程中不可切割導絲,根據患者皮膚組織厚度確定擴皮的厚度;然后沿著導絲置入擴張器,插管鞘進入血管中,將導絲以及擴張器內芯撤出,由插管鞘將導管置入,速度要均勻緩慢,于心電引導下將導管送至相應長度,將插管鞘撤出后撕裂,再撤出支撐導絲;5°~10°角將隧道針鈍端刺入,于穿刺點位置向靜脈穿刺點處取長度為2~4 cm的皮下隧道,隧道針兩端在患者皮膚組織之外;連接隧道針螺紋與導管尾端,護士一手按住穿刺處的導管,然后另一手將導管由皮下隧道中牽拉出適宜長度,在牽拉過程中導管尖端要保持不變;對導管長度進行修剪,將連接器套安裝好,然后進行脈沖式沖管以及正壓封管;取無菌紗布對靜脈穿刺點以及皮膚穿刺點進行覆蓋,以透明敷料覆蓋2個穿刺點,進行妥善固定以及包扎。
1.3 觀察指標
(1)置管操作情況:包括置管時間、一次性穿刺成功率、一次性送鞘成功率、置管成功率。
(2)置管即刻疼痛程度:通過數字疼痛評分法(NRS)進行評價,NRS由間隔相同的11個數字0~10組成,其中0為無疼痛,10為難以忍受的劇烈疼痛,得分越高表示患者疼痛越嚴重。
(3)滲血程度:參照黃芬等[7]的文獻進行評價,置管后48 h內觀察無菌紗布的浸血情況,浸血面積在1 cm2以內為輕度,1~4 cm2為中度,>4 cm2為重度。
1.4 統計學處理
采用SPSS 20.0統計學軟件對數據進行統計分析,計量資料應用“均數±標準差”表示,組間均數比較采用t檢驗;計數資料組間率的比較采用校正χ2檢驗或確切概率法;等級資料比較采用Wilcoxon秩和檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者置管操作情況比較
兩組患者一次穿刺成功率、一次送鞘成功率、置管成功率比較,差異均無統計學意義(P>0.05)。見表1。
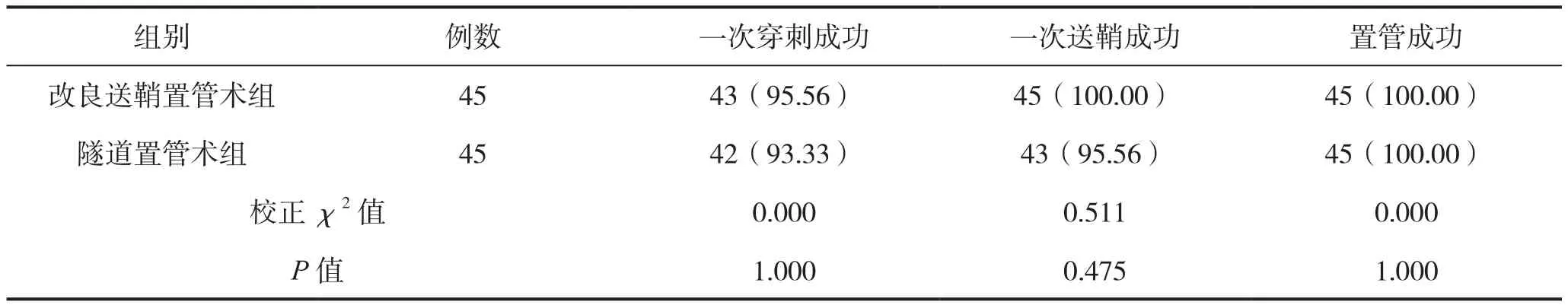
表1 兩組患者一次穿刺成功率、一次送鞘成功率、置管成功率比較
2.2 兩組患者置管時間以及置管即刻疼痛程度比較
改良送鞘置管術組置管時間短于隧道置管術組,差異有統計學意義(P<0.05);兩組患者置管即刻疼痛程度比較,差異無統計學意義(P>0.05)。見表2。

表2 兩組患者置管時間以及置管即刻疼痛程度比較
2.3 兩組患者滲血程度比較
改良送鞘置管術組患者的滲血程度高于隧道置管術組,差異有統計學意義(P<0.05)。見表3。

表3 兩組患者滲血程度比較
2.4 兩組患者并發癥發生率以及非計劃拔管率比較
改良送鞘置管術組患者并發癥發生率高于隧道置管術組,差異有統計學意義(P<0.05),見表4。兩組各有1例患者非計劃拔管,非計劃拔管率比較差異無統計學意義(P=1.000)。
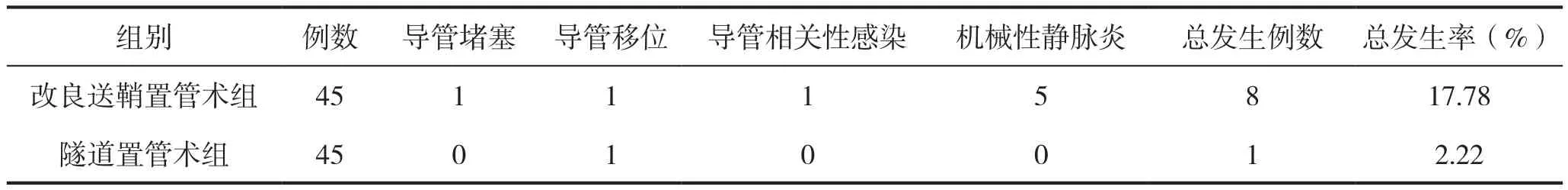
表4 兩組患者并發癥發生率比較
3 討論
PICC適用范圍廣,不受患者疾病類型、年齡、性別等因素限制,且具有較高的生物相容性特征,安全性高,能夠安全地輸注刺激性藥物或者毒副反應較大的藥物,減輕藥物對外周靜脈不良刺激;相較于中心靜脈導管,其導管性感染、誤入動脈以及血氣胸發生率更低[8];PICC置管后能夠帶管回家,提高了患者舒適度以及生活質量;另外,PICC操作方便,一般可由護士操作即可完成。尤其是超聲聯合改良塞丁格技術進行PICC置管,明顯擴大了PICC適應證范圍,適用于絕大多數患者[9]。不過該技術需用手術刀對患者穿刺點皮膚取一小切口,即用手術刀擴開患者皮膚表層以及真皮層,然后再進行遞送擴張器導管鞘,在擴皮時可造成毛細淋巴管以及毛細血管等的損傷,引起滲血、滲液。同時,在擴皮實際操作過程當中,還取決于護士熟練程度以及習慣,若是擴皮過深或者行二次擴皮處理,導致PICC導管跟周圍組織出現一定間隙,使得組織液滲出,如果存在加壓包扎不夠充分或者皮膚松弛等情況時,更易引起滲血、滲液的發生[10]。因此,如何改良PICC置管時的擴皮技術是臨床工作者研究的重點課題。
常規PICC置管其穿刺點位于血管的上方,皮膚與血管的穿刺點為相同位置,穿刺針的針刃會對患者皮膚以及血管造成切割性損傷,退出穿刺針之后血液能夠在穿刺點周圍滲出。隧道式PICC置管通過建立皮下隧道,有效錯開了血管穿刺針眼與導管出口,從而形成了一段皮下安全距離[11]。江澤仙等[12]、范彬等[13]的研究分別指出,隧道式PICC置管、改良送鞘技術PICC置管的效果均優于常規PICC置管,并發癥發生率更低。不過目前臨床中對隧道式PICC置管、改良送鞘技術PICC置管的對照研究較少,本研究對二者的置管效果進行了對照分析。
本研究結果顯示,兩組患者置管成功率均為100%,且兩組患者的一次穿刺成功率、一次送鞘成功率相近,表明隧道式PICC置管術與改良送鞘PICC置管術均是有效的PICC置管術。不過二者在置管時間以及滲血程度方面存在一定差異,其中改良送鞘置管術組置管時間短于隧道置管術組,滲血程度高于隧道置管術組。其原因為在改良送鞘置管術中可撕裂鞘長度相對較長,進入血管部分亦長,另外可撕裂鞘硬度稍大,送入時摩擦力亦較大,從而造成血管損傷,進而造成出血量增加;另外,改良法擴皮時要進行2次擴張穿刺點,進而對患者血管形成2次創傷,因而出血量增加[14]。在隧道置管術中,先建立皮下隧道之后再進入血管,血管處針眼與穿刺針的針眼錯開,而且皮膚組織收縮也在一定程度上起到了對針眼進行壓迫的效果,從而有助于減輕置管后的滲血程度[15]。
在并發癥方面,改良送鞘置管術組患者并發癥發生率高于隧道置管術組,其中改良送鞘置管術組患者并發癥主要集中于機械性靜脈炎方面。機械性靜脈炎是PICC置管患者常見并發癥,主要原因為靜脈壁受損而出現的無菌性急性炎癥[16]。在隧道置管術中,減少了導管與血管壁之間出現的機械性摩擦,從而可以減輕靜脈壁損傷,因而可明顯減少機械性靜脈炎的發生率。同時,隧道置管術組患者無1例導管相關性感染發生,其原因為在隧道置管術中,管體在穿刺點內外滑動幅度較小,可以阻止致病菌由患者皮膚處移行至深靜脈中,而且導管出口位置可以有效避開易污染的區域,避免了致病菌沿著出口位置進入導管中,形成了天然的防污染屏障[17]。PICC導管如果移動距離在1 cm以上,則需重新攝片以確定導管尖端的位置,如果導管尖端位置偏移較大,則要拔除導管,進而造成非計劃性拔管[18]。本研究中,兩組患者非計劃拔管率相近,說明二者均可有效延長置管時間,避免了二次損害。程文鳳等[19]的研究指出,雙隧道技術經頸內靜脈留置PICC導管還可以作為傳統PICC手臂穿刺失敗的重要補救措施。因此,在臨床中可根據患者具體情況,選取適宜的PICC置管方式。
綜上所述,隧道置管法置入PICC與改良送鞘置管法置入PICC的一次穿刺成功率、一次送鞘成功率、置管成功率以及非計劃拔管率相當,PICC隧道置管術可減少并發癥的發生率以及減輕滲血程度,改良送鞘置管術可以縮短置管操作時間。本研究樣本量有限,以后需設計前瞻性的大樣本、多中心研究,以充分驗證PICC隧道置管術與改良送鞘置管術在臨床中的應用效果。

