銀杏酮酯片治療瘀血型持續性姿勢-知覺性頭暈的臨床療效觀察
錢呈敏,朱旭瑩,歐陽志英,王子桓,王明哲
持續性姿勢-知覺性頭暈(persistent postural-perceptual dizziness,PPPD)為臨床上一種常見的疾病,包括慢性主觀性頭暈、恐懼性姿勢性眩暈等,近年來才被正式命名[1-2]。PPPD具有較高的臨床發病率,約占頭暈總數的10%[3]。臨床上主要表現為持續時間超過3個月以上的主觀、非選擇性頭暈、頭脹、行走不穩,且具有于直立狀態、主動或被動運動及復雜變化視覺環境中加重的特征[1]。PPPD的形成機制十分復雜,不僅有生理因素還有心理因素,因此,PPPD的治療也應從心理、生理兩方面著手。目前PPPD的治療方案主要包括藥物治療、認知行為干預、前庭康復練習等[4-6]。既往臨床上多采用西藥抗焦慮藥物治療PPPD,選擇性5-羥色胺再攝取抑制劑(SSRI)、5-羥色胺去甲腎上腺素再攝取抑制劑(SNRI)、三環類藥物(TCA)為PPPD治療的經典用藥,可快速改善臨床癥狀,但具有一定的不良反應,比如胃腸反應、頭痛等,且部分病人對其不敏感,療效欠佳。隨著現代中醫中藥研究的不斷發展,近年來中醫藥在PPPD治療中的優勢得到廣泛認可。銀杏酮酯片多用于瘀血型胸痹及瘀血型輕度腦動脈硬化所誘發眩暈的治療。本研究觀察在常規治療基礎上聯合銀杏酮酯片治療PPPD的臨床療效。現報道如下。
1 資料與方法
1.1 一般資料 選取2021年4月—2022年1月上海中醫藥大學附屬曙光醫院腦病科病房及門診收治的103例PPPD病人,按照隨機數字表法將病人分為對照組和觀察組。對照組51例,男22例,女29例;年齡(63.28±12.25)歲;體質指數為(22.64±1.65)kg/m2。觀察組52例,男21例,女31例;年齡(62.07±13.10)歲;體質指數為(22.94±1.42)kg/m2。兩組病人年齡、性別、體質指數比較,差異均無統計學意義(P>0.05)。本研究獲得醫院倫理委員會審批通過。
1.2 診斷標準
1.2.1 西醫PPPD診斷標準 參照Bárány學會前庭疾病分類委員會共識[7]:①在≥3個月的時間內,出現反復的頭暈或不穩或非旋轉性眩暈中的一種或多種;②沒有特異性的觸發因素,但在直立,與任何方向及位置無關的主動或被動運動,移動的視覺刺激或復雜的視覺環境中暴露情況下癥狀會加重;③由急性、發作性或慢性前庭綜合征,其他神經系統疾病以及心理性焦慮等原因引起的頭暈或不穩感;④會誘發焦慮、功能障礙;⑤癥狀不能由其他疾病解釋。
1.2.2 中醫瘀血型眩暈病診斷標準 因目前尚無明確的瘀血型眩暈的診斷標準,結合陳湘君主編《中醫內科學》[8]第2版中的眩暈病與何建成主編《中醫診斷學》[9]中的瘀血證的診斷標準:以頭暈目眩為主癥;次癥為頭痛如刺,面色黧黑,口唇紫暗,肌膚甲錯,健忘,失眠,心悸,手足麻木;舌脈象為舌有瘀點或瘀斑,脈弦澀或細澀。多慢性起病,且反復發作。
1.3 納入標準 ①符合上述診斷標準的瘀血型PPPD病人;②年齡18~80歲,性別不限;③研究前3個月內未服用任何精神類藥物及其他眩暈治療藥物;④自愿參與研究,并簽署知情同意書。
1.4 排除標準 ①存在其他原因引起的頭暈;②患有嚴重心、肺、肝、腎、血液、內分泌等器質性疾病者;③嚴重精神疾病病人;④不能配合完成相關檢查及量表者;⑤孕婦或備孕者;⑥過敏體質及對試驗藥物過敏或有不良反應者。
1.5 治療方法
1.5.1 前庭康復練習 兩組病人均給予前庭康復練習。具體內容:①靜態站立練習,病人采取靜態站立位,睜眼維持1 min,隨后行閉眼練習;②閉眼站立練習,將雙腳分開與肩同寬,閉眼狀態下將雙腳間距逐漸縮小至完全并攏,過程不超過1 min,隨后增加軟墊重復上述練習;③動態站立練習,采取站立位,雙腳開始前、后、左、右交替擺動練習。練習每次持續20 min,每日2次或3次;練習過程中可全程播放舒緩且病人喜愛的音樂以改善病人心理狀態。
1.5.2 對照組 在上述前庭康復練習的基礎上,對照組采用常規治療,根據病人焦慮的癥情,在神經內科主任醫師的指導下選擇合適的方案:給予氟哌噻噸美利曲辛片(黛力新)、鹽酸度洛西汀腸溶膠囊(欣百達)、舍曲林西藥抗焦慮藥,舒肝解郁膠囊、逍遙丸等中成藥抗焦慮藥,或不予以抗焦慮藥物治療。若癥狀完全控制,可在專業醫師的指導下逐漸減量至停藥,并定期隨訪。以3個月為1個療程。
1.5.3 觀察組 在對照組基礎上聯合銀杏酮酯片治療,給予銀杏酮酯片(國藥準字Z20060371)每次0.25 g(含總黃酮14.08~21.12 mg,總黃酮苷≥9.6 mg,萜類內酯≥2.4 mg),每日3次,餐后口服。以3個月為1個療程。
1.6 觀察指標 治療1個療程后,比較兩組治療前后中醫證候積分變化,評估兩組臨床療效,觀察兩組治療前后眩暈殘障程度評定量表(DHI)、心理狀態與睡眠質量評分變化,統計兩組治療期間不良反應發生率。
1.6.1 主要觀察指標 中醫證候積分,主癥包括頭暈目眩、眼花、頭刺痛,無計0分,偶發(每周≤2次)且程度輕微計2分,經常發作(每周3次或4次)尚可接受計4分,頻繁發作(每周≥5次)或癥狀持續且病情嚴重需服用藥物緩解計6分;次癥包括面色黎黑、口唇紫暗、失眠、健忘、心慌心悸、胸脅疼痛、少腹刺痛,無計0分,偶有發作(每周≤2次)且程度輕微計1分,經常發作(每周3次或4次)尚可接受計2分,頻繁發作(每周≥5次)或癥狀持續且病情嚴重需服用藥物緩解計3分;舌象:舌紫暗、瘀斑,無計0分,有計1分。
臨床療效參照《中醫病證診斷療效標準》相關標準評估[10]。中醫證候總積分下降幅度≥95%為臨床痊愈;中醫證候總積分下降幅度在75%~<95%為顯效;中醫證候總積分下降幅度在40%~<75%為有效;中醫證候總積分下降幅度<40%為無效。
1.6.2 次要觀察指標 DHI量表包括功能、情緒、生理3個維度,得分越高提示該部分眩暈殘障程度越高[11]。運用漢密爾頓焦慮量表(HAMA)、漢密爾頓抑郁量表(HAMD)評估[12]病人的心理情況,HAMA>7分提示可能存在焦慮情緒,HAMD>7分提示可能存在抑郁情緒,得分越高提示焦慮、抑郁情緒越嚴重。睡眠質量采用匹茲堡睡眠質量指數(PQSI)評估,評分范圍為0~21分,得分越高提示睡眠質量越差[13]。
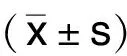
2 結 果
2.1 兩組臨床療效比較(見表1)

表1 兩組臨床療效比較 單位:例(%)
2.2 兩組治療前后中醫證候積分比較 治療前,兩組主癥、次癥、舌象積分比較差異均無統計學意義(P>0.05);治療后,兩組主癥、次癥、舌象積分均低于治療前,且觀察組均低于對照組,差異均有統計學意義(P<0.05)。詳見表2。
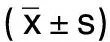
表2 兩組治療前后中醫證候積分比較 單位:分
2.3 兩組治療前后DHI評分比較 治療前,兩組DHI量表各項評分比較差異均無統計學意義(P>0.05);治療后,兩組功能、情緒、生理得分及總分均低于治療前,且觀察組均低于對照組,差異均有統計學意義(P<0.05)。詳見表3。
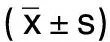
表3 兩組治療前后DHI評分比較 單位:分
2.4 兩組治療前后HAMA、HAMD、PQSI評分比較 治療前,兩組HAMA、PQSI評分比較,差異均無統計學意義(P>0.05);治療后,兩組HAMA、PQSI評分均低于治療前,且觀察組均低于對照組,差異均有統計學意義(P<0.05);治療后,兩組HAMD評分均低于治療前(P<0.05),但兩組治療后比較差異無統計學意義(P>0.05)。詳見表4。
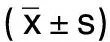
表4 兩組治療前后HAMA、HAMD、PQSI評分比較 單位:分
2.5 不良反應 觀察組不良反應發生率為5.8%,對照組為21.6%,觀察組不良反應發生率較對照組低,差異均有統計學意義(P<0.05)。詳見表5。

表5 兩組不良反應發生率比較 單位:例(%)
3 討 論
PPPD于2014年首次被納入國際疾病分類-11(ICD-11)當中[14]。PPPD病程漫長,可伴發恐懼、驚悸、焦慮、抑郁、強迫等精神癥狀,其中以焦慮最為明確,從而給病人造成生理、心理雙重困擾[15-17]。PPPD的發生機制尚未能完全清晰,且無典型表現,在臨床上極易發生漏診或誤診。目前,PPPD的主要治療方法包括心理治療、藥物治療以及康復練習等。心理治療能夠改善病人心理狀態,提高病人對于各項治療的配合度。但心理治療的療效具有較大的個體性差異。前庭康復練習是改善病人前庭功能受損的重要方法。但研究也證實,對于病程較長、病情較重的PPPD病人而言,前庭康復訓練往往療效欠佳[18],故單純的前庭康復訓練僅能作為PPPD的一種補充治療。焦慮是PPPD病人精神生理模型的重點。PPPD與焦慮可作為共病存在,進而交互影響,同時也是PPPD病人的重要病因,因此,PPPD的藥物治療首選5-羥色胺再攝取抑制劑、5-羥色胺去甲腎上腺素再攝取抑制劑、三環類抗焦慮藥物。上述藥物能夠通過調節病人神經通路對運動刺激的反應,從而改善病人情緒,以達到緩解PPPD癥狀的療效[19]。從臨床觀察中發現,西藥抗焦慮藥物具有起效快,療效顯著的特點,但也容易出現不耐受,甚至會引發頭暈癥狀的復發,進一步降低了病人的依從性,從而影響療效。近年來隨著現代中醫藥研究的不斷深入,中醫藥在PPPD治療中的優勢逐漸顯現。
PPPD可歸于中醫“眩暈”范疇。中醫認為眩暈是以頭暈、眼花為主癥的一類病證。眩即眼花,暈指的是頭暈、不穩感。可見,中醫的眩暈病概念與西醫PPPD的概念十分接近。中醫治療眩暈,尤其是非器質性眩暈有其獨到之處。有醫家指出,瘀血是眩暈重要的病理因素[20],“治暈先治血,血行暈自滅”[21]。因此,可以通過祛瘀血、暢腦絡的治法治療PPPD。作為以活血化瘀為主要功效的銀杏酮酯治療眩暈療效明顯。李俊等[22]納入了64例瘀血型眩暈病人,發現銀杏酮酯滴丸能改善病人頭暈癥狀,且療程越長作用越顯著。目前,多項眩暈指南已推薦使用銀杏葉制劑以改善眩暈癥狀[23-26]。除此之外,研究還發現銀杏片亦可治療焦慮。平萍等[27]通過臨床觀察證實,銀杏葉片能改善腔隙性腦梗死合并焦慮抑郁病人的焦慮情緒。
銀杏酮酯片屬于中成藥,具有活血化瘀、清濁降壓等功效。現代醫學認為,銀杏酮酯片可以改善內耳微循環,拮抗血小板聚集,加速前庭代償,促進前庭康復,抑制焦慮情緒,從而起到改善頭暈的癥狀。銀杏酮酯片的主要成分為黃酮、黃酮苷、萜類內酯(銀杏內酯)[28]。黃酮是一種天然化合物,具有較強的抗氧化與消除氧化自由基功效,能夠增強血液循環,降低膽固醇水平,同時還具有抑制炎性生物酶釋出的作用[29]。黃酮苷屬于茶多酚類,是黃酮在植物體中糖結合后合成的苷類物質,具有降壓、抗菌、調節血液滲透壓的功效。銀杏內酯是一種萜類化合物,由二萜內酯與倍半萜內酯構成,是銀杏葉中的一種重要活性成分。銀杏內酯對血小板活化因子(PAF)受體具有強效且特異性的抑制作用。銀杏內酯不僅可通過拮抗PAF活性發揮抑制血小板過度聚積,從而形成活血化瘀的作用,還具有抗焦慮的功效。動物實驗發現,銀杏內酯能明顯抑制小鼠焦慮樣行為,且不受氟馬西尼的阻斷。此外,研究還發現,銀杏內酯B也能改善缺氧后大鼠的焦慮癥狀[30]。因此,在PPPD常規治療中聯合銀杏酮酯片,能夠發揮拮抗血小板過度聚集,促進血液循環,增強頭部血供,抗焦慮等作用,以緩解頭暈[31]。
本研究結果表明,觀察組治療后中醫證候積分低于對照組,提示銀杏酮酯片能夠進一步緩解PPPD病人的臨床癥候。觀察組臨床療效總有效率高于對照組,提示銀杏酮酯片應用于PPPD治療中能夠提高臨床療效。觀察組治療后DHI各項評分均低于對照組,提示銀杏酮酯片能夠進一步減輕病人功能、情緒與生理殘障程度。觀察組治療后HAMA、PQSI評分均低于對照組,主要可能是由于銀杏酮酯片通過活血化瘀機制增加了病人局部血供,改善了血液循環,有效調節了病人的焦慮情緒,同時在增強腦部血供的作用下使病人主要癥狀得到進一步改善,提高了睡眠質量。觀察組不良反應發生率低于對照組,主要與觀察組應用銀杏酮酯片后在一定程度上減輕了西藥抗焦慮藥物形成的不良反應,且銀杏酮酯片屬于天然抗血小板制劑,不良反應微小,用藥安全性高有關。
綜上所述,銀杏酮酯片具有活血化瘀、降壓清濁等功效,可進一步緩解PPPD病人的病情,減輕眩暈程度,改善病人焦慮狀態與睡眠質量,且不良反應少,安全性較好。

