頭穴叢刺聯合點按拮抗肌對腦卒中患者上肢痙攣的改善效果觀察
武麗濤 新里程安鋼總醫院神經外科,河南省安陽市 455004
臨床調查數據顯示,腦卒中后部分患者上肢內側屈肌肌群痙攣后導致上肢關節內旋、內收、屈曲,隨后上肢肌張力不斷增高,進而導致支持80%以上日常活動的上肢功能受到嚴重限制,最終患者不同程度地喪失活動能力,腦卒中后上肢痙攣患者給患者及其家庭造成沉重的負擔。目前腦卒中后上肢痙攣仍主要依靠物理治療、肌內藥物注射、康復訓練等,但療效較慢且部分患者不甚理想[1]。中醫整體角度下辨證施治腦卒中后的并發癥,疏通經絡氣血,調節修復機體功能,從而改善機體運動和感覺障礙,其具體方法中的頭穴叢刺通過針對性刺激頭部穴位來活絡經脈氣血[2];點按拮抗肌則可給痙攣區域以外部機械刺激產生治療作用,也可作用于脈絡系統誘發積極的中樞反應,從而改善上肢痙攣狀況[3]。本文旨在探討頭穴叢刺聯合點按拮抗肌對腦卒中患者上肢痙攣的改善效果,現報道如下。
1 資料與方法
1.1 一般資料 選取2017年12月—2019年10月我院收治的腦卒中后上肢痙攣患者122例,按隨機數字表法將其分為對照組和研究組,各61例。對照組男38例,女23例;病變性質:腦出血26例,腦梗死35例;年齡43~72歲,平均年齡(54.27±7.43)歲;病程25~163d,平均病程(70.16±19.02)d。研究組男35例,女26例;病變性質:腦出血28例,腦梗死33例;年齡42~74歲,平均年齡(54.63±7.51)歲;病程29~165d,平均病程(78.22±20.07)d。2組患者主要基線資料間比較,無顯著差異(P>0.05),組間可對比。本院醫學倫理委員會許可本研究。
1.2 診斷標準 腦卒中參照2015年中華醫學會精神病學分會制定的《中國缺血性腦血管病血管內介入診療指南》中腦卒中的診斷標準;上肢痙攣的診斷標準為改良的Ashworth痙攣量表[4-5]。
1.3 選擇標準 納入標準:首次發病且此前并無痙攣史者;生命體征平穩且意識清醒者;患者及家屬簽署知情同意書等。排除標準:腦卒中前伴有意識障礙者;近期應用肌肉松弛劑或鎮靜劑等;既往存在中風且存在后遺癥者;合并器官嚴重病變者等。
1.4 治療方法 對照組給予營養神經藥物,積極控制患者血壓、血糖及血脂;給予常規康復治療,進行“一對一”基礎抗痙攣訓練:(1)抗痙攣訓練:指導患者保持患側臥位,伸展患側肢體及肘關節,肩部向前、前臂旋后的同時努力張開手指;在家屬或者護理人員的幫助下被動外展拇指,維持前臂后旋10~15s;隨后指導患者保持健側臥位,伸展肘部并背伸腕關節,前臂旋前持續10~15s,每間隔2h 更換1次體位。 (2) 肌肉關節訓練: 在可耐受范圍下最大限度活動患肢肩、腕、肘,10次/關節,2次/d;活動松弛肩胛骨,緩慢牽拉上肢屈肌肌群,酌情安排聯帶、滾筒等方式訓,30min/次,1 次/d。 研究組在此基礎上給予頭穴叢刺聯合點按拮抗肌康復治療,頭穴叢刺:患者取坐位,消毒代刺區域及針刺用具,針具為 0. 35mm×40mm 的毫針,應用頭部腧穴劃分法,叢刺頂區、頂前區,每區4針,針刺時與頭皮呈15°快速刺入0.8~1.0寸,留針6h,隔2h捻轉行針1次,1min/次,1次/d;點按拮抗肌:指導患者取坐位,放松身體,前臂旋前90°、肘屈曲90°,從近端到遠端進行點按,首先點按肱三頭肌肌腹部,在垂直的方向上用拇指點按肌腹,然后再按壓腕伸肌群,點按時刺激強度約為4kg,根據患者情況酌情調整(年老體弱者減少刺激量,肥胖者增加刺激強度),每次持續點按6s,間隔5s,每個部位共計點按3min,1次/d,5次/周,4周為1個療程,2組均連續康復治療3個月。
1.5 觀察指標 (1)治療后判斷2組患者臨床療效:肌張力恢復正常、降低≥2級、降低1級分別為治愈、顯效、有效,未達有效級別者為無效。總有效率=(痊愈+顯效+有效)例數/總例數×100%;(2)分別于治療前后參照改良 Ashworth 痙攣量表評估2組患者上肢痙攣程度,無肌張力增高為0分,按照肌張力增加趨勢的嚴重程度進行積分,輕度、稍增加、明顯增加、中度增加、高度增加依次記為 1~5分,分值與上肢痙攣程度成正比;(3)分別于治療前后參照 FMA(Fugl-Meyer)運動功能評定量[6]表判定2組患者運動功能,該量表包含 10 項共 33 個條目,每個條目0~2分,總分0~66 分,運動功能與分值成正比;(4)分別于治療前后采用表面肌電儀收集2組患者上肢肌肉表面肌電圖:要求患者于電腦屏幕前方端坐在有扶手的椅子上,全身放松后肩關節處于0°位,肘關節處于90°,常規消毒患者上肢待測肌肉表面區域,順著肌肉的走向貼緊一次性表面肌電電極片,記錄電極與肌纖維活動的方向一致,兩處電極片方向相同,使患者被動伸肘關節,被動牽伸肱二頭肌,牽伸放松3次,休息20s后再測定,測定3次取平均值;指導患者完全肘屈曲(130°~150°),要求患者主動伸肘關節進行5s的最大等長收縮,伸肘肌力0~1級時不外加阻力,2~5級在被檢上肢前臂近腕部施加阻力,每次被動活動休息20s后再次測定,總共測定3次取平均值,分析時選擇肱二頭肌、肱三頭肌肌力的積分肌電值(iEMG)、均方根值(RMS)。
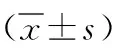
2 結果
2.1 2組患者臨床療效比較 治療后研究組的總有效率為86.89%,顯著高于對照組的73.77%(χ2=4.075,P=0.044<0.05)。見表1。

表1 2組患者臨床療效比較[n(%)]
2.2 2組治療前后上肢痙攣程度及運動功能比較 治療后2組Ashworth量表評分均較治療前顯著下降,且研究組顯著低于照組;2組患者FMA評分則較治療前顯著升高,且研究組顯著高于對照組(P<0.05或P<0.01)。見表2。

表2 2組患者治療前后上肢痙攣程度及運動功能比較分)
2.3 2組患者治療前后上肢肌電表面圖指標比較 與治療前比,治療后2組患者肱二頭肌肌張力的iEMG、RMS值均顯著下降,但2組間并無顯著差異(P>0.05);與治療前比,治療后2組患者肱三頭肌肌張力的iEMG、RMS值均顯著升高,且研究組顯著高于對照組(P<0.05或P<0.01)。見表3。
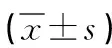
表3 2組患者治療前后上肢肌電表面圖指標比較
3 討論
腦卒中后的上肢痙攣在臨床最為常見,發病后患者表現為手指和肘關節屈曲、腕關節掌屈等,從而導致正常工作和生活受到負面影響。
目前臨床治療腦卒中后上肢痙攣旨在幫助患者建立側支循環,最大限度刺激對側大腦半球運動功能,以期重塑大腦皮層,促進運動功能的恢復;臨床逐漸發現單純的常規康復訓練在防止肌肉萎縮方面具有一定效果,但難以更好地改善患者上肢運動功能。中醫認為腦卒中后上肢痙攣歸屬于“痙證”范疇,《靈樞》中有云“邪氣惡血,……故拘攣也。”由此看出,腦卒中后肝腎臟腑失調,血行不暢而氣滯血瘀,筋脈失養而發為痙證,治則應以活血通絡為主[7]。頭穴叢刺是主張刺激患者頭部穴位來調節相應臟腑功能,作用于大腦皮層,提高機體腦部的可塑性。本文中將頭穴進行分區,其中毫針刺激頂區、頂前區后可針對性腦部血流速度,改善血氧供給,緩解患者運動障礙,調節肌張力異常,最終有效恢復大腦皮層機能,達到改善肢體功能的目的。點按由最初的按法演變而來,但治療過程中接觸面少、刺激量更大,《點穴術·點穴與氣血篇》中稱點按手法可使人體“氣血復其流行,則經脈既舒”,綜合發揮通經活絡、溫經散寒、清熱安神的功效。本文中點按法操作時強調拇指受力,按壓時先輕后重、由淺到深,保障準確地按壓目標穴位。腦卒中后上肢痙攣患者會不自覺地依賴健側上肢與手部完成日常生活活動,長此以往導致患側的肢體功能衰退,同時長期處于痙攣狀態的上肢使得其肱三頭肌長期處于被牽拉狀態,從而導致肌肉萎縮和肌力下降。本文中,對患者實施點按以刺激肌腹,加速血液、淋巴循環,加強局部肌肉營養,提高中樞系統的“可塑性”,從而緩解患者上肢痙攣狀況[8]。本文結果顯示,治療后研究組的總有效率為86.89%,顯著高于對照組的73.77%;治療后研究組患者Ashworth量表評分與FMA評分改善程度均優于對照組,表明頭穴叢刺聯合點按拮抗肌更加有效改善腦卒中患者上肢痙攣,提高患者運動功能及生活能力。
表面肌電圖有助于醫生了解痙攣患者神經肌肉系統、肌肉骨骼模型:其中iEMG反映運動肌纖維活性,RMS反映的是肌電振幅的值。研究發現,腦卒中后上肢痙攣患者在進行伸肘時健側肱三頭肌的iEMG較高,而患側肱二頭肌的iEMG較高,伸肘時患側肱二頭肌參與度高于健側,這與患者中以上肢屈肌痙攣為主的現象符合。頭穴叢刺傳入低位中樞,興奮肱三頭肌對抗屈肌,最終可使機體產生新的平衡,同時還可抑制損害神經元的神經遞質的釋放,調節恢復大腦固有的皮層功能;而點按上肢時可以刺激周圍神經,加速信號傳導至中樞系統,加之上肢區域的血管和神經豐富,肌肉興奮度升高,上肢功能得到積極的恢復。本文結果顯示,治療后2組患者肱二頭肌肌張力的iEMG、RMS值均顯著下降,但2組間并無顯著差異;而治療后2組患者肱三頭肌肌張力的iEMG、RMS值均顯著升高,且研究組顯著高于對照組,表明頭穴叢刺聯合點按拮抗肌在調節腦卒中后上肢痙攣患者肌電表面圖方面效果更為顯著。
綜上所述,頭穴叢刺聯合點按拮抗肌應用于腦卒中后上肢痙攣的效果突出,調節上肢肌肉狀況,綜合改善患者上肢功能及運動功能,值得臨床推廣應用。

