百樂眠膠囊聯合雙抗療法治療進展性腦梗死伴睡眠障礙患者的臨床觀察
何 燕
(湖南省郴州市第一人民醫院,湖南 郴州 423000)
進展性腦梗死(progressive cerebral infarction,PCI)屬于腦梗死分型之一,本病是由于動脈硬化所致,患者發病可持續6 h甚至數天。PCI呈階梯式加重特征,本病病程越長,局部缺陷就越嚴重,神經功能損傷也就越重。睡眠障礙是PCI常見癥狀之一[1],有研究表明,約有70%以上的PCI患者合并睡眠障礙,臨床表現為白天嗜睡、夜間睡眠較淺、易驚醒等,給患者的生活造成了一定影響,而且還會引起疾病反復,增加死亡風險[2]。常規雙抗治療有助于對原發病情進行控制,但雙抗療法對患者的睡眠改善作用較輕,故尋找有效的聯合療法是改善疾病的關鍵。基于此,本文選取我院收治的PCI合并睡眠障礙患者為觀察對象,旨在探究百樂眠膠囊聯合雙抗療法治療患者的臨床效果,現將結果報道如下。
1 臨床資料
1.1 一般資料 選取2019年8月至2020年9月郴州市第一人民醫院神經內科收治的86例PCI合并睡眠障礙患者,依據隨機數字表法將入選患者分為聯合組與雙抗組,每組43例。雙抗組男22例,女21例;年齡52~76歲,平均(63.43±7.41)歲;病程2~6 d,平均(3.52±0.96)d。聯合組男23例,女20例;年齡53~75歲,平均(63.56±7.31)歲;病程2~5 d,平均(3.41±0.78)d。兩組患者一般資料比較,差異均無統計學意義(P>0.05),具有可比性。本研究符合《赫爾辛基宣言》中的倫理審查標準[3]。
1.2 診斷標準 ①西醫診斷標準:參考《全國第4屆腦血管病學術會議紀要》中提出的PCI的相關診斷標準,神經功能癥狀在發病6 h后持續進行性加重[4]。②中醫診斷標準:參考《中風病中醫診斷、療效評定標準》,疾病起病迅速,偏身不利,舌強語澀或不語,重則神昏,身熱,舌質紅絳,苔褐黃,脈弦數[5]。
1.3 納入標準 經MRI檢查確診為急性腦梗死者;入院48 h病情進展者;意識清楚者;伴有輕度嗜睡者;符合上述診斷標準者;合并睡眠障礙者;臨床資料完整者。
1.4 排除標準 精神疾病者;心、肝、腎等器官嚴重病變者;惡性腫瘤者;血管性異常者;缺血性腦卒中者;短暫性腦出血發作者;梗死灶內合并出血者。
2 治療方法
2.1 雙抗組 給予阿司匹林腸溶緩釋片100 mg(山東新華制藥股份有限公司,國藥準字H37020354,50 mg/片)口服治療,每日1次;硫酸氫氯呲格雷片75 mg(樂普藥業股份有限公司,國藥準字H20123115,25 mg/片)口服治療,每日1次,連續治療14 d。
2.2 聯合組 給予雙抗療法(方法同雙抗組)聯合百樂眠膠囊(揚子江藥業集團有限公司,國藥準字Z20020131,0.27 g/粒)口服治療,每次4粒,每日2次,連續治療14 d。
3 療效觀察
3.1 觀察指標 ①神經遞質水平。在患者空腹狀態下抽取5 m L靜脈血,3 000 r/min離心10 min,將血清分離,選擇雙抗體夾心酶聯免疫吸附試驗檢測患者的腦源性神經營養因子(BDNF)、5-羥色胺(5-HT)及腎上腺素水平。②睡眠質量。包括睡眠潛伏期、夜間覺醒次數,并采用匹茲堡睡眠質量量表(PSQI)對患者的睡眠質量進行評價,共有7個項目,總分0~3分,總分21分,評分越高表明睡眠質量越差。③不良反應發生情況。包括惡心嘔吐、嗜睡、腹痛等。
3.2 療效評定標準 顯效:治療后患者睡眠質量顯著提高,夜間睡眠時間不少于6 h;有效:睡眠質量有所提高,夜間睡眠質量延長至4~6 h;無效:睡眠質量無改善,夜間睡眠時間小于4 h。總有效率=(有效例數+顯效例數)/總例數×100%。
3.3 統計學方法 采用SPSS 22.0統計軟件分析處理數據。計量資料以均數±標準差(±s)表示,采用t檢驗;計數資料以百分率(%)表示,采用χ2檢驗。P<0.05表示差異有統計學意義。
3.4 結果
(1)臨床療效比較 聯合組總有效率為95.35%(41/43),高于雙抗組的76.74%(33/43),差異有統計學意義(P<0.05)。見表1。

表1 兩組進展性腦梗死伴睡眠障礙患者臨床療效比較[例(%)]
(2)睡眠質量比較 治療前,兩組患者睡眠潛伏期、夜間覺醒次數、PSQI評分比較,差異均無統計學意義(P>0.05)。治療后,兩組患者睡眠潛伏期、夜間覺醒次數、PSQI評分均較治療前降低,且聯合組低于雙抗組,差異均有統計學意義(P<0.05)。見表2。
表2 兩組進展性腦梗死伴睡眠障礙患者治療前后睡眠質量比較(±s)
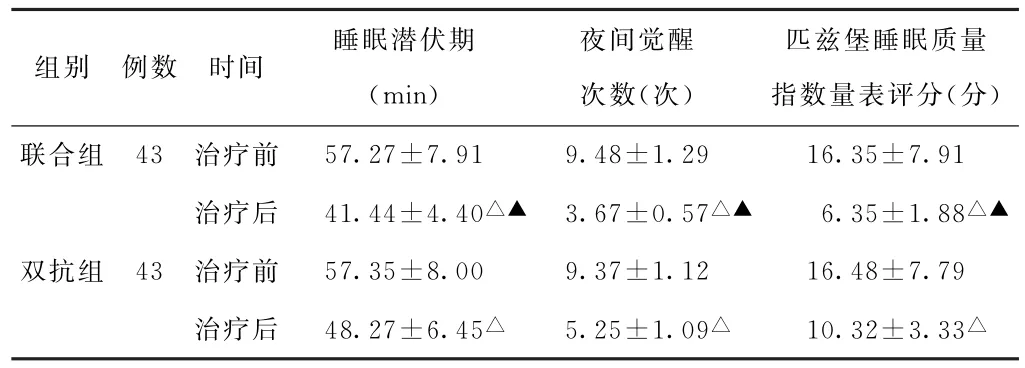
表2 兩組進展性腦梗死伴睡眠障礙患者治療前后睡眠質量比較(±s)
注:與本組治療前比較,△P<0.05;與雙抗組治療后比較,▲P<0.05。
匹茲堡睡眠質量指數量表評分(分)聯合組 43 治療前 57.27±7.91 9.48±1.29 16.35±7.91治療后 41.44±4.40△▲ 3.67±0.57△▲ 6.35±1.88△▲雙抗組 43 治療前 57.35±8.00 9.37±1.12 16.48±7.79治療后 48.27±6.45△ 5.25±1.09△ 10.32±3.33△組別 例數 時間睡眠潛伏期(min)夜間覺醒次數(次)
(3)神經遞質水平相較 治療前,兩組患者BDNF、5-HT、腎上腺素水平比較,差異均無統計學意義(P>0.05)。治療后,兩組患者BDNF、5-HT、腎上腺素水平均低于治療前,且聯合組均低于雙抗組,差異均有統計學意義(P<0.05)。見表3。
表3 兩組進展性腦梗死伴睡眠障礙患者治療前后神經遞質水平比較(±s)
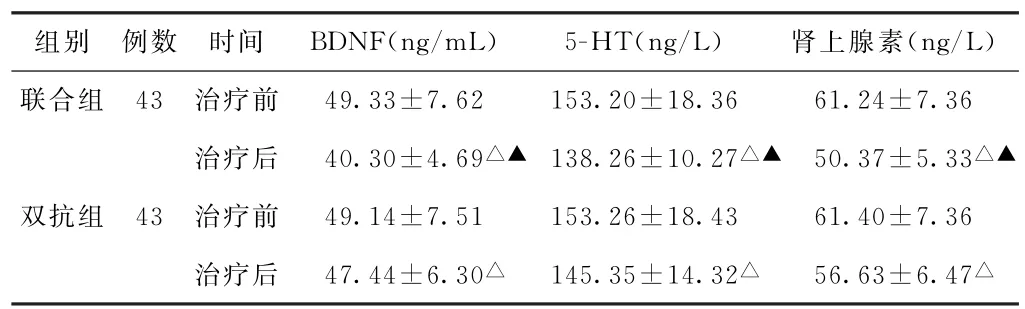
表3 兩組進展性腦梗死伴睡眠障礙患者治療前后神經遞質水平比較(±s)
注:1.BDNF,腦源性神經營養因子;5-HT,5-羥色胺。2.與本組治療前比較,△P<0.05;與雙抗組治療后比較,▲P<0.05。
組別 例數 時間 BDNF(ng/m L) 5-HT(ng/L) 腎上腺素(ng/L)聯合組 43 治療前 49.33±7.62 153.20±18.36 61.24±7.36治療后 40.30±4.69△▲ 138.26±10.27△▲ 50.37±5.33△▲雙抗組 43 治療前 49.14±7.51 153.26±18.43 61.40±7.36治療后 47.44±6.30△ 145.35±14.32△ 56.63±6.47△
(4)不良反應比較 聯合組、雙抗組不良反應發生率分別為4.65%、18.60%,差異有統計學意義(P<0.05)。見表4。
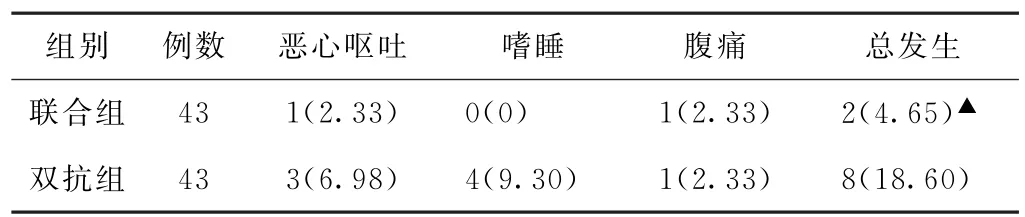
表4 兩組進展性腦梗死伴睡眠障礙患者不良反應比較[例(%)]
4 討論
PCI屬于急性腦梗死常見的臨床亞型,睡眠障礙是PCI常見的臨床癥狀。PCI伴睡眠障礙的發生機制可能與患者睡眠系統功能紊亂有關,腦梗死本身伴有的缺血性損傷可能是患者睡眠、覺醒功能異常的主要原因。由于患者大腦中神經遞質分泌失調,導致腦信息傳遞失常,大腦睡眠調節能力無法控制,最終導致PCI睡眠障礙。另外,由于腦梗死患者長期臥床,白天睡眠時間過長,使其睡眠系統發生紊亂,而且夜間病房環境也是PCI患者產生睡眠障礙的主要誘因。臨床須根據患者的實際情況對癥治療,否則將嚴重影響患者正常生活。
雙抗療法是治療腦梗死的常用藥物,其中阿司匹林作用于機體后通過減少血栓烷A2的生成,抑制血小板釋放;氯呲格雷能與纖維蛋白原結合,有效抑制血小板的活化、擴增,從而發揮抑制血小板聚集的功效。兩種藥物聯合應用能有效強化抗血小板聚集功能,對腦循環起到改善作用,抑制神經功能損傷,促進患者睡眠功能的修復。中醫將腦梗死歸于“中風”范疇,本病為本虛標實或虛實夾雜之證,多因七情過激、竅閉神匿、神不導氣所致,表現以口眼斜、半身不遂、舌體僵硬等癥狀為主,治療原則以開竅醒神、疏通經絡、活血化瘀等為主。若患者病情進展且合并睡眠障礙,選擇藥物須兼具養心安神之功[6]。百樂眠膠囊由百合、刺五加、首烏藤、合歡花、珍珠母、石膏、酸棗仁、茯苓、遠志、玄參、生地黃、麥冬、五味子、燈心草、丹參組成。方中百合清心安神,刺五加益氣健脾、補腎安神,首烏藤養血安神、祛風通絡,合歡花解郁安神,珍珠母鎮靜安神,石膏清熱瀉火,酸棗仁、茯苓養心安神,遠志安神益智,玄參、生地黃、麥冬滋陰清熱,五味子益氣生津、補腎寧心,燈心草清心降火,丹參清心除煩、養血安神。諸藥合用,共奏滋陰清熱、養心安神之功。
研究表明,百樂眠膠囊能有效延長PCI伴睡眠障礙患者的睡眠時間,對機體中樞神經起到雙向調節作用,且能擴張腦血管,提升大腦血流量,抑制血小板聚集,其與雙抗療法聯合使用療效顯著[7]。本研究結果顯示,聯合組總有效率高于雙抗組,不良反應發生率低于雙抗組,提示百樂眠膠囊聯合雙抗療法療效確切,安全性較高;治療后,聯合組睡眠潛伏期、夜間覺醒次數、PSQI評分、BDNF、5-HT、腎上腺素均低于雙抗組,提示百樂眠膠囊聯合雙抗療法能有效提升患者的睡眠質量,修復神經傳遞功能。
綜上所述,百樂眠膠囊聯合雙抗療法能有效調節PCI伴睡眠障礙患者的神經遞質水平,對抗血小板聚集,減少不良反應,進一步提高患者的睡眠質量,提升整體療效。由于本研究樣本量較小,隨訪時間短,今后應擴大樣本量、延長隨訪時間以進行更深入的研究。

