高通量二代測序鑒定ICU重癥肺炎老年患者下呼吸道菌群變化臨床意義
邊偉帥 陳煒 甄潔 劉平 趙國敏 張輝
(首都醫科大學附屬北京世紀壇醫院重癥醫學科,北京 100038)
健康人體中存在大量不同種類的微生物,參與人體發育、營養、免疫及疾病等各個方面。研究顯示下呼吸道也存在大量的定植菌,正常狀態下不會致病,而是維持著炎癥反應及抗炎反應的動態平衡。呼吸道的菌群變化與呼吸系統疾病密切相關〔1〕,其中,肺炎是呼吸系統最常見的疾病之一,死亡率高達30.5%~46.6%〔2〕。對明確的病原菌進行精準的抗感染治療有助于減低肺炎患者死亡率及減少耐藥菌產生〔3〕。但肺炎患者多數為老年人,因老年人群免疫功能降低、炎癥指標反應較差,臨床表現常不典型,在病原學診斷上有一定困難〔4〕。而且鑒于目前對感染病原學的診斷,尤其針對細菌,主要仍基于細菌培養,而由于細菌的特性及培養條件,不能鑒定出所有致病菌,目前對于肺炎患者下呼吸道的菌群變化研究較少。本研究通過高通量二代測序基因技術對下呼吸道菌群多樣性及存在的細菌進行鑒定,為臨床治療重癥肺炎提供理論依據。
1 資料與方法
1.1一般資料 選取2019年1月至2020年1月入住首都醫科大學附屬北京世紀壇醫院重癥醫學科的重癥肺炎患者80例。納入標準:臨床肺感染評分>6分〔5〕;行經口氣管插管及機械通氣治療;年齡>60歲;急診入院患者。排除標準:存在慢性間質性肺病;肺結核;病毒性肺炎;免疫缺陷性疾病;部分肺切除;合并其他臟器感染。分組:A組:入院時即予以氣管插管的社區獲得性肺炎(CAP)患者35例;B組:入院48 h后予以氣管插管的院內獲得性肺炎(HAP)患者45例。記錄患者年齡、性別、碳青霉烯類抗菌藥物應用時間(CAR)、氣管插管前住院時間(MV)、急性生理與慢性健康評估(APACHE)Ⅱ評分、C反應蛋白(CRP)、降鈣素原(PCT)、血清白蛋白(ALB)等指標。留取肺部痰液標本,利用高通量二代基因測序技術分析呼吸道微生物群落結構,比較A、B兩組下呼吸道菌群變化。本研究已通過醫院倫理委員會批準。
1.2標本采集 經氣管插管應用一次性吸痰管將痰液負壓抽取至滅菌集痰器中,然后轉移至無菌EP管中,放置于-80℃冰箱保存。
1.3高通量二代基因測序 應用Ion S5 XL 平臺進行擴增子測序分析。采用十六烷基三甲基溴化銨或 十二烷基磺酸鈉方法對樣本的基因組DNA進行提取,之后利用瓊脂糖凝膠電泳檢測 DNA的純度和濃度,取適量的樣品于離心管中,使用無菌水稀釋樣品至1 ng/μl。根據測序區域的選擇,使用帶Barcode的特異引物擴增得到相應產物,進行聚合酶鏈反應(PCR)擴增。PCR產物使用2%濃度的瓊脂糖凝膠進行電泳檢測。使用Thermofisher公司的Ion Plus Fragment Library Kit 48 rxns建庫試劑盒進行文庫的構建,使用Thermofisher的IonS5TMXL 進行上機測序。
1.4基因信息分析 基于得到的有效數據進行操作分類單元(OTUs)聚類和物種分類分析,并將OTU和物種注釋結合,從而得到每個樣品的 OTUs和分類譜系的基本分析結果。再對 OTUs進行豐度、多樣性指數等分析,同時對物種注釋在各個分類水平上進行群落結構的統計分析。最后在以上分析的基礎上,可以進行一系列的基于OTUs、物種組成的聚類分析,應用主坐標分析(PCoA),典型對應分析(CCA)等統計比較分析,挖掘樣品之間的物種組成差異,并結合環境因素進行關聯分析。
1.5統計學方法 應用Alpha多樣性指數對物種多樣性進行組間差異分析,通過t檢驗分析組間物種多樣性平均值差異顯著性。對多維數據中提取出的最主要的組間特征值和特征向量排序,使用R軟件的WGCNA,stats和ggplot2軟件包進行分析。對兩組菌群豐度比較進行q檢驗。對組間的差異物種進行t檢驗。應用Spearman相關性分析方法對兩變量的秩次大小進行線性相關分析。采用SPSS22.0軟件進行t檢驗、秩和檢驗、χ2檢驗、q檢驗。
2 結 果
2.1兩組一般資料比較 兩組性別、年齡、ALB水平無明顯差異(P>0.05);A組APACHE Ⅱ評分、CRP、PCT水平明顯高于B組(P<0.05);B組MV時間、CAR時間明顯高于A組(P<0.05),見表1。

表1 兩組一般資料比較〔M(P25,P75)〕
2.2門水平菌群豐度比較 在門水平,A組下呼吸道菌群豐度前5位依次為厚壁菌門、變形菌門、放線菌門、擬桿菌門、軟壁菌門;B組呼吸道菌群豐度前5位依次為變形菌門、厚壁菌門、擬桿菌門、放線菌門、藍藻菌門。A組下呼吸道菌群多樣性(2 148.27±876.25)顯著高于B組下呼吸道(1 247.79±759.77,P<0.05);兩組擬桿菌門、厚壁菌門、變形菌門存在明顯差異(P<0.05)。見表2。
2.3屬水平菌群豐度比較 在屬水平,A組下呼吸道菌群豐度前5位依次是鏈球菌屬、棒狀桿菌屬、不動桿菌屬、支原體屬、乳桿菌屬,分別占下呼吸道總細菌數的20.49%、8.11%、5.78%、3.32%、3.19%;B組下呼吸道菌群豐度前5位依次是不動桿菌屬、窄食單胞菌屬、假單胞菌屬、鏈球菌屬、棒狀桿菌屬,分別占下呼吸道總細菌數的39.68%、31.62%、5.93%、4.85%、0.87%。兩組不動桿菌屬、窄食單胞菌屬、鏈球菌屬、棒狀桿菌屬等存在明顯差異(P<0.05)。見表3。
2.4種水平菌群豐度比較 兩組痰液標本進一步進行高通量宏基因組測序檢測病原體,對大于104copies/ml的細菌進行分析,結果顯示:A組肺炎鏈球菌、類白喉桿菌、乳桿菌、松卟啉單胞菌、牙周梭桿菌、產黑素普雷沃菌占比明顯高于B組(P<0.05);B組中鮑曼不動桿菌、嗜麥芽窄食單胞菌占比明顯高于A組(P<0.05)。見表4。
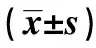
表2 門分類水平兩組菌群豐度比較
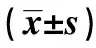
表3 屬分類水平兩組菌群豐度比較

表4 種分類水平兩組菌群豐度比較〔n(%)〕
3 討 論
本研究結果發現CAP病原學較HAP呈現更廣泛的多樣性。張鑫等〔6〕研究發現在肺部腫瘤肺部標本中以擬桿菌門、弧菌屬為主,正常肺組織中以變形菌門、芽孢桿菌屬為主。Hosgood等〔7〕通過454焦磷酸測序后分析,對健康中國女性痰液樣本進行分析發現:厚壁菌門、鏈球菌屬占優勢。與本研究CAP菌群一致。孔憶秋等〔8〕研究顯示在急性呼吸窘迫綜合征患者呼吸道菌群中以厚壁菌門為主,而經過機械通氣后厚壁菌門逐漸下降,變形菌門迅速上升,同時呼吸道菌群多樣性下降。本研究顯示隨住院時間延長,尤其出現HAP后菌群多樣性下降,與國外研究〔9〕類似。原因考慮為:應用廣譜抗菌藥物對正常氣道菌群有殺傷作用,而耐藥的定植菌進一步繁殖,而導致多樣性的減少。
對物種而言,CAP中主要以肺炎鏈球菌、類白喉桿菌、乳桿菌、松卟啉單胞菌、牙周梭桿菌、產黑素普雷沃菌為主,多為口腔定植菌,一般不致病。但當人體抵抗力下降時,可引起感染,尤其是肺炎鏈球菌〔10〕。研究顯示肺炎鏈球菌是引起肺炎、菌血癥、腦膜炎、鼻竇炎和中耳炎的常見致病菌。成人重癥社區獲得性肺炎中肺炎鏈球菌處于首位〔11~14〕。部分地區感染率可達30%以上〔15〕。但在臨床上,檢測出肺炎鏈球菌的概率較低,考慮可能肺炎鏈球菌要求有較為嚴格的培養條件,常規的細菌培養方法在一定程度上難以發現致病菌,而且使用抗菌藥物會明顯降低肺炎鏈球菌的檢出率〔16,17〕。本研究顯示在重癥CAP老年患者中鏈球菌比例明顯增高,考慮致病菌為肺炎鏈球菌可能性大。應用高通量測序技術能盡早發現肺炎鏈球菌,為臨床治療提供依據。但曹桂花等〔18〕認為老年患者CAP以銅綠假單胞菌為主,考慮與其入選的患者為大于80歲的高齡老人有關。
根據中國醫院獲得性肺炎指南顯示:HAP病原菌以鮑曼不動桿菌、銅綠假單胞菌等為主〔19〕。宋駿等〔20〕研究認為由于抗菌藥物的廣泛使用,尤其在免疫力低下的患者中,鮑曼不動桿菌成為致病菌的可能性顯著增加。張寧等〔21〕對308 例鮑曼不動桿菌肺部感染患者的研究顯示:住院史及抗菌藥物使用史均為鮑曼不動桿菌感染的獨立危險因素。
嗜麥芽窄食單胞菌是廣泛存在于自然界的一種非發酵革蘭陰性菌。中國細菌耐藥監測網〔22〕顯示我國SMA分離率在非發酵菌中僅次于銅綠假單胞菌和鮑曼不動桿菌。SMA現已成為醫院感染的主要條件致病菌之一,抵抗力低下及基礎病較重的患者為其易感人群,呼吸道為其易感部位,此外,SMA對碳青霉烯類等廣譜抗菌藥物天然耐藥,容易獲得外源性耐藥基因而致多重耐藥,故臨床治療較為困難,嚴重影響患者預后〔23〕。王芳等〔24〕研究顯示嗜麥芽窄食單胞菌感染與住院時間及使用碳青霉烯類抗菌藥物呈正相關,與本研究一致。應用高通量測序技術盡早發現嗜麥芽窄食單胞菌并予以合理抗菌藥物治療,可以有效減少SMA大量增殖。
綜上,在重癥肺部感染老年患者治療過程中,了解下呼吸道菌群變化,盡早明確病原學,盡早開展針對性治療,予以搶先治療,是治療成功的關鍵。但下呼吸道菌群受不同因素影響,各地區的病原譜存在差異,并且隨著時間的推移而不斷變遷,應根據本地的病原學特點進行精準治療。

