神經運動發育程序指導下的進階性康復訓練在腦癱患兒中的應用
陳 玉,姚 果,計耀華,趙晶晶,汪 娟
(南陽市中心醫院 河南南陽473000)
腦癱主要指因多種原因導致非進行性腦損傷綜合征,臨床表現為智力低下、精神行為異常等[1]。目前,臨床尚缺乏治療腦癱患兒的特效手段,提高運動能力、改善智力及認知是促進康復的關鍵。早期的康復訓練可改善患兒的運動功能,但目前臨床康復訓練無法根據患兒獨立的特點進行針對性康復訓練,導致康復效果不夠理想[2-3]。神經運動發育程序指導下的進階性康復訓練主要是以神經發育程度為框架而制訂的進階性康復訓練方式,主要通過采用抑制異常姿勢、促進正常姿勢的方法進行進階性的、有目的性的訓練,調動患兒主動訓練積極性,從而達到康復目標[4]。2017年8月1日~2020年11月1日,我們對收治的40例腦癱患兒給予神經運動發育程序指導下的進階性康復訓練,效果滿意。現報告如下。
1 資料與方法
1.1 臨床資料 選取同期收治的80例腦癱患兒作為研究對象。納入標準:①符合腦癱臨床診斷,參照《腦性癱瘓的定義、診斷標準及臨床分型》[5]者;②可進行獨立行動者;③意識清晰者。排除標準:①因其他疾病導致運動障礙者;②存在認知障礙者;③重要器官如心臟功能異常者。按照抽簽法分為常規組和觀察組各40例。常規組男22例、女18例,年齡3~6(4.42±1.14)歲;腦癱類型:不隨意運動型6例,肌張力低下型4例,共濟失調型5例,痙攣型25例。觀察組男24例、女16例,年齡2~5(3.92±1.11)歲;腦癱類型:不隨意運動型9例,肌張力低下型5例,共濟失調型3例,痙攣型23例。兩組患兒一般資料比較差異無統計學意義(P>0.05)。本研究患兒家屬均簽署知情同意書,且已獲得醫院醫學倫理委員會批準。
1.2 方法
1.2.1 常規組 給予常規護理及康復訓練,其中常規護理是將飲食指導及藥物指導采用圖片或視頻的方式對患兒進行健康教育,提高患兒學習積極性;康復訓練包括特殊教育、語言訓練、注意力干預等,每次15~30 min,5~8次/d,每周5 d,共訓練6個月。
1.2.2 觀察組 給予神經運動發育程序指導下的進階性康復訓練,首先組建進階性康復訓練小組,組員包括醫生、護士長及病房護士,根據患兒情況制訂獨立護理方案,第一階段進行神經運動發育訓練,內容包括:①姿勢異常訓練。a.臥位:對雙膝緊并交叉呈剪刀狀患兒使用厚尿布使之分開;對角弓反張患兒,調整位置為側臥位。b.坐位:幫助雙腿朝內緊緊并攏、雙腳朝內緊并患兒的雙腿朝外分開;對因痙攣而坐位困難者,雙腿壓住其下肢,雙手幫助控制上肢。c.站位:使用站立架扶助矯正患兒姿勢。②運動障礙的訓練。a.頭部控制訓練:包括轉頭訓練、俯臥抬頭訓練、仰臥抬頭、坐位頭控制訓練;b.翻身訓練:包括反射式翻身、腿部控制式翻身、手臂控制式翻身、頭部控制式翻身;c.坐位平衡訓練:能獨立坐后可借助平衡板進行訓練; d.爬行訓練:患兒具備爬行基本條件,可訓練其爬行活動,每組20次,每次約10 s,每周5次,共訓練3個月。第二階段開展早期康復訓練:①語言練習。調整患兒頭部及軀體與其對視,若患兒斷斷續續地講話則應積極回應,鼓勵患兒訴說內心想法,每次30 min,1次/d,共訓練3個月。②運動康復練習。在室內軟墊區域開展支撐、行走及平衡性能的鍛煉;調整患兒坐姿,開展臥位坐起、小重量上肢支撐及身體重心轉移等練習;采用被動練習的方式鍛煉患兒四肢肌肉,緩解痙攣癥狀,每次練習45~60 min,1次/d,共訓練3個月。③強化智力練習。聽覺:選擇聽音樂對視交流的方式鍛煉智力;視覺練習:選擇多彩玩具吸引患兒注意力,選擇1個玩具以較慢速度移動,讓患兒視線跟隨玩具而轉移;觸覺:采用手部按摩按摩患兒皮膚,3次/d,每次10 min。出院時對患兒及家屬進行心理干預,并分析患兒康復現狀,指導家屬如何護理患兒,使其更好地進行康復訓練。
1.3 評價指標 ①運動功能:采用粗大運動功能測試量表(GMFM)評估兩組護理前及護理3個月后運動功能,包括臥位與翻身、坐位、爬與跪、站立及走、跑、跳共5個維度,共88個條目,每個條目均采用0~3分評分法,分數范圍3~264分,分數越高表示患兒運動功能越好。②精細功能:采用精細運動功能量表(FMFM)[6]評估兩組護理前及護理3個月后精細運動功能,包括視覺追蹤、上肢關節活動能力等5個維度,共61個項目,分值范圍3~183分,分數越高表示患兒精細功能越好。③智力恢復情況:采用嬰幼兒智力發育量表(CDCC)[7]評估兩組護理前及護理3個月后智力恢復情況,該量表包括智力發育指數(MDI)、心理運動發育指數(PDI),發育指數≥130分為非常優秀,120~129分為優秀,110~119分為中上,90~109分為中等,80~89分為中下,70~79分為邊緣,≤69分為遲緩。指數水平與患兒智力恢復狀況呈正相關。④平衡能力:采用軀干功能量表(TIS)[8]、Berg平衡量表(BBS)[9]比較兩組護理前及護理3個月后平衡能力,TIS包括靜態、動態平衡及協調3個維度,總分23分;BBS包括轉移、從站立位坐下等14個條目,總分56分,分數與平衡能力呈正相關。⑤腦部血流速度:采用經顱多普勒儀器(南京科進實業有限公司KJ-2V4M)超聲檢查(TCD)檢測兩組大腦中動脈(MCA)、大腦前動脈(ACA)、基底動脈(BA)及椎動脈(VA)血流速度。

2 結果
2.1 兩組護理前及3個月后GMFM評分比較 見表1。
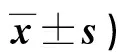
表1 兩組護理前及護理3個月后GMFM評分比較(分,
2.2 兩組護理前及護理3個月后FMFM評分、MDI指數、PDI指數比較 見表2。
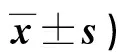
表2 兩組護理前及護理3個月后FMFM評分、MDI指數、PDI指數比較(分,
2.3 兩組護理前及護理3個月后MCA、ACA、BA及VA水平比較 見表3。

表3 兩組護理前及護理3個月后MCA、ACA、BA及VA水平比較
2.4 兩組護理前及護理3個月后TIS、BBS評分比較 見表4。
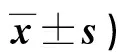
表4 兩組護理前及護理3個月后TIS、BBS評分 比較(分,
3 討論
腦癱是臨床兒科常見的一種疾病,具有較高的發病率[10]。臨床以改善患兒肢體運動功能及智力狀況的康復訓練為主,但常規的康復訓練屬于重復鍛煉,且缺乏趣味性,雖然設定一定目標,但反饋機制較少,無法調節患兒積極性及適應性。神經運動發育程序指導下的進階性康復訓練,通過正確的方法抑制異常姿勢及運動模式,同時進行進階性的康復訓練,調動患兒積極性,達到康復訓練的目標。
本研究結果顯示,護理3個月后,觀察組GMFM評分高于常規組(P<0.01),說明神經運動發育程序指導下的進階性康復訓練可改善患兒運動功能。分析原因:神經運動發育程序指導下的進階性康復訓練注重對患兒運動功能的訓練,加強患兒對翻身、坐立等日常活動進行功能訓練,且在訓練過程中使用語言、玩具等方式進行誘導訓練,促進患兒完成各項運動訓練任務,同時將患兒學會的功能應用于日常生活中,在生活過程中進行強化,有利于大腦組織將相關活動信息組織后進行功能重組,促進患兒運動功能發育。本研究還發現,護理3個月后,觀察組FMFM評分及MDI指數、PDI指數高于常規組(P<0.01),說明神經運動發育程序指導下的進階性康復訓練可改善患兒精細功能及智力發育水平。分析原因:神經運動發育程序指導下的進階性康復訓練,通過運動、關節活動度的練習方式對患兒肢體及智力產生一定的刺激,在階段式的康復訓練下逐漸改善患兒運動水平及智力水平,從而使患兒肢體功能處于最佳狀態;同時結合心理護理等措施鼓勵患兒,改善患兒不良情緒,緩解消極心理,提高治療積極性。本研究結果發現,護理3個月后,觀察組TIS、BBS評分高于常規組(P<0.01),說明神經運動發育程序指導下的進階性康復訓練可提高患兒平衡功能。分析原因:神經運動發育程序指導下的進階性康復訓練,通過循序漸進的方式對患兒進行平衡訓練,對平衡差者采用外界器材進行輔助訓練。
本研究結果發現,護理3個月后,觀察組MCA、ACA、BA及VA血流速度均優于常規組(P<0.01),說明神經運動發育程序指導下的進階性康復訓練可增加患兒腦部血流量。分析原因:神經運動發育程序指導下的進階性康復訓練,可選擇多途徑、多方面的鍛煉方式刺激患兒大腦,促進腦細胞代謝、腦細胞的新生和分化,有助于神經結構與腦組織網絡結構的重塑過程,創造有利環境,促進腦部神經組織的再生,同時改善患兒腦部血液供應,加快腦血流速度,促進腦部發育。
綜上所述,將神經運動發育程序指導下的進階性康復訓練應用于腦癱患兒護理中,可改善患兒運動功能及平衡功能,促進患兒神經生理發育,有利于患兒康復。

