玻璃酸鈉聯合重組人表皮生長因子治療干眼的效果及對FBUT、淚液分泌量和OSDI評分的影響
黃蒂 吳真真 李曉娟 宋殊琪 董秋艷
干眼又稱為角結膜干燥癥(keratoconjunctivitis sicca,KCS),是一種因眼部炎癥、干燥綜合征等原因引起的淚液分泌障礙性眼病。臨床癥狀主要為眼睛干澀、分泌物黏稠、有異物感等,并伴有燒灼感、視力波動等表現,如果治療不及時,容易引起角結膜病變,進而造成視力喪失,患者身心健康和生活質量均受到嚴重影響[1-2]。該疾病多發于計算機使用者、隱形眼鏡佩戴者及角膜屈光手術術后者,目前針對干眼通常采用藥物治療,但常規的單一藥物治療效果有限,與臨床預期還有一定差距。有關研究顯示,玻璃酸鈉和重組人表皮生長因子均能有效緩解KCS相關臨床癥狀,得到了患者和家屬的廣泛認可[3-4]。為進一步了解其作用價值,本研究將100例KCS患者納入分析,以此為臨床提供參考,現報道如下。
1 資料與方法
1.1 一般資料
研究對象選擇2021年1-12月武警北京市總隊醫院收治的100例KCS患者。(1)診斷標準:參照文獻[5]中國干眼專家共識:檢查和診斷(2020年)擬定,①有眼睛干澀、燒灼感、異物感、視力波動等癥狀之一,眼表疾病指數(OSDI)≥13分;② Schirmer Ⅰ≤5 mm/5 min,或熒光素染色淚膜破裂時間(FBUT)≤5 s;③根據共識中制定的分級標準,確定患者干眼的嚴重程度分級。(2)納入標準:①符合KCS的診斷標準;②年齡18~45歲;③輕、中度干眼。(3)排除標準:①先天性沒有淚腺及無淚癥;②患有先天性或其他嚴重心臟疾病;③患有精神性疾病;④對相關研究藥物過敏;⑤無法全程配合治療。按抽簽法分成常規組和試驗組,各50例。試驗組,男29例,女21例;年齡24~43歲,平均(33.50±9.50)歲;病程0.5~4.0年,平均(2.25±1.75)年。常規組,男24例,女26例;年齡22~44歲,平均(33.01±10.99)歲;病程0.6~3.0年,平均(1.80±1.20)年。兩組一般資料比較,差異均無統計學意義(P>0.05),具有可比性。本研究已經醫院倫理委員會批準,患者及家屬均知情同意并簽署知情同意書。
1.2 方法
常規組僅使用玻璃酸鈉治療,0.1%玻璃酸鈉滴眼液(生產廠家:Santen Pharmaceutical Co.,批準文號:進口藥品注冊證號H20130583,規格:5 ml/支)1滴/次,4次/d。試驗組在常規組的基礎上,聯合重組人表皮生長因子滴眼液(生產廠家:桂林華諾威基因藥業有限公司,批準文號:國藥準字S20020016,規格:4 ml/支)進行治療,1滴/次,4次/d,兩藥之間點藥間隔5 min。兩組均連續治療6周,并在治療期間停用其他藥物,以減少對治療效果的干擾。
1.3 觀察指標及評價標準
(1)兩組療效比較。療效評定標準參照文獻[6]《干眼癥的病因及診治擬定》:干澀、有異物感等臨床癥狀完全消失,結膜檢查后已全部恢復正常為顯效;上述臨床癥狀明顯改善,結膜檢查正常為有效;臨床癥狀及結膜檢查結果無明顯變化為無效。總有效=顯效+有效。(2)兩組FBUT比較。醫師通過裂隙燈顯微鏡觀察兩組角膜變化,觀察時以患者末次瞬目開始計時,角膜出現第一個黑斑時停止計時,用秒表測定淚膜破裂時間,測量三次取平均值。(3)兩組淚液分泌量比較。采用淚液分泌試驗(Schirmer Ⅰ試驗)測定兩組淚液分泌量。(4)兩組OSDI評分比較。采用OSDI量表評估干眼癥狀,總分0~100分,分值越高KCS癥狀越嚴重。(5)兩組不良反應發生率比較。不良反應主要包括異物感加重、眼癢、眼部紅腫等。
1.4 統計學處理
采用SPSS 20.0軟件對所得數據進行統計分析,計量資料用(±s)表示,組間比較采用獨立樣本t檢驗;計數資料以率(%)表示,比較采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組臨床療效比較
試驗組總有效率明顯高于常規組,差異有統計學意義(P<0.05),見表1。

表1 兩組臨床療效比較[例(%)]
2.2 兩組治療前后FBUT、淚液分泌量、OSDI評分比較
兩組治療前FBUT、淚液分泌量、OSDI評分比較,差異均無統計學意義(P>0.05);試驗組治療后FBUT、淚液分泌量、OSDI評分改善情況均優于常規組,差異均有統計學意義(P<0.05),見表2。
表2 兩組治療前后FBUT、淚液分泌量、OSDI評分比較(±s)
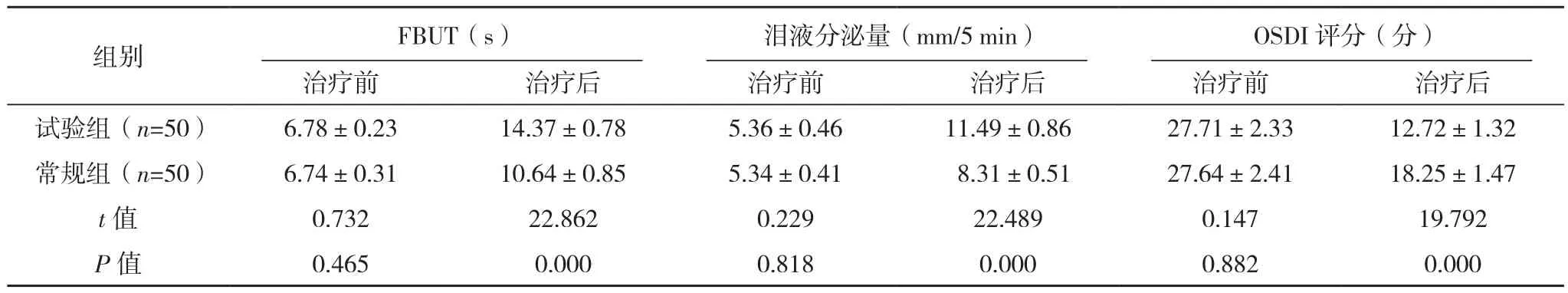
表2 兩組治療前后FBUT、淚液分泌量、OSDI評分比較(±s)
組別 FBUT(s) 淚液分泌量(mm/5 min)OSDI評分(分)治療前 治療后 治療前 治療后 治療前 治療后試驗組(n=50) 6.78±0.23 14.37±0.78 5.36±0.46 11.49±0.86 27.71±2.33 12.72±1.32常規組(n=50) 6.74±0.31 10.64±0.85 5.34±0.41 8.31±0.51 27.64±2.41 18.25±1.47 t值 0.732 22.862 0.229 22.489 0.147 19.792 P值 0.465 0.000 0.818 0.000 0.882 0.000
2.3 兩組不良反應發生率比較
試驗組不良反應發生率明顯低于常規組,差異有統計學意義(P<0.05),見表3。
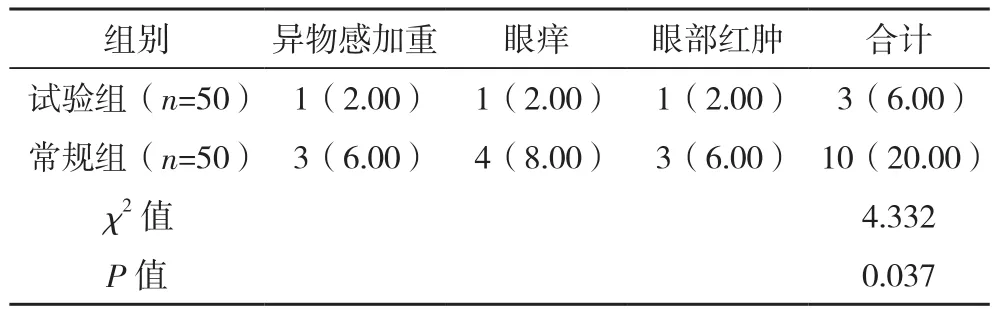
表3 兩組不良反應發生率比較[例(%)]
3 討論
KCS作為一種臨床常見的眼科疾病,其發病原因較為復雜,與隱形眼鏡的佩戴、睡眠不足、不合理用藥、眼部手術等多種因素密切相關[7-8]。目前臨床針對KCS患者的治療主要以緩解癥狀、恢復視力為主要目標,通常使用藥物手段進行治療,但單一的藥物治療往往無法獲得理想的效果,雖然在一段時間內可以有效改善患者病情,但改善程度較低,且治療后KCS短期內病情復發甚至惡化的發生率較高,治療效果仍有明顯的局限性,在此背景下,聯合用藥治療KCS的方法被廣泛關注[9-10]。
聯合用藥是臨床應用較為廣泛且有效的方式之一,既能夠降低用藥劑量增加用藥安全,還能夠促使藥物相互反應,提高用藥效率。陳偉等[11]在研究中指出,針對術前存在干眼癥狀的患者,應用玻璃酸鈉滴眼液聯合魚腥草滴眼液治療干眼可以有效減輕患者炎癥反應,改善患者干眼癥狀和體征,且安全性較好,具有較高的臨床評價。陳彥霓等[12]認為玻璃酸鈉滴眼液與普拉洛芬與氟米龍分別聯合應用后,患者眼部癥狀、眼壓及結膜充血程度均有明顯的改善,兩種藥物聯合既能起到快速有效的治療效果,提高患者生活質量,還能降低不良反應發生率。這些研究均表明聯合用藥對于治療KCS具有十分顯著的臨床療效,本文納入100例KCS患者進一步研究,結果顯示試驗組不良反應發生率和治療后OSDI評分均低于常規組(P<0.05),且試驗組治療后FBUT、淚液分泌量、總有效率均高于常規組(P<0.05)。分析原因可知,既往臨床治療KCS時,多選擇玻璃酸鈉滴眼液。玻璃酸鈉滴眼液是一種透明質酸鈉,屬于黏性多糖的一種,具有較強的組織相容性和黏彈性,主要成分中的乙酰氨基葡萄糖和葡萄糖醛酸能夠促進眼內纖連蛋白釋放和沉積,提高角膜上皮細胞增生能力,以及增加眼角膜濕度,減少眼部水分流失。但是該藥物藥效時間較短,且長期使用容易出現多種不良反應,安全性較低,單一用藥效果并不理想[13-15]。重組人表皮生長因子滴眼液屬于多功能細胞生長因子之一,由51個氨基酸構成,使用后可以與人體內成纖維細胞、內皮細胞和平滑肌細胞等受體結合,從而促進細胞內部級聯反應,加快RNA、細胞DNA、蛋白質合成,改善人體細胞新陳代謝。在KCS患者的治療中,重組人表皮生長因子滴眼液可以有效刺激角膜表皮細胞增生,提高表皮細胞的修復能力,快速修復受損眼部細胞[16-17]。重組人表皮生長因子滴眼液較為溫和,在起到治療效果的同時不會進一步加重眼部炎癥,是一種較為理想的治療KCS的藥物。研究結果顯示試驗組治療有效率明顯高于常規組,說明選擇玻璃酸鈉滴眼液聯合重組人表皮生長因子滴眼液進行KCS治療,能夠有效緩解患者不適,改善患者臨床癥狀。人體淚膜由水液層、黏蛋白層和脂質層組成,是保持良好視力的必要條件。淚膜可以通過形成一個光滑的界面,對角膜及結膜有營養、潤滑和保護的作用。相關研究顯示,大部分KCS患者的發病都是由于淚膜或淚膜角膜上皮損傷而引起的,一旦缺少完整的上皮結構,淚膜張力就無法正常維持,容易出現淚膜破裂時間縮短和淚液分泌量減少的情況[6]。此外眼部炎癥也會引發淚液分泌功能障礙,導致淚膜穩定性降低。在聯合治療過程中,兩種藥物既可以刺激眼角膜上皮細胞進行一定的增殖,對角膜上皮細胞進行適當的修復,還可以進一步減輕和緩解角膜上皮細胞脫落及損傷情況,治療效果顯著[18-19]。玻璃酸鈉具有促進淚膜和角膜上皮穩定結合的功效,而重組人表皮生長因子則有利于促進淚膜和角膜上皮結構的增生和分裂,兩者結合能夠最大限度地保持眼表結構和功能的穩定性,延長淚膜破裂時間和提高淚液分泌量。滕榮建等[20]也在研究中發現,重組人表皮生長因子滴眼液作為一種由51個氨基酸組成的單鏈多肽,可以有效抑制多種炎癥細胞,與玻璃酸鈉滴眼液聯合使用,能夠明顯改善患者異物感、干澀感及灼燒感等癥狀,增加基礎淚液分泌,縮短修復愈合的時間,具有良好的臨床療效。本次研究由于樣本數量和觀察時間有限,治療結果不足以代表所有患者情況,最優治療方式還需進一步試驗與探索,相關理論的研究也仍需進一步完善。
綜上所述,KCS患者應用玻璃酸鈉滴眼液聯合重組人表皮生長因子滴眼液可顯著提升臨床治療效果,提高FBUT和淚液分泌量,降低OSDI評分,促進患者眼功能進一步的改善和恢復,同時聯合用藥后不良反應發生率較低,安全性良好,可在臨床中進一步推廣。

