全腹腔鏡與腹腔鏡輔助在老年病人遠端胃癌根治術中的應用效果對比
劉濱洋 劉祖定 劉中寧 陽勝榮 周其楠
遠端胃癌是臨床常見的惡性腫瘤之一,多發生于老年病人。近年來,其發生率呈明顯呈遞增趨勢,嚴重威脅病人健康及生命安全[1]。目前,臨床治療老年遠端胃癌多以手術為主,其中腹腔鏡輔助遠端胃癌根治術雖具有微創理念,但其手術操作視野和操作空間受限,且消化道重建難度較大,進而導致其療效受限[2]。而全腹腔鏡遠端胃癌根治術在全腹腔鏡下進行手術,操作視野開闊,對病人的創傷更小,且其能夠安全地完成消化道重建,促進病人術后恢復。但是,其臨床應用時間短,效果并未得到一致認可[3]。本研究選取80例老年遠端胃癌病人進行回顧性比較分析,旨在進一步探究全腹腔鏡與腹腔鏡輔助在老年遠端胃癌病人遠端胃癌根治術中的應用效果。
1 資料與方法
1.1 一般資料 以2021年1~8月桂林市第二人民醫院收治的接受全腹腔鏡遠端胃癌根治術治療的老年遠端胃癌病人40例作為全腹腔鏡組,另選擇同期接受腹腔鏡輔助遠端胃癌根治術治療的40例病人作為腹腔鏡輔助組,回顧性收集其臨床資料。其中腹腔鏡輔助組年齡65~78歲,平均(70.23±2.05)歲;男20例,女20例;麻醉分級[4]Ⅲ級3例,Ⅱ級17例,Ⅰ級20例;BMI為22.67±0.31;腫瘤分期[5]Ⅲ期28例,Ⅱ期12例。全腹腔鏡組年齡66~79歲,平均(70.26±2.08)歲;男13例,女27例;麻醉分級Ⅲ級5例,Ⅱ級15例,Ⅰ級20例;BMI為22.71±0.35;腫瘤分期Ⅲ期15例,Ⅱ期25例。2組年齡、性別、麻醉分級、BMI、腫瘤分期比較,差異無統計學意義(P>0.05),具有可比性。納入標準:符合《中國常見惡性腫瘤診治規范》[6]中胃癌的診斷標準,且均經臨床病理檢查、纖維電子胃鏡活檢證實;腫瘤分期Ⅱ~Ⅲ期;年齡≥65歲;符合全腹腔鏡或腹腔鏡輔助遠端胃癌根治術治療指征。排除標準:腫瘤已出現遠處轉移;合并其他嚴重惡性腫瘤;既往伴有上腹部手術史;術前伴有放化療史;合并心、肝、腎等重要器官嚴重損害,血液系統疾病及凝血功能異常;伴有精神疾病,且認知障礙,無法正常溝通交流。本研究經醫院醫學倫理委員會批準。
1.2 手術方法 病人常規采用分腿位,予以“五孔法”,穿刺10 mm(臍下約1 cm處),Trocar作為觀察孔,左、右腋前線肋緣下約2 cm處分別穿刺12 mm、5 mm Trocar,左、右鎖骨中線于平臍處均穿刺5 mm Trocar。維持氣腹壓12~14 mmHg;術者位于病人左側,一助位于其右側。置入30°腹腔鏡及Trocar,術中探查原發灶確認未侵及食管,且未突破漿膜,探查確認有無遠處轉移;術式均為遠端胃切除+D2淋巴結清掃。
全腹腔鏡組實施全腹腔鏡遠端胃癌根治術,手術方法:完成胃的游離和淋巴結的清掃后,腔內直線切割閉合器離斷十二指腸,其后由胃大彎向小彎離斷胃體,將遠端胃標本暫放入標本袋。距Treitz韌帶約25 cm的近端空腸對系膜緣及殘胃大彎側后壁分別切開一小孔,上提空腸并使輸入袢對胃大彎、輸出袢對胃小彎,腔內直線切割閉合器分別伸入2 個小孔,吻合空腸與殘胃(結腸前、順蠕動),再用直線切割閉合器關閉共同開口。分別距胃腸吻合口約10 cm 處的近端空腸對系膜緣、25 cm處的遠端空腸對系膜緣(即距Treitz韌帶約10 cm、45 cm處)各開一小孔,行Brauns吻合,關閉共同開口。在胃腸吻合口近端約5 cm 處閉合但不切斷空腸,完成消化道重建;擴大臍部切口,切口4~5 cm,將標本從此切口取出。
腹腔鏡輔助組實施腹腔鏡輔助遠端胃癌根治術,淋巴結清掃、胃游離方法參照全腹腔鏡組,而后取切口(7~8 cm,于腹上區正中劍突下方),離斷十二指腸及胃,取出標本,將殘胃及空腸拖出于切口外進行吻合,吻合方法同全腹腔鏡組,均采用Uncut Roux-en-Y吻合。2組術后常規給予抗感染及營養支持,且術后均隨訪2周。
1.3 觀察指標 (1)術中指標:觀察并統計2組術中出血量(檢測方法為稱重法,檢測吸引器儲液罐中的血量并對沾血的紗布進行稱重)、消化道吻合時間、清掃淋巴結總數及手術時間等。(2)術后指標:統計2組術后排氣時間、進食時間、住院時間等。(3)術后疼痛:采用VAS評分[7]對2組術后1、2、3 d的疼痛情況進行評估,分值越高代表疼痛越嚴重。(4)并發癥發生情況:記錄2組隨訪期間切口感染、十二指腸殘端瘺、淋巴漏、吻合口瘺等并發癥發生情況。

2 結果
2.1 2組術中指標比較 全腹腔鏡組術中出血量低于腹腔鏡輔助組,消化道吻合時間短于腹腔鏡輔助組(P<0.05)。見表1。

表1 2組術中指標比較
2.2 2組術后指標比較 全腹腔鏡組術后排氣、進食及住院時間均短于腹腔鏡輔助組(P<0.05)。見表2。

表2 2組術后指標比較
2.3 2組術后疼痛比較 術后1、2、3 d,2組VAS評分呈逐漸降低趨勢,且全腹腔鏡組術后1、2、3 d的VAS評分低于腹腔鏡輔助組(P<0.05)。見表3。
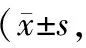
表3 2組術后疼痛比較分,n=40)
2.4 2組并發癥比較 隨訪期間,全腹腔鏡組的切口感染、十二指腸殘端瘺、淋巴漏、吻合口瘺發生率與腹腔鏡輔助組比較,差異均無統計學意義(P>0.05)。見表4。

表4 2組并發癥比較(n,%,n=40)
3 討論
老年遠端胃癌病人作為特殊的患病人群,由于其術前合并癥較多,心肺功能較差,且免疫功能相對低下,進而使得其對手術的要求更高[8]。現階段,臨床治療老年遠端胃癌手術方式眾多,楊海棠等[9]的研究顯示,腹腔鏡輔助D2式胃癌根治術治療老年進展期胃癌效果較好;杜曉輝等[10]研究認為,三角吻合技術在早期遠端胃癌根治術中應用具有優勢;高攀等[11]研究認為,腹腔鏡輔助在胃癌根治術中應用效果較好,但何種術式療效更佳尚無統一定論。
腹腔鏡輔助遠端胃癌根治術具有微創優勢,其用于治療老年遠端胃癌病人可發揮較好的近期療效,但其手術過程中的切口較小,使得手術操作空間受限,進而影響病人的消化道重建過程,導致病人術后恢復較差;且過小的切口可能導致吻合口吻合不理想,進而增加吻合口出血、撕裂的風險;同時腹腔鏡輔助遠端胃癌根治術雖具有一定的微創優勢,但其對老年遠端胃癌病人的疼痛影響較明顯,而疼痛可進一步延長病人下床運動時間,影響病人術后胃腸功能的恢復,進而影響其術后進食,延長住院時間[12]。全腹腔鏡遠端胃癌根治術可在全腹腔鏡下完成對老年遠端胃癌病人的淋巴結清掃,且其手術過程中不依賴于切口長度,能夠安全地完成消化道重建,緩解病人術后疼痛;且由于全腹腔鏡遠端胃癌根治術對病人的創傷更小,可有效降低病人出血風險,促進其術后恢復[13]。
此外,本研究發現,與腹腔鏡輔助組相比,全腹腔鏡組消化道吻合術后進食、排氣、住院時間均較短,術中出血量低于腹腔鏡輔助組,且相比腹腔鏡輔助組,術后1、2、3 d的VAS評分明顯降低,進一步說明全腹腔鏡與腹腔鏡輔助遠端胃癌根治術比,可明顯降低老年遠端胃癌病人術中出血量,減輕術后疼痛,促進其術后恢復,與吳楊等[14]的報道相符。此外,本研究中發現,全腹腔鏡組隨訪期間的切口感染、十二指腸殘端瘺、淋巴漏、吻合口瘺發生率與腹腔鏡輔助組比較差異無統計學意義,說明全腹腔鏡與腹腔鏡輔助遠端胃癌根治術對老年遠端胃癌病人均具有較好的安全性。
綜上,全腹腔鏡與腹腔鏡輔助遠端胃癌根治術相比,可明顯降低老年遠端胃癌病人術中出血量,緩解術后疼痛,促進術后恢復,且安全性良好。

