在長方案IVF-ET患者中波塞冬1組發生的相關因素分析
劉堯芳,范凌曄
(西南醫科大學附屬醫院 1.生殖醫學科;2.婦科,瀘州 646000)
體外受精-胚胎移植(IVF-ET)助孕第1周期促排卵時,促性腺激素(Gn)啟動劑量常常根據患者年齡、體質量指數(BMI)、卵巢儲備功能等多種因素綜合決定,使用Gn促排后大多數女性能有最佳反應,然而,部分患者卻出現次優或不良反應[1]。波塞冬標準[2]定義年齡<35歲、卵巢儲備功能正常、常規方案獲卵數4~9枚為次優反應,獲卵數≤4枚為不良反應,次優反應和不良反應均屬于波塞冬1組(獲卵數≤9枚)。接受常規Gn劑量后波塞冬1組發生的原因是由于Gn劑量不足還是潛在的“病理”因素尚不清楚[3],明確波塞冬1組相關影響因素、早期風險識別并給予預防措施可能對于減少波塞冬1組的發生、改善預后有重要的臨床意義。本研究回顧性分析黃體中期長方案IVF-ET患者發生波塞冬1組的相關影響因素,以期為臨床處理策略提供一定的依據。
資料與方法
一、研究對象
回顧性分析2018年10月至 2021年5月在我院生殖科行IVF-ET助孕治療患者的臨床資料。
納入標準:年齡<35歲,抗苗勒管激素(AMH)≥1.2 ng/ml且竇卵泡計數(AFC)≥5枚,采用黃體中期長方案第1周期助孕者。排除標準:多囊卵巢或多囊卵巢綜合征,既往有卵巢囊腫剝除術等手術史,甲狀腺功能亢進/低下等內分泌疾病者以及染色體異常者。
共納入393例患者。根據患者獲卵數不同分為兩組:獲卵數≤9枚為波塞冬1組(n=125),獲卵數>9枚為正常反應組(n=268)。
二、研究方法
1.生殖激素檢測:患者于月經周期第2~4天采血,檢測基礎促卵泡生成素(bFSH)、基礎黃體生成素(bLH)、基礎雌二醇(bE2)、孕酮(P)、泌乳素(PRL)及睪酮(T)水平,并行陰道B超檢查AFC數。
2.促排方案及黃體支持:黃體中期給予醋酸曲普瑞林(達菲林,益普生,法國)0.1 mg/d降調節共14 d,達到降調節標準:血清E2<183.5 pmol/L、LH<5 U/L、FSH<5 U/L、子宮內膜厚度≤5 mm后給予Gn,Gn啟動劑量根據患者年齡、AMH水平及AFC數等決定。動態監測卵泡生長情況及血清E2、P、LH水平。當至少3枚卵泡直徑≥16 mm或1枚≥18 mm時停止Gn,予重組人HCG(艾澤,默克,瑞士)250 μg 扳機,36~37 h后取卵。獲得的卵母細胞行IVF/ICSI受精。取卵后第3天對胚胎進行質量評估。結合胚胎質量、子宮內膜厚度及患者自覺癥狀等選擇鮮胚移植、冷凍或囊胚培養。胚胎移植者給予常規黃體支持。
3.妊娠結局的判定:移植后14 d檢測血β-HCG,β-HCG≥5 U/L為HCG陽性;移植后28~35 d超聲檢查宮腔內見孕囊并有原始心管搏動者判斷為臨床妊娠。
4.觀察指標:觀察兩組患者行IVF-ET周期促排卵前的各項指標(年齡、BMI、bFSH等),促排卵過程中的各項因素(如Gn不同階段E2和孕酮水平、Gn用量和天數等)以及鮮胚移植后的妊娠結局(臨床妊娠率、胚胎種植率、流產率等)。MⅡ卵率=MⅡ卵數/獲卵數×100%;2PN率=D1出現2PN卵數/(IVF加精卵母細胞總數+注射MⅡ卵母細胞總數)×100%;優胚率=優質胚胎數/2PN受精胚胎數×100%;胚胎種植率=著床胚胎數/移植胚胎數×100%;臨床妊娠率=妊娠周期數/移植周期數×100%;流產率=流產例數/臨床妊娠總例數×100%;活產率=移植分娩活嬰周期數/移植周期數×100%。
三、統計學方法

結 果
一、患者的一般資料
所有納入患者的平均年齡為(28.94±2.45)歲,平均不孕年限為(4.40±2.19)年。波塞冬1組的AMH和AFC顯著低于正常反應組(P<0.05),而年齡、bFSH、FSH/LH顯著高于正常反應組(P<0.05);兩組間BMI、不孕年限、不孕類型、bE2、P、bLH、T和泌乳素(PRL)水平比較均無顯著差異(P>0.05)(表1)。
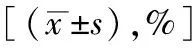
表1 兩組患者的一般資料比較
二、兩組患者促排卵情況比較
波塞冬1組促排卵后血清E2(Gn 4 d、Gn 7 d和HCG日)水平、P(Gn 7 d和HCG日)水平、獲卵數、MⅡ卵數、2PN數、優質胚胎數均顯著低于正常反應組(P<0.05),Gn啟動劑量和Gn總量均顯著高于正常反應組(P<0.05);兩組間LH(Gn 4 d、Gn 7 d和HCG日)水平、Gn天數、MⅡ卵率、2PN率、優質胚胎率比較均無顯著差異(P>0.05)(表2)。
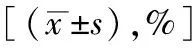
表2 兩組患者促排卵情況比較
三、兩組患者新鮮胚胎移植結局比較
波塞冬1組和正常反應組新鮮胚胎移植分別為90例和94例。
兩組間移植胚胎數、胚胎種植率、臨床妊娠率、流產率和活產率比較均無顯著差異(P>0.05)(表3)。
表3 兩組患者新鮮胚胎移植結局比較
四、波塞冬1組相關因素的Logistic回歸分析
將單因素分析有顯著差異的變量納入Logistic回歸分析,結果顯示,促排卵前患者血清AMH、AFC及HCG日E2水平為波塞冬1組的顯著相關因素(P<0.05)(表4)。

表4 波塞冬1組相關因素的Logistic回歸分析
五、ROC曲線分析
繪制ROC曲線分析AFC、AMH、HCG日E2對預測波塞冬1組的診斷價值。結果顯示,AFC、AMH、HCG日E2對波塞冬1組的ROC曲線的AUC均大于60%(P<0.05)(表5、圖1)。
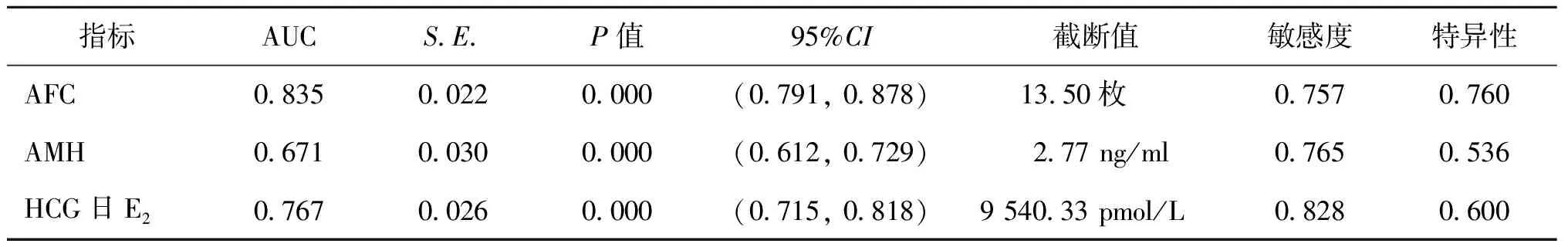
表5 各相關因素預測波塞冬1組的敏感度和特異性

圖1 相關因素預測波塞冬1組的ROC曲線
討 論
生殖科醫生在IVF-ET促排卵前需對患者的卵巢儲備功能、年齡和BMI等進行綜合評估,從而給予個體化的Gn劑量,以期患者能有正常的卵巢反應,獲得一定數量的卵母細胞。然而,即使經過仔細、認真的評估和判斷,仍有部分患者發生非預期低預后,即波塞冬1組[4]。本研究回顧性分析黃體中期GnRH-a長方案IVF-ET患者波塞冬1組的發生情況,結果顯示,波塞冬1組發生率為31.81%(125/393)。此數值略高于Conforti等[5]的報道,這可能與納入患者的促排方案、人群差異等有關。本研究結果發現,波塞冬1組患者的AMH水平和AFC個數均顯著低于正常反應組(P<0.05),而年齡、bFSH、FSH/LH均顯著高于正常反應組(P<0.05)。進一步行Logistic回歸分析發現,AFC、AMH為波塞冬1組的顯著相關因素(P<0.05)。ROC結果顯示,AFC和AMH的AUC分別為0.835和0.671,截斷值分別為13.50枚和2.77 ng/ml。由此推斷,患者行IVF-ET時,促排卵前AFC和AMH與波塞冬1組的發生有關,當AFC<14枚或者AMH<2.77 ng/ml時,存在發生波塞冬1組的風險,臨床工作中應提高警惕,給予重視。當然,AFC數目或AMH水平的截斷值可能會因超聲探頭頻率或者實驗室檢測方法的不同而存在差異。
IVF-ET助孕維持卵母細胞數量的重要步驟為控制性促排卵,促排卵過程中的因素可能與波塞冬1組的發生有聯系。本研究發現,波塞冬1組Gn不同階段包括Gn 4 d、Gn 7 d和HCG日的E2水平均顯著低于正常反應組(P<0.05),波塞冬1組的P水平在Gn 7 d和HCG日也顯著低于正常反應組(P<0.05)。其原因可能為E2和P均來源于發育的卵泡,E2和孕酮水平低間接反映發育的卵泡少或者質量相對差,因此獲卵數相對較少。進一步行Logistic回歸分析結果顯示,HCG日的E2水平為波塞冬1組的顯著相關因素(P<0.05),其截斷值為9 540.33 pmol/L。然而,如果在HCG日才意識到有波塞冬1組的發生風險,此時可能已經沒有合適的預防措施,因此,在HCG日前如Gn 4 d、Gn 7 d應關注激素水平及卵泡發育情況,經過評估盡早識別波塞冬1組的發生風險,及時調整Gn劑量或添加重組LH等可能對于優化卵母細胞產量、降低波塞冬1組的發生具有一定意義[6-8]。
有研究認為,波塞冬1組的發生可能與給予的Gn劑量不足或者促排卵方案非最佳有關[9-11],本研究納入的患者均統一采用黃體中期長方案,結果顯示,波塞冬1組的Gn啟動劑量、Gn總量均顯著高于正常反應組(P<0.05),此結果的原因可能為波塞冬1組患者存在FSH受體、LH受體的基因突變或單核苷酸多態性[12-14],有較高的FSH需求閾值[15-16],本研究中雖然給予了較大劑量的FSH,可能仍然未能達到閾值需求,但考慮到其促排卵前因素即存在差異,也可能波塞冬1組發生與FSH劑量關系不大。
波塞冬1組患者是廣大生殖科醫生關注的人群,本研究發現,促排卵前患者血清AMH水平和AFC以及促排卵后HCG日E2水平與波塞冬1組發生有關(P<0.05)。因此,在促排卵前應對患者進行全面評估,尤其是當AMH<2.77 ng/ml或者AFC<14枚時(不同的超聲探頭頻率可能有差異),應警惕發生波塞冬1組的可能性,應根據患者的具體情況,使用正確的Gn啟動劑量或方案從而減少波塞冬1組的發生。本研究結論因納入的樣本量有限,未能分析不同Gn劑量對波塞冬1組發生的影響,后期將擴大樣本量進一步分析驗證。

