肺保護性通氣策略對老年患者全身麻醉腹部手術術后肺內氧合功能的影響
張合茂 李文謙
1.貴州省黔東南州人民醫院麻醉科,貴州凱里 556000;2.貴州醫科大學附屬醫院麻醉科,貴州貴陽 550000
老年患者肺部退行性改變或合并多種慢性疾病,呼吸肌減弱,導致呼吸系統功能下降,包括峰值氣流和氣體交換減少,肺功能降低,其成為全身麻醉呼吸機引起的肺損傷易感人群,優化通氣策略降低術后肺部并發癥是麻醉醫師關注的熱點[1-2]。腹腔鏡手術是一種常見的微創手術,對患者具有創傷小、恢復快的特點,在臨床上廣泛應用,但腹腔鏡手術過程中使用氣腹,增加腹腔壓力,使膈肌被迫向上位移,壓迫肺組織導致呼氣末肺容積接近殘氣容積,麻醉后呼吸肌麻痹,呼吸肌與胸外向下的壓力、肺部的彈力之間失去平衡,在全麻腹腔鏡手術中容易出現肺不張、氣壓傷、術后低氧血癥等不良情況[3-4]。研究表明,在對患者進行全身麻醉腹腔鏡手術過程中采用常規通氣方法進行通氣治療,容易造成患者肺泡-毛細血管屏障,導致發生機械通氣相關性肺損傷,為了能夠有效保護患者肺功能,需要采取肺保護性通氣策略,幫助患者安全渡過圍手術期[5-6]。因此,本研究探討老年患者全身麻醉腹部手術通過采用肺保護性通氣策略對患者術后肺內氧合的臨床治療效果。
1 資料與方法
1.1 一般資料
選擇2020年5月至2021年5月黔東南州人民醫院麻醉科74例單純性膽囊結石行腹腔鏡下膽囊切除手術老年患者為研究對象,根據不同通氣治療方式將其隨機分為對照組(n=37)和觀察組(n=37),對照組采用常規通氣方法,男20例,女17例,平均年齡(63.02±2.52)歲,體重45~65 kg。觀察組采用肺保護性通氣策略,男21例,女16例,平均年齡(64.12±2.44)歲,體重47~68 kg。兩組一般資料比較,差異無統計學意義(P> 0.05),具有可比性。納入標準:患者ASA分級為Ⅰ~Ⅱ級;既往無肺部手術史者;對治療藥物耐受。排除標準:患嚴重高血壓;糖尿病控制不佳;哮喘者、慢性阻塞性肺疾病者;胸部腫瘤者;既往有肺部手術史者;呼吸暫停綜合征者及其他嚴重肺部疾病;心臟病患者;器官嚴重衰竭者;不配合治療者;精神異常者;過度肥胖患者。本研究經醫院醫學倫理委員會批準,所有患者簽署知情同意書。
1.2 方法
觀察組在入室后開放靜脈通道后,利用常規心電對患者心電指標進行監護,在誘導前采用肌內注射的方式注射阿托品注射液(湖北興華制藥有限公司,國藥準字 H33020086,規格:1 ml∶0.5 mg),在注射過程中將患者氧流量調節至6 L/min。麻醉誘導期間需要嚴格觀察患者的氣道壓力、通暢程度,對壓力過高者進行降低氣道壓力操作,采用芬太尼(宜昌人福制藥有限公司,國藥準字 H20040289,規格:2 ml∶0.1 mg),藥劑用量為5~7 μg/kg,丙泊酚(江蘇恩華藥業有限公司,國藥準字 H20063466,規格:20 ml∶0.2 g),藥劑用量為1.5~2.0 mg/kg,持續靜脈泵注丙泊酚8~10 mg/(kg·h),采用瑞芬太尼(宜昌人福制藥有限公司,國藥準字 H20143314,規格:1 mg),藥 劑 用 量 為0.25~0.4 μg/(kg·min),采用瑞芬太尼維持麻醉,觀察組采用肺保護性通氣策略,呼吸頻率設置為16次/min,潮氣量設置為6 ml/kg,每間隔30 min進行一次肺復張,麻醉維持期間呼氣末正壓5 cmH2O(1 cmH2O=0.098 kPa),開腹壓力12~13 mmHg(1 mmHg=0.133 kPa),氣流量2 L/min[7-8]。對照組在全身麻醉后,采用實施常規通氣方法,呼吸頻率10次/min,潮氣量10 ml/kg,呼吸比為1∶2。
1.3 觀察指標
比較兩組患者氧合功能,血壓、心率變化情況,肺功能改善情況以及兩組患者術后不同時間段肺部感染情況。其中,氧合功能主要監測患者氣管插5 min后(T1)及氣管拔管1 h(T2)的氧合指數(oxygenation index,OI)、動脈氧分壓(oxygen partial pressure,PaO2)。血 壓、心 率 變 化 情 況主要監測患者平均動脈壓(mean arterial blood pressure,MAP)、收 縮 壓(systolic blood pressure,SBP)、心率(heart rate,HR)的各項指標。肺功能改善情況主要監測患者術后第1秒用力呼氣末容積(forced expiratory volume in the first second,FEV1)、用力肺活量(forced vital capacity,FVC)以及FEV1/FVC比值。術后不同時間肺部感染情況為患者術后第1天、第3天、第5天、第7天臨床肺部感染評分(clinical pulmonary infection score,CPIS)情況。
1.4 統計學方法
采用SPSS 19.0統計學軟件進行數據處理,計量資料用均數±標準差(x±s)表示,采用t檢驗,計數資料使用[n(%)]表示,采用χ2檢驗,P< 0.05為差異有統計學意義。
2 結果
2.1 兩組患者氧合功能比較
兩組患者T1時OI、PaO2比較,差異無統計學意義(P> 0.05);觀察組T2時OI、PaO2高于對照組,差異有統計學意義(P< 0.05)。見表1。

表1 兩組患者氧合功能比較(x ± s)
2.2 兩組患者血壓、心率比較
兩組患者T1時MAP、SBP、HR比較,差異無統計學意義(P> 0.05);T2時觀察組MAP、SBP水平高于對照組,HR水平低于對照組,差異有統計學意義(P< 0.05)。見表2。

表2 兩組患者血壓、心率比較(x ± s)
2.3 兩組患者肺功能情況比較
觀察組患者術后FEV1、FVC、FEV1/FVC高于對照組,差異有統計學意義(P< 0.05),見表3。
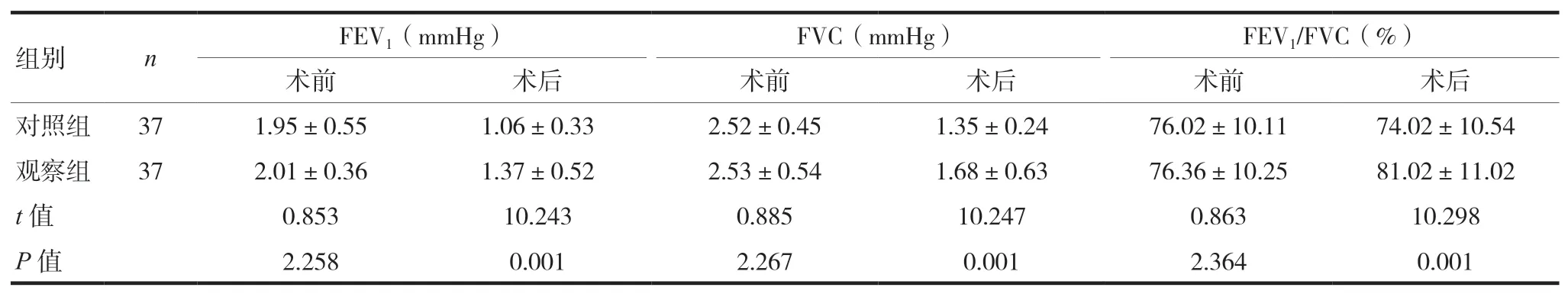
表3 兩組患者肺功能情況比較(x ± s)
2.4 兩組患者術后不同時間CPIS評分比較
觀察組患者術后第1天、第3天、第5天、第7天CPIS評分低于對照組,差異有統計學意義(P< 0.05),見表4。

表4 兩組患者術后不同時間CPIS評分比較(分,x ± s)
3 討論
老年患者由于咽腔狹窄、肺-胸順應性較差,在開展腹腔鏡手術過程中,建立氣腹以后會限制膈肌活動,降低患者肺泡通氣量,導致患者在麻醉后出現進肺不張、肺部感染等不良事件,進一步加大肺功能損傷的風險[9]。肺保護性通氣策略最初常用于急性呼吸窘迫綜合征治療,對急性肺損傷治療有一定幫助,較有效降低呼吸機相關性肺損傷的發生率[10]。傳統全身麻醉機械通氣中,往患者的肺部通入大量的潮氣量,能夠有效提高患者吸入氧氣的濃度,從而增加二氧化碳排出的效率,容易增加患者術后肺不張概率[11];研究發現,采用肺部保護性通氣策略,設定較小的潮氣量,通過高頻通氣的方式以及設置低氣道平臺壓等參數,有效防止患者出現肺瘺陷傷,通過降低潮氣量,能夠有效避免患者在麻醉期間吸入大量的氣體,減少容積傷以及氣壓傷的發生,能夠有效改善患者手術過程中麻醉后氧合功能[12-13]。本研究中發現使用肺保護性通氣策略的觀察組在T2時OI、PaO2均高于對照組,差異有統計學意義(P< 0.05)。本研究中兩組患者術后第1天FEV1、FVC、FEV1/FVC均高于對照組,差異有統計學意義(P< 0.05),提示在老年患者全身麻醉腹腔手術中使用肺保護性通氣策略較傳統機械通氣模式提升患者肺功能。
另外,采用肺部保護性通氣策略還能有效降低患者肺部炎性介質的產生,增加患者抵抗力,從而降低肺部感染[13-14]。CPIS評分是一項綜合了臨床、影像學和微生物學標準等來評估感染嚴重程度,Papazian等[15]發現以尸檢結果作為金標準僅應用CPIS的臨床指標顯示其具有較高的靈敏度和特異度,故本研究中以臨床肺部感染評分評估各組患者術后肺部感染情況,本研究結果顯示,通過采用肺部保護性通氣策略進行治療后患者術后第1天、第3天、第5天、第7天CPIS評分低于對照組,差異有統計學意義(P< 0.05)。肺部保護性通氣策略能夠有效控制患者術后肺部感染概率,防止在圍手術期發生肺部感染現象,治療效果明顯,能夠提高患者手術的安全性。在本研究中,相關研究數據與李海等[16]研究結果基本一致,本研究數據在臨床研究中具有參考價值。
綜上所述,針對到本院進行老年全身麻醉腹部手術患者通過采用肺保護性通氣策略能夠有效改善和控制患者氧合功能及肺功能,減少呼吸機相關性肺損傷,減少圍手術期肺部感染。因此,該機械通氣模式值得在臨床醫學中推廣和應用。

