平山病1例報告及文獻復習
李爽
山東中醫藥大學附屬醫院 濟南市 250011
病歷資料
患者,男性,17歲,因“右上肢無力伴肌肉萎縮2年”于 2022年1 月17 日在山東中醫藥大學附屬醫院就診。2年前無明確誘因出現右上肢無力伴肌肉萎縮,并逐步加重,以右上肢前臂尺側腕屈肌、指總伸肌、第一骨間背側肌、拇短展肌萎縮明顯(圖1),無麻木、疼痛,伴伸直時右手輕微抖動。既往體健。專科檢查:精神狀態佳,話語流暢,反應敏捷,雙眼球活動自如、無震顫,雙瞳孔等大等圓,直徑3 mm,對光反射靈敏,伸舌居中,項軟,右上肢前臂尺側腕屈肌、伸指總肌、第一骨間背側肌、拇短展肌見肌肉萎縮。右手夾紙實驗(+),握力下降。右上肢近端肌力5-級,右上肢遠端肌力3+級(以右手拇指、小指無力明顯),四肢肌張力正常,雙上肢皮膚淺感覺正常,左側肢體及雙下肢肌力5級,雙下肢腱反射對稱存在,雙側病理征陰性。
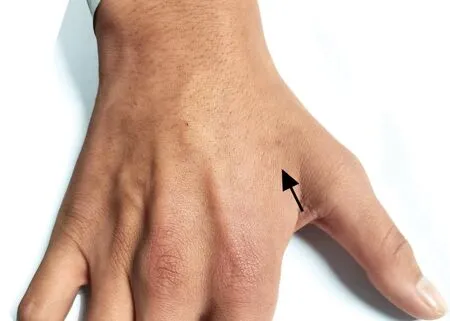
圖1 患者骨間肌萎縮明顯
影像學檢查 頸椎過屈位平掃及增強MRI示C3~C7椎體上緣水平椎管內脊髓后方軟組織增厚,增強掃描見明顯強化;相應水平脊髓受壓變扁,相應水平蛛網膜下腔變窄,硬膜囊后壁前移(圖2);頸髓內未見明顯異常強化灶。檢查結論:考慮平山病MRI表現。
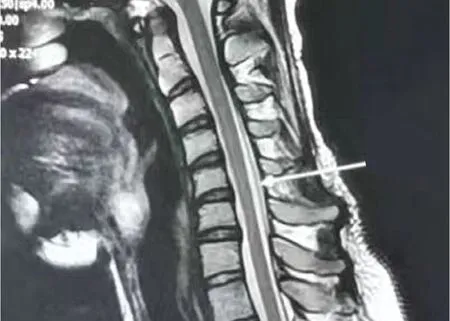
圖2 頸椎過屈位MRI示C4~C6水平硬膜囊后壁前移
電生理檢查 應用Nicolet肌電圖誘發電位儀進行神經電生理檢測。記錄雙上肢正中神經、尺神經及單側下肢腓總神經運動傳導末端潛伏時(distal motor latency, DML)、復合肌肉動作電位(compound muscle action potential, CMAP)波幅、感覺神經動作電位(sensory nerve ac-tion potential, SNAP)波幅、運動和感覺神經傳導速度、F波潛伏時及出現率,并注意檢測尺神經在肘上、下及腋部是否存在神經傳導阻滯。肌皮神經和腋神經選擇性進行檢查。同心圓針電極肌電圖主要檢測拇短展肌、第一骨間背側肌、尺側腕屈肌、伸指總肌、肱二頭肌、三角肌。觀察指標為靜息狀態下有無異常自發電位(正銳波、纖顫電位),小力收縮時運動單位電位( motor unit potentials, MUP)時限和波幅,大力收縮時募集相。2022年1月17日肌電圖示:(1)右正中神經、右尺神經運動傳導波幅降低(圖3);(2)右正中神經、右尺神經F波未引出肯定波形;(3)右第一骨間背側肌可見異常自發電位,右伸指總肌、右尺側腕屈肌、右拇短展肌MUP時限增寬,右第一骨間背側肌最大用力募集減弱。余所檢神經及肌肉在正常范圍,四肢感覺神經功能在正常范圍。提示:右上肢神經源性損害電生理表現(累及C7~T1節段支配肌)。治療:佩戴頸托及康復訓練,目前正在隨訪,遠期預后需進一步觀察。患者2022年7月15日復查肌電圖,右尺神經、右正中神經運動傳導波幅(圖4)較2022年1月17日降低,余所檢較1月17日無明顯差異。
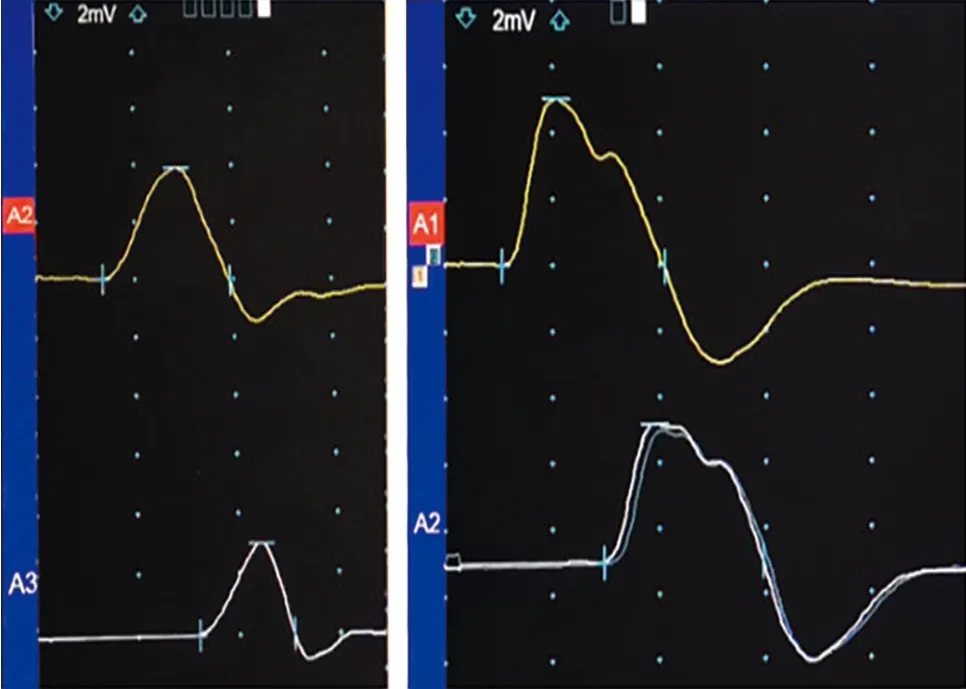
圖3 正中神經與尺神經運動傳導波形圖(2022年1月17日)

圖4 正中神經與尺神經運動傳導波形圖(2022年7月15日)
討 論
平山病又稱青少年上肢遠端肌萎縮癥,1959 年由日本學者平山惠造首次發現并報道,一種青春期男性多見良性自限性疾病,主要特征為單側上肢遠端肌肉無力并萎縮。目前全世界陸續報道多例,大多數為散發病例,90%為亞洲人,歐美少見。曾麗莉等[1]結合1978年至今國內報道的212例患者資料分析,平山病平均起病年齡(16.91±2.47)歲,男女比18.6∶1, 其中寒冷麻痹72.3%,手指震顫74.3%。平山病多為單側受累,雙側起病的患者臨床癥狀較重,比例較少約占10%[2]。該例男性患者17歲,隱匿性起病,病程2年,右上肢肌肉萎縮及伸直時手指震顫,應考慮此病。
平山病發生機制尚未確定,目前主要包括發育不平衡學說、脊髓動力學說、靜脈壓迫學說、遺傳機制學說及免疫機制學說等[3-10]。唐沖等[11]研究分析發現平山病患者的頸椎椎間盤關節突角顯著大于非平山病患者,導致其關節面偏向水平,頸椎關節突發育異常導致頸椎不穩定是平山病發病機制的解剖學基礎。此外該團隊發現,患者頸椎關節突穩定性差,單側患病患者以C5、C6節段最突出,雙側患病患者以C4、C5節段最突出,導致相應節段脊髓扭轉、神經根牽拉,引起相應節段脊髓和神經根的損害和變性[12]。
頸椎MRI是診斷平山病的常規影像學檢查。有學者研究發現頸椎MRI常規中立位時絕大多數患者無明顯異常,屈曲位時會有特殊征象[13]。屈曲位頸椎MRI顯示后方硬膜前移,硬膜腔直徑減小導致脊髓受壓變細。健康人群中也存在硬膜前移,移動距離1.0~4.2 mm,而平山病患者硬膜囊移動距離為6.1~7.8 mm,同時動態觀察屈曲位硬膜前移距離與水平椎管矢狀徑比值及相應節段脊髓的矢狀徑與橫徑比值,可提高平山病的診斷率[14]。該患者MRI顯示相應水平脊髓受壓變扁,硬膜囊后壁前移,與文獻報道一致。
平山病神經電生理檢查主要包括雙上肢神經傳導速度測定、神經電圖及針電極肌電圖檢查。文獻報道平山病電生理檢查主要為受累的手部肌肉主動收縮MUP減少、巨大電位,可有纖顫和束顫電位[15]。國內多篇文章分析研究多名平山病患者電生理檢查結果,發現患側尺神經和正中神經DML延長、CMAP明顯低于健側或對照組、傳導速度輕微減慢;患側正中神經、尺神經F波出現率降低;針電極肌電圖顯示患肢遠端肌肉如第一骨間背側肌、拇短展肌多見異常自發電位,小力收縮時運動單位電位時限增寬的比率及大力收縮時募集減弱的比率均明顯高于患肢近端肌、健側近遠端肌。CMAP反映運動單位的數量,患者肌肉萎縮越明顯,CMAP波幅下降越明顯。電生理檢查提示神經源性損害,主要累及C7~T1節段支配區[16-21]。但必須排除正中神經、尺神經及周圍神經疾病,雙側起病患者對側肢體有神經源性損害,但雙下肢神經及肌肉正常,胸椎旁肌、腹直肌正常。此例患者上肢神經源性損害累及C7~T1節段支配區,與文獻報道符合。Park等[22]觀察平山病患者的體感誘發電位數據,發現頸部屈曲位時N13-N20峰間潛伏期較中立位時明顯延長。
平山病主要需要與運動神經元病相鑒別。平山病很難與上肢起病的早期肌萎縮側索硬化癥(amyotrophic lateral sclerosis, ALS)相鑒別。鑒別點在于平山病頸椎MRI在屈曲位時的特有征象,疾病進展過程出現穩定期,以及平山病患者肌電圖檢查無低位運動神經元損害[23]。ALS為進行性加重的神經系統變性疾病,發病年齡較晚。另外有研究指出正中神經與尺神經CMAP波幅比值在平山病中降低,而ALS此比值升高,有助于平山病的診斷與鑒別。此例患者2022年1月17日肌電圖檢查正中神經與尺神經 CMAP 波幅分別是 3.9 mV 與 5.0 mV,2022年7月15日檢查CMAP波幅分別是2.6 mV與4.0 mV,前后兩次肌電圖檢查正中神經與尺神經CMAP波幅比0.78與0.65,比值降低。
平山病的原因是硬膜囊前移導致神經根被牽拉、脊髓受壓。減少患者頸部屈曲可有效預防疾病進展。早期佩戴頸托可獲得較好的治療效果,經濟實惠且并發癥較少。推薦佩戴至少2~3年,但是多數患者佩戴頸托依從性差,傅瑜等[24]調查36例平山病患者佩戴頸托時間,28例佩戴時間為7個月,僅8例佩戴時間≥1年。非手術治療效果差或癥狀進展迅速或病程較長癥狀較重的患者需選擇手術治療。孫宇等[25]隨訪36例平山病患者手術治療恢復情況,術后3個月力弱及肌肉萎縮得到控制,術后 1年臨床癥狀和影像學明顯改善。此例患者佩戴頸托時間6個月,因工作原因依從性差,會繼續隨訪其肌電圖結果。
隨著對平山病的深入了解,青春期起病表現為單側或雙側的上肢遠端肌肉萎縮無力的患者需考慮到平山病,屈頸位頸椎MRI和神經電生理檢查可幫助該病的診斷。盡早堅持佩戴頸托及正確的康復訓練有助于控制疾病進展,提高生活質量。

