托吡酯聯合奧卡西平治療部分性癲癇的療效及對患者認知功能、炎癥及神經細胞因子的影響
張 濤 楊 凱
癲癇是腦部神經元高度同步化異常放電所致大腦功能短暫性障礙的臨床綜合征,具有發作性、重復性、刻板性特點,反復發作的癲癇會造成患者認知功能損害。奧卡西平是治療部分性癲癇的一線藥物,通過降低神經元細胞膜對鈉離子的通透性來抑制神經元興奮性,進而起到抗癲癇效應,但單用奧卡西平治療部分性癲癇的療效有限[1-2]。托吡酯是新型抗癲癇藥物,通過調節γ-氨基丁酸A型受體介導的氯離子內流及鈉離子電壓門挖通道介導的鈉離子內流來降低神經元興奮性,與奧卡西平聯用可以起到協同效應[3]。為了明確托吡酯聯合奧卡西平用于部分性癲癇治療的價值,本研究就聯合用藥方案治療部分性癲癇的療效及對患者認知功能、炎癥及神經細胞因子的影響進行分析。現報道如下。
1 資料與方法
1.1 一般資料
選取2018年10月至2021年2月大連市金州區第一人民醫院收治的部分性癲癇患者104例作為研究對象,采用隨機數字表法分為觀察組與對照組,每組52例。觀察組中男29例,女23例,年齡22~37歲,平均(27.51±4.98)歲,病程4~13個月,平均(8.31±1.16)個月;對照組中男31例,女21例,年齡21~43歲,平均(29.78±6.05)歲,病程4~14個月,平均(8.45±1.09)個月。兩組患者一般資料比較,差異無統計學意義(P>0.05)。具有可比性。
納入標準:1)符合部分性癲癇診斷標準[4]及奧卡西平治療指征[5];2)取得知情同意。排除標準:1)對奧卡西平及托吡酯過敏;2)既往有腦外傷病史。
1.2 治療方法
對照組患者給予奧卡西平單藥治療,起始劑量8~10 mg/(kg?d),2次/d,口服,每次增加劑量不超過10 mg/(kg?d),最大維持劑量30 mg/(kg?d)。觀察組患者給予大劑量托吡酯聯合奧卡西平治療,托吡酯起始劑量10 mg/(kg?d),應用2 d后加至15 mg/(kg?d),奧卡西平用法用量與對照組相同。兩組均連續治療6個月。
1.3 療效判定標準
癲癇發作完全消失為控制,癲癇發作頻率較治療前減少75%以上為顯效,癲癇發作頻率較治療前減少50%~75%為有效,癲癇發作頻率較治療前減少不足50%為無效。治療有效率(%)=(控制例數+顯效例數+有效例數)/總例數×100%。
1.4 腦電圖結果判定標準
癲癇樣放電完全消失為正常,癲癇樣放電減少50%以上為明顯好轉,癲癇樣放電減少不足50%為好轉,癲癇樣放電無變化或增加為無效。治療有效率(%)=(正常例數+明顯好轉例數+好轉例數)/總例數×100%。
1.5 認知功能評價方法
治療前及治療6個月后,采用蒙特利爾認知評估量表(MoCA)從執行能力、注意與集中力、記憶力、命名、語言、定向力、抽象思維7個維度評價認知功能。
1.6 血清指標檢測方法
治療前及治療6個月后,采集患者空腹肘靜脈血5 ml,采用酶聯免疫吸附試驗法測定腫瘤壞死因子-α(TNF-α)、高遷移率族蛋白B-1(HMGB-1)、干擾素-γ(IFN-γ)、白細胞介素-1β(IL-1β)、腦源性神經營養因子(BDNF)、胰島素樣生長因子-I(IGF-I)、膠質纖維酸性蛋白(GFAP)水平,試劑盒購自上海西唐公司,按試劑盒說明書進行操作。
1.7 統計學分析
采用SPSS 21.0統計軟件進行數據分析,計數資料以百分率表示,組間比較采用χ2檢驗,計量資料以±s表示,組間比較采用t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 臨床療效和腦電圖癲癇樣放電治療有效率比較
觀察組治療有效率、腦電圖癲癇樣放電治療有效率均明顯高于對照組,差異有統計學意義(P<0.05)。見表1~2。

表1 兩組患者臨床療效比較
2.2 認知功能比較
與治療前比較,兩組治療后MoCA評分均明顯升高(P<0.05);與對照組比較,觀察組治療后MoCA評分明顯升高(P<0.05)。見表3。

表2 兩組患者腦電圖癲癇樣放電治療有效率比較
表3 兩組患者MoCA評分比較(分,±s)

表3 兩組患者MoCA評分比較(分,±s)
組別 例數 治療前 治療后 t值 P值對照組 52 21.22±3.61 24.08±4.11 3.770 0.000觀察組 52 21.38±3.52 26.69±3.94 7.247 0.000 t值 0.229 3.306 P值 0.820 0.001
2.3 血清炎癥介質比較
與治療前比較,兩組治療后血清TNF-α、HMGB-1、IFN-γ、IL-1β水平均明顯降低(P<0.05);與對照組比較,觀察組治療后血清TNF-α、HMGB-1、IFN-γ、IL-1β水平均明顯降低(P<0.05)。見表4。
表4 兩組患者血清炎癥介質比較(±s)

表4 兩組患者血清炎癥介質比較(±s)
注:與本組治療前比較,aP<0.05;與對照組治療后比較,bP<0.05
組別 例數 TNF-α(ng/L) HMGB-1(μg/L) IFN-γ(ng/L) IL-1β(ng/L)對照組 52治療前 83.31±10.98 9.52±1.41 28.42±4.38 65.22±9.85治療后 63.48±9.39a 7.44±1.18a 19.39±2.52a 49.72±8.48a觀察組 52治療前 82.61±11.38 9.39±1.26 27.69±4.52 64.79±9.24治療后 44.52±7.62ab 5.82±0.85ab 13.55±1.94ab 38.63±6.49ab
2.4 血清神經細胞因子比較
與治療前比較,兩組治療后血清BDNF及IGF-I水平均明顯升高(P<0.05),GFAP水平明顯降低(P<0.05);與對照組比較,觀察組治療后血清BDNF及IGF-I水平均明顯升高(P<0.05),GFAP水平明顯降低(P<0.05)。見表5。
表5 兩組患者血清神經細胞因子比較(±s)
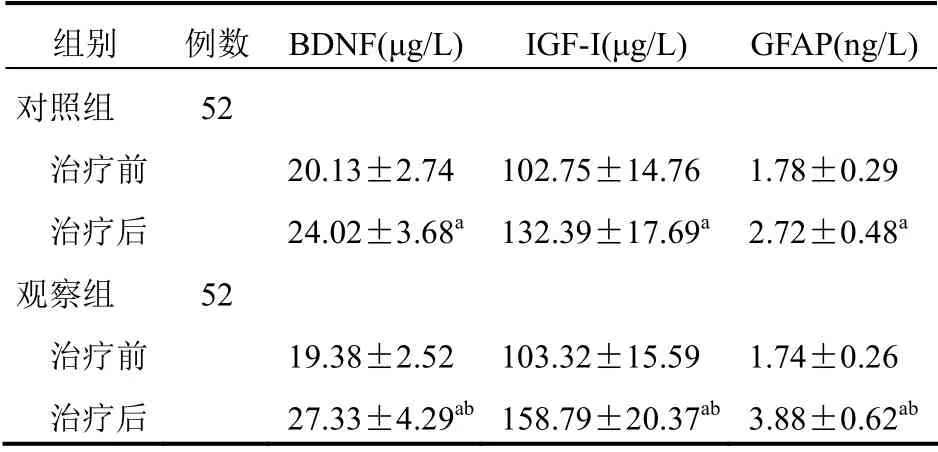
表5 兩組患者血清神經細胞因子比較(±s)
注:與本組治療前比較,aP<0.05;與對照組治療后比較,bP<0.05
組別 例數 BDNF(μg/L) IGF-I(μg/L) GFAP(ng/L)對照組 52治療前 20.13±2.74 102.75±14.76 1.78±0.29治療后 24.02±3.68a 132.39±17.69a 2.72±0.48a觀察組 52治療前 19.38±2.52 103.32±15.59 1.74±0.26治療后 27.33±4.29ab 158.79±20.37ab 3.88±0.62ab
3 討論
癲癇是由大腦神經元異常放電引起的慢性疾病,既會影響患者生命質量,還會造成認知功能損傷,需積極進行治療[6-7]。奧卡西平是卡馬西平的10-酮基衍生物,為部分性癲癇的一線治療藥物,雖然能降低癲癇發作頻率,但整體療效并不理想。托吡酯是近年來新發展起來的抗癲癇藥物,一方面能夠增加神經元細胞膜γ-氨基丁酸A型受體介導的氯離子內流,另一方面能夠減少鈉離子電壓門挖通道介導的鈉離子內流,通過兩方面因素共同降低神經元興奮性,抑制神經元異常放電[8-9]。為了明確托吡酯聯合奧卡西平用于部分性癲癇治療的價值,本研究首先從癲癇發作及腦電圖癲癇樣放電兩個角度分析了療效,觀察組治療有效率、腦電圖癲癇樣放電治療有效率均明顯高于對照組。結果表明托吡酯聯合奧卡西平治療部分性癲癇的療效優于奧卡西平單藥治療。
在癲癇反復發作的過程中,神經遞質及神經細胞因子的異常分泌、神經元的凋亡損傷等可引起神經功能損害,認知功能減退,通過控制癲癇的發作能夠改善認識功能[10]。本研究通過MoCA對部分性癲癇患者治療前后的認知功能進行了評價,兩組治療后MoCA評分均明顯升高,表明抗癲癇藥物在減少癲癇發作的同時也能改善患者的認知功能,無論是托吡酯聯合奧卡西平治療,還是奧卡西平單藥治療均能夠提高部分性癲癇患者的MoCA評分。進一步比較兩組治療后認知功能的差異可知:觀察組治療后MoCA評分明顯高于對照組。表明托吡酯聯合奧卡西平對部分性癲癇患者認知功能的改善效果優于奧卡西平單藥治療,這一結果也與托吡酯聯合奧卡西平整體療效更為優越的結果一致,提示聯合治療方案能夠在減少癲癇發作及癲癇樣放電的基礎上改善患者的認知功能。
中樞神經系統內炎癥反應的過度激活與神經元異常放電以及神經元損傷均存在密切關系,已有動物實驗研究發現,癲癇動物模型的大腦皮層中存在多種炎癥細胞浸潤,TNF-α、HMGB-1、IFN-γ、IL-1β等多種炎癥因子分泌增多[11-12]。TNF-α、HMGB-1由活化的單核巨噬細胞分泌,前者在炎癥早期大量釋放,后者在炎癥后期大量釋放,兩者共同介導炎癥的級聯放大[13-14];IFN-γ、IL-1β是具有多種生物學活性的促炎因子,既能促進炎癥細胞向神經元的趨化、浸潤,又能直接引起神經元的損傷[15-16]。本研究通過分析上述炎癥因子變化可知:兩組治療后血清TNF-α、HMGB-1、IFN-γ、IL-1β水平明顯降低且觀察組治療后血清TNF-α、HMGB-1、IFN-γ、IL-1β水平明顯低于對照組。表明抗癲癇藥物治療部分性癲癇能夠減少多種炎癥因子分泌且托吡酯聯合奧卡西平減少炎癥因子分泌的效果優于奧卡西平單藥治療。
神經營養狀態的減退在神經元損傷過程中發揮重要作用,BDNF和IGF-I是具有神經保護作用的細胞因子,通過促進神經元再生、軸突生成來改善神經營養狀態,減少神經損傷[17]。炎癥反應造成神經元損傷后能夠減少BDNF、IGF-I等神經細胞因子的分泌,使神經元損傷加重。GFAP是星形膠質細胞中的標志分子,其大量分泌能夠加重神經元損傷[18]。本研究通過分析上述神經細胞因子的變化可知:兩組治療后血清BDNF及IGF-I水平明顯升高,GFAP水平明顯降低且觀察組治療后血清BDNF及IGF-I水平明顯高于對照組,GFAP水平明顯低于對照組。表明抗癲癇藥物治療部分性癲癇能夠改善神經元的營養狀態且托吡酯聯合奧卡西平改善神經元營養狀態的效果優于奧卡西平單藥治療。
綜上所述,托吡酯聯合奧卡西平治療部分性癲癇的療效優于單用奧卡西平,能有效改善患者認知功能,調節炎癥及神經細胞因子的分泌。

