快速康復外科理念在脊柱微創手術圍手術期護理的應用
陶蘭芳,楊巧巧,周麗萍
(聯勤保障部隊第九四〇醫院脊柱外科,甘肅 蘭州 730030)
脊柱外科收治的患者,包括椎間盤病變、骨折及腫瘤等疾病,采用脊柱微創手術治療,可獲得較好的治療效果。與常規手術治療相比,脊柱微創手術通過較小的切口,獲得更加精準的治療效果,對患者機體的創傷小,術后并發癥相對較小,患者相對更容易恢復[1]。但手術仍然會對患者造成一定的創傷,且手術并不是一勞永逸,創傷還需要術后長時間的恢復。快速康復外科理念,倡導選擇具有循證依據的干預方式,應用在手術圍術期中,目的是減少患者應激反應,避免術后并發癥,提升患者康復效果,促進患者盡早出院[2]。本次研究,秉著提升脊柱微創手術治療患者康復效果的目的,將快速康復外科理念與常規護理干預相對比,應用在2018年5 月—2020 年4 月收治的80 例患者護理干預中,觀察應用成效。現報道如下。
1 資料與方法
1.1 一般資料
隨機抽取聯勤保障部隊第九四〇醫院收治的80 例實施脊柱微創手術治療患者實施研究,研究起止時間為2018年5月—2020年4月。病例以隨機抽簽法分組,各40例。對照組,男27例,女13例,年齡28~75 歲,平均(46.8±5.0)歲;患病時間是1~13 年,中間值是(7.23±0.45)年。觀察組,男25 例,女15例,年齡30~76 歲,平均(47.3±5.8)歲;患病時間是1~14 年,中間值是(8.05±1.23)年。納入標準:患者均經臨床綜合診斷確診疾病,且符合脊柱微創手術治療指征;排除標準:合并其他嚴重器官、系統疾病者;凝血功能障礙或血液系統疾病、傳染病患者;意識不清或者溝通異常、精神病患者。分組資料,無統計學差異(P>0.05),接下來的研究值得進行對比分析。
1.2 方法
2 組病患需要在圍術期接受鎮痛、止血等治療,同時醫護人員必須要結合病患的具體病情對其實施對癥治療及處理。
1.2.1 對照組
對照組采取圍術期常規護理,措施包括術前向患者及家屬宣教,引導其完善相關檢查;詳細介紹手術流程、注意事項及風險,引導患者家屬簽訂手術同意書;指導患者術前12 h 嚴格禁水禁食,術中做好密切配合工作,手術后,關注患者生命體征,并指導其盡量在術后24 h下床活動,做好排氣、排便指導。
1.2.2 觀察組
觀察組以快速康復外科理念為指導實施護理干預。(1)術前心理護理。根據長期的臨床觀察能夠發現,大部分患者被通知需要實施手術治療的時候,一般會對手術產生莫名的恐懼感或者緊張感,導致抑郁、悲觀、焦躁等心理出現,此時醫護人員必須要積極地與病患進行溝通與互動,并結合其具有的負面心理對其實施針對性地疏導與干預,由此能夠盡可能地避免患者出現不良心態,確保患者能夠保持一個積極向上的心理,能夠平和、自然地面對疾病,同時也能夠積極地配合治療及臨床護理與干預。(2)術前康復訓練。指導患者正確的翻身及移動方法;指導患者術后腹肌、腰背肌訓練方法;指導患者腰圍的正確佩戴方法,并在佩戴腰圍時的側身起坐方法。(3)術前疼痛護理。充分了解患者對疼痛的耐受度,指導患者采取轉移注意力、深呼吸等方式緩解疼痛。入院當天,可提前服用非甾體類鎮痛藥。術前6 h,給予患者依托考昔片實施超前鎮痛。不實施常規術前禁食禁水,術前3 h 指導患者口服5%的葡萄糖100~200 mL;另外在術前則需要指導患者攝入足量的碳水化合物,有利于促進患者體內的胰島素等降解與釋放,這對于增強胰島素的敏感性等具有一定的積極意義。(4)術中護理。提前準備好手術器械,順序擺放,并檢查儀器和急救藥品。將手術中需要輸注的液體和沖洗液加溫,進行恒溫37℃保存。將手術室溫濕度調節好,并為患者遮蓋裸露肢體,使用保溫毯保溫,保證患者中心體溫維持在36℃以上。手術過程中,盡量避免大量沖洗液沖洗術腔及減少液體輸注,保證血容量正常;在此期間,對于麻醉藥物的選擇,一定要嚴格遵循見效快、作用時間短等原則,由此能夠確保病患在麻醉之后能夠盡快恢復身體,保障其意識清醒,確保能夠盡早地參與體育鍛煉與活動訓練。另外,在術中需要盡可能地避免補液擴容,其目的是為了降低心臟負荷、增強肺功能,而且還能夠大大地降低術后腸麻痹等風險概率。(5)術后鎮痛護理。鎮痛自患者術后1 h開始,以靜脈注射為主,在術后1 h,6 h及8 h分別用藥,盡量避免鎮痛泵鎮痛,以保證患者術后康復訓練自由;術后液體輸注量控制在1 000 mL左右,當天輸完拔出留置針,第2 d 無特殊情況不再輸注液體。患者術后2 h 盡量避免飲水,或用棉簽蘸水給予少量濕潤口腔。(6)術后飲食護理。在早期進食的過程中,必須要嚴格遵循少食多餐等原則,確保其注意攝入充足的維生素C、E、B 等果蔬及礦物質,預防一些辛辣刺激性等食物的出現。通常來說,術后第一天可以適量地補充水分;第二天可以適量地選擇流質食物,第三天考慮選擇半流質或者流質等食物,確保胃腸蠕動恢復,避免出現腸內菌群失調、紊亂等問題,由此能夠盡可能地降低術后感染風險,由此來看,術后6 h 可指導患者進行早期進食,直到過渡到正常飲食。(7)術后康復護理指導。快速康復外科理念建議患者術中盡量避免留置導尿管,在手術后當天,患者生命體征恢復穩定后,可進行翻身、移動,進行被動肢體訓練;其活動量及活動時間等需要結合患者的身體耐受力等進行綜合考慮與調整,其根本目的是為了促進下肢的血液循環,避免下肢靜脈淤栓等問題的發生;并且也能夠促進胃腸道、膀胱等功能的有序恢復,盡可能地降低腹脹與尿潴留等概率,促使肺活量大大提升,并進一步降低肺部并發癥率,促進全身血液的循環流通,保障傷口盡快愈合等;值得注意的是,術后6 h 需要指導患者佩戴腰圍,下床解小便。在護理人員的協助下,注意防護,避免低體位性血壓的發生。(8)出院指導。要求病患出院后必須要多休養,平時調整好心態,看待問題一定要積極、樂觀,并適量地參與運動與鍛煉,養成定期來院復診復查的好習慣。
1.3 觀察指標
(1)評估2組患者術后疼痛程度,以數字模擬評分法(VAS)評估,評估時間點為術后2 h、術后12 h及術后24 h[3]。
(2)評估2 組手術并發癥,包括神經損傷、血管損傷、血腫及感染。
(3)評估兩組患者預后,包括脊柱功能恢復情況及住院時間,前者以脊柱功能變化評分為評估標準,評分0~20分,分數與指標成正比,評估時間點為術前及術后3個月[4]。
1.4 統計學分析
2 結果
2.1 2組患者術后疼痛程度比較
觀察組及對照組患者術后VAS 評分無顯著差異(P>0.05),觀察組患者術后12 h 及術后24 h 的VAS評分均低于對照組(P<0.05)。見表1。
表1 2組患者術后疼痛程度比較(,分)

表1 2組患者術后疼痛程度比較(,分)
2.2 兩組術后并發癥比較
觀察組患者術后并發癥發生率5.0%低于對照組的20.0%(P<0.05)。見表2。

表2 2組術后并發癥比較[例(%)]
2.3 兩組患者預后對比
觀察組及對照組患者術前脊柱功能評分對比差異不顯著(P>0.05),觀察組患者術后脊柱功能評分高于對照組(P<0.05);觀察組患者住院時間較對照組短(P<0.05)。見表3。
表3 2組患者預后對比()
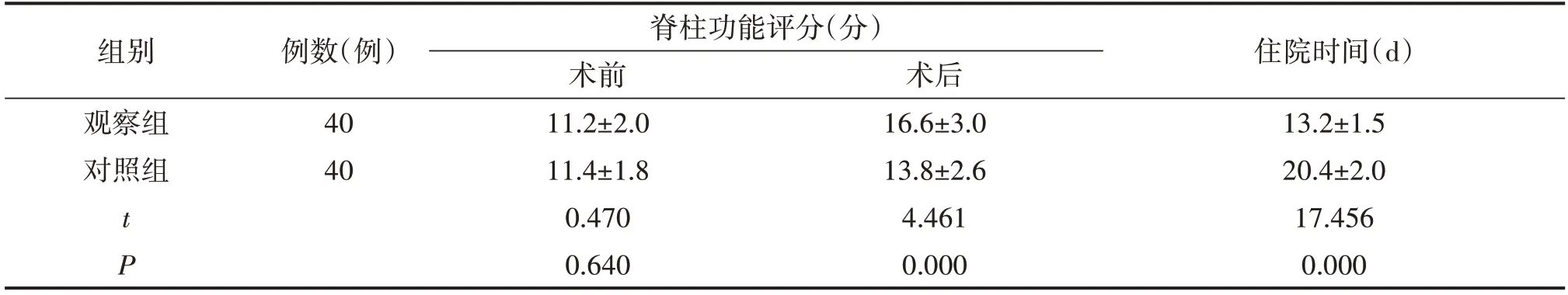
表3 2組患者預后對比()
3 討論
醫療技術的不斷發展,使得疾病治療有了長遠的進步,在臨床治療中,患者及臨床醫師關注的重點不僅僅集中在手術效果上,還開始向術后康復效果延伸[5]。而提升患者康復效果的意義,包括可提升醫療質量,還可為患者節省更多的時間和費用,并且有助于提升醫院運營質量,節約更多的醫療資源。在這樣的醫療需求影響下,快速康復外科理念在外科手術護理中得到了廣泛的應用[6]。
快速康復外科理念,是一種用于提升手術治療患者康復效果的干預措施,具體來說,它是對圍術期患者實施規范化治療與護理的基礎上,不斷加強術前、術中、術后等精細化管理,由此能夠逐步摒棄傳統的粗放化管理思維,確保通過圍術期消除引發患者應激反應、術后并發癥及疼痛的因素,以及影響患者康復效果因素的提前干預,可促使患者圍術期快速康復,以完善預后[7]。在脊柱微創手術治療患者中,將干預階段分為術前、術中及術后三個階段。術前實施的快速康復護理措施,主要是對患者進行正確的術后康復訓練,以便患者術后能夠盡快進入康復程序,提升康復的依從性和效果。而術前實施提前鎮痛的目的,在于提升患者對手術的耐受力,也可盡量避免術中應激反應的發生,保證手術效果。術前未常規禁食禁水,考慮的也是避免患者由于長時間饑餓及口渴引發的術中應激反應及抵抗力下降對其手術耐受力和康復效果的影響[8]。手術過程中的干預措施,包括為患者開展各種保溫干預,并避免大量輸注液體及沖洗腹腔,也是為了避免引發應激反應及由低體溫引發的體循環障礙導致的各種術后并發癥[9]。術后的快速康復理念的應用,是積極為患者鎮痛,避免術后疼痛影響患者康復訓練的依從性。盡早開展飲食指導的目的,是及時補充機體營養,避免長時間饑餓及口渴引發的患者不適感。為患者提供良好的術后康復訓練指導,有助于患者術后盡早排便、排氣,從而提升機體康復效果,保證脊柱功能更好恢復[10]。
從本次研究結果看,觀察組及對照組患者術后VAS評分無顯著差異(P>0.05),觀察組患者術后12 h及術后24 h 的VAS 評分均低于對照組(P<0.05)。這一研究數據,說明患者術后由于麻醉藥物的因素,2 h 內的疼痛感并不強,而隨著麻醉藥物藥效消退,其疼痛閾值開始增加。快速康復外科理念的指導,采用超前鎮痛方式,有助于有效緩解患者疼痛感,保證術后康復效果。觀察組患者術后并發癥發生率5.0%低于對照組的20.0%(P<0.05)。觀察組患者術后脊柱功能評分高于對照組(P<0.05);觀察組患者住院時間較對照組短(P<0.05)。從患者術后并發癥及康復效果來看,采取快速康復外科理念指導,確實有減少應激反應及降低并發癥,完善預后的效果。
綜上,快速康復外科理念的應用,有助于提升脊柱微創骨折患者的康復效果,應用價值高,能夠適應于臨床中各類疾病的護理與治療,對提高患者的護理舒適度、增強預后效果、實現康復管理等具有一定的積極意義,值得在臨床上廣泛實施與推行。

