TNF-α和IL-6對妊娠期高血壓疾病患者分娩結局的影響
王麗麗 劉 燕 高永玲
(威海市婦幼保健院產一科,山東 威海, 264200)
妊娠期高血壓(HDCP)是臨床中常見的婦產科疾病,對產婦與新生兒均造成嚴重的影響,臨床中孕婦常表現出高血壓、蛋白尿及水腫等情況,病情嚴重的還會發生抽搐、昏迷及器官衰竭的問題,危及患者的生命。HDCP的發病機制較為復雜,臨床研究顯示,其與血管內皮細胞受損存在密切的關系,與細胞信號傳導異常及免疫功能降低等因素也存在一定關系,且HDCP患者一般會存在一定的血管炎性反應,隨著病情的加重,炎性反應表現出不斷加重的情況。流行病學調查結果顯示,在生活壓力增大、生活規律紊亂的情況下,我國HDCP的發生率呈顯著升高的趨勢,截止2020年,總發生率已達到9.5%。臨床研究顯示,HDCP會導致患者出現血壓突然升高,并伴隨頭痛、惡心、嘔吐等情況的發生。目前,糾正HDCP的難度較大,因而臨床中強調早期發現、早期干預和控制。腫瘤壞死因子(TNF-α)與白細胞介素-6(IL-6)能夠清晰顯示HDCP患者的血管損傷情況,用作檢查HDCP的指標,能夠準確提示出HDCP的情況,進行臨床驗證后,取得了一定的效果,但還需要進一步豐富臨床研究的成果。基于此,本研究針對TNF-α與IL-6和HDCP的臨床關系作出集中分析,研究選擇威海市婦幼保健院健康孕婦和HDCP孕婦進行比較研究,具體報道如下。
1 資料與方法
1.1 一般資料
回顧性分析2018年1月~2019年2月威海市婦幼保健院收治的144例分娩的孕婦作為研究對象,將孕婦分為對照組和觀察組,各72例。對照組為健康孕婦,觀察組HDCP為孕婦。對照組孕婦年齡25~42歲,平均年齡(31.78±3.44)歲;孕周:29~36周,平均孕周(33.02±1.22)周;胎次:一胎48例,二胎20例,三胎及以上4例;體質量指數(22.62±2.79)kg/m;高血壓史12例;貧血9例。觀察組孕婦年齡26~44歲,平均年齡(31.66±3.09)歲;孕周28~35周,平均孕周(32.81±1.02)周;胎次:一胎48例,二胎19例,三胎及以上5例;體質量指數(22.58±2.86)kg/m;高血壓史11例,貧血10例。兩組孕婦一般資料比較,差異無統計學意義(>0.05),有可比性。孕婦對本研究內容知情同意,并簽署知情同意書。本研究經威海市婦幼保健院醫學倫理委員會審核批準。
1.2 納入與排除標準
納入標準:①依據《妊娠期高血壓疾病診治指南(2020)》中的診斷標準,確診為HDCP的孕婦;②于威海市婦幼保健院接受治療與護理,并在威海市婦幼保健院分娩者;③臨床資料完整、詳細者;④依從性較高者;⑤年齡>18歲;⑥不存在意識障礙及其他認知障礙,無精神異常者;⑦可積極配合治療者;⑧無其他器官器質性疾病,無惡性腫瘤者。
排除標準:①妊娠期間合并發生其他臟器類疾病,如甲狀腺疾病、內分泌疾病等,且出現臨床癥狀者;②合并免疫系統疾病者;③研究開始前6個月內使用過激素類藥物者;④胎兒有先天性疾病者;⑤年齡≤18歲;⑥存在母體或者胎兒感染者;⑦存在意識障礙及其他認知障礙,有精神異常,不能正確理解醫師意圖者;⑧存在習慣性流產者。
1.3 方法
孕婦入院后,分別進行體檢,標記好分組情況,如對照組和觀察組,分別記錄患者的姓名、年齡、孕周、體質量指數等基礎情況后,形成體檢表格。于清晨對患者進行空腹采血,采集肘靜脈血5 mL。對血液樣本進行離心處置,設置離心半徑為13.5 cm,離心速度3 500 r/min,離心10 min。離心結束后,取上清液置于試劑管內,恒溫箱內保存,設置恒溫溫度為-80 ℃。TNF-α與IL-6均采用酶免疫吸附法進行檢測,按照免疫試劑盒(生產企業:上海紀寧科研有限公司,規格:48T)的說明書進行檢測操作,對產生的結果進行記錄,做好分組,以便進行統計分析。
本研究的研究者從醫階段經過系統、完整、嚴謹的科研培訓,熟練掌握相關調查的方法和注意事項;整個研究小組成員均要求本科以上學歷,基礎知識扎實,業務水平高。可以應對患者治療時出現的問題。每天收集完數據后,對當日收集的數據及時進行檢查,如有漏項和明顯的邏輯錯誤,請研究對象填補和修改,再次核對無誤后收回,錄入數據。輸入資料時,需要2人同時進行。研究人員首先要查閱文獻,確立本研究的內容,初步制訂分組方案,進行預調查,確定好本研究的研究對象,對研究對象實施基線調查,包括患者的一般資料以及病歷資料,根據設計好的分組將本研究分為兩組,并對納入好的觀察指標進行歸納分析。
1.4 觀察指標
兩組孕婦TNF-α與IL-6水平,采用血清檢測的方法進行統計,觀察組孕婦入院后由護理人員開始進行統計,于分娩完成后,結束統計。對照組孕婦從開始體檢時進行統計,于分娩完成后,結束統計。取平均值為最終統計數值。
統計不良分娩結果情況,包括早產、剖宮產、產后出血、新生兒窒息及胎兒窘迫等,不良分娩總發生率=(早產+剖宮產+產后出血+新生兒窒息+胎兒窘迫)例數/總例數×100%。
1.5 統計學分析
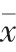
2 結果
2.1 兩組孕婦血清TNF-α與IL-6水平情況比較
觀察組血清TNF-α與IL-6水平顯著高于對照組,差異有統計學意義(<0.05)。見表1。
2.2 兩組孕婦不良分娩結局比較
觀察組孕婦早產、剖宮產、產后出血與新生兒窒息及胎兒窘迫的發生率均顯著高于對照組,差異有統計學意義(<0.05)。本研究不存在同一孕婦發生多項不良分娩結局的情況。見表2。
2.3 觀察組不良分娩結局與TNF-α與IL-6水平的關系比較
在出現早產的孕婦中,未發生不良分娩結局產婦的TNF-α、IL-6水平顯著低于發生不良分娩結局產婦,差異有統計學意義(<0.05)。在出現剖宮產、產后出血、新生兒窒息及胎兒窘迫的孕婦中,未發生不良分娩結局產婦的TNF-α、IL-6水平顯著低于發生不良分娩結局產婦,差異有統計學意義(<0.05)。見表3。
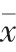
3 討論
妊娠期高血壓是很多產婦在妊娠階段常發生的一類并發癥,通常在產婦孕周24周左右時最易發生,且在初產婦群體中發病率較高。產婦通常會有全身抽搐、耳鳴或頭痛的臨床表現,若未經針對性臨床治療,很容易對產婦和胎兒的安全構成威脅。研究顯示HDCP患者的IL-6水平顯著高于健康產婦。而TNF-α是一種炎癥介質,具有多種生物效應,能發揮免疫調節作用。臨床研究顯示,當TNF-α的水平顯著升高時,可判斷患者發生高血壓或糖尿病等疾病。體內高水平的TNF-α能直接激活氧自由基、蛋白酶及膠原酶,從而與血管內皮細胞中的受體組織相結合,對血管內皮細胞造成損壞,并限制血管內皮細胞發揮功能,導致血栓素與內皮素增加與前列環素因子的釋放減少,從而導致動脈痙攣的情況。本研究結果顯示,觀察組血清TNF-α與IL-6的水平顯著高于對照組,差異具有統計學意義(<0.05)。這一結果突出了HDCP孕婦血清TNF-α與IL-6水平的特征,顯示HDCP孕婦兩者水平會出現明顯升高的情況。而這一研究結果與其他臨床研究結果HDCP孕婦的TNF-α與IL-6水平顯著高于健康孕婦水平的研究結果具有相似性,均充分顯示了HDCP產婦兩者水平會發生顯著升高的情況。
HDCP孕婦會同時出現細胞免疫增強與減弱的情況,其中Th1細胞會出現免疫增強,Th2細胞會出現免疫減弱,導致孕婦免疫耐受情況降低,進而出現不良分娩的情況。而TNF-α主要由機體內的Th1細胞因子分泌,而IL-6主要由Th2細胞因子分泌。本研究結果顯示,觀察組孕婦早產、剖宮產、產后出血、新生兒窒息及胎兒窘迫的發生率均顯著高于對照組,差異有統計學意義(<0.05)。這一結果顯示TNF-α與IL-6對分娩結局的影響,隨著兩者水平的升高,不良結局的發生率顯著升高,TNF-α、IL-6水平與HDCP患者的分娩結局間存有密切關系。而這一研究結果與其他臨床研究結果,兩者水平與不良分娩結果呈正相關的研究結果具有相似性,兩者水平升高時,不良分娩結局的發生率超過89.24%。最后,本研究也針對不良分娩結局與兩者水平的情況作出相應的分析,研究結果顯示,在出現早產的孕婦中,未發生不良分娩結局的產婦的TNF-α與IL-6水平顯著高于發生不良分娩結局產婦,差異有統計學意義(<0.05)。在發生剖宮產情況中,產后出血、新生兒窒息及胎兒窘迫孕婦中,未發生不良分娩結局的產婦TNF-α與IL-6水平顯著低于發生不良分娩結局產婦,差異有統計學意義(<0.05)。這一結果顯示不良分娩結局與TNF-α與IL-6水平間有密切的聯系,能夠通過分析兩者的水平預測不良分娩結局。
綜上所述,TNF-α與IL-6水平對HDCP進行檢驗,在對HDCP患者妊娠結局預測上具有一定的臨床價值,提高這兩類指標在孕婦中檢測具有重要意義。

