昆明地區中老年人群定量CT骨密度測定及骨質疏松癥患病率調查
楊槿 唐凱 高萌 范海華 王武 劉興利 楊凈松 王玲 呂梁*
1.昆明理工大學醫學院,云南 昆明 650500 2.云南省第一人民醫院放射科,云南 昆明650032 3.北京積水潭醫院放射科,北京100035
骨質疏松(osteoporosis,OP)是中老年人群常見的代謝性骨骼疾病,表現為骨量減低和骨組織微結構退化,從而導致骨骼脆性增強、骨折風險增加[1]。2020年利用低劑量CT機會性篩查中國OP患病率的全國多中心研究發現,我國50歲以上人群中女性患病率已達29.0 %,男性達13.5 %[2]。骨質疏松性骨折使患者致殘率和致死率增高,會造成巨大的經濟負擔[3-4]。
骨密度(bone mineral density,BMD)檢查臨床最常用的方法是雙能X線吸收檢測法(dual-energy X-ray absorptiometry,DXA),具有操作簡單、輻射低等特點。但DXA測量的是面積骨密度,未能將代謝活性更高的松質骨區分出來[5-6]。定量CT(quantitative computed tomograph,QCT)作為一種三維的檢查技術,能區分皮質骨和松質骨,測量真正的體積骨密度,更加精確地檢測BMD的水平及流失情況,對OP有更高檢出率[7-9]。
全國多個地區都已經對中老年人群OP患病率的流行病學進行了調查[10-11],但昆明地區采用QCT測量中老年人群BMD的數據較少。昆明作為一個高原地區,由于缺氧、日照時間長及紫外線強等自然因素,OP的患病率可能與平原地區有所不同[12-13]。因此,本研究對昆明地區中老年人群QCT的測量結果進行調查分析,旨在了解高原地區中老年人群BMD水平及OP情況,補充中國人群BMD統計分析大數據,為高原地區OP的防治提供一定的理論基礎。
1 材料和方法
1.1 研究對象基本情況
納入標準:2021年3月至2021年11月于云南省第一人民醫院自愿接受腰椎和髖部QCT掃描的50歲以上中老年人。排除標準:①體內含金屬植入物;②腫瘤及有放化療史;③既往髖部骨折;④有影響骨代謝相關疾病,如甲狀旁腺亢進等。本研究經云南省第一人民醫院倫理委員會審核通過,所有受檢者均簽署知情同意書。
1.2 方法
對符合要求的受檢者填寫基本調查問卷,包括:年齡、身高、體重、絕經情況、現病史、手術史、藥物史、飲酒史。
QCT掃描方法:采用德國SOMATOM Force 雙源CT機對受試者進行掃描,將Mind ways QCT體模[14]置于受試者的腰椎和髖部下方。掃描范圍:上至胸12椎體上緣,下至股骨干上段。掃描參數:電壓120 kV、層厚1.0 mm、sFOV460 mm、床高143 cm,掃描圖像進行標準算法重建。
QCT分析方法:采用BMD分析軟件(QCT Pro)對受試者的腰1~2椎體BMD進行測量[15]。將感興趣區(region of interest,ROI)標記在椎體中心位置(圖1),測量時避開骨皮質及椎體后中央靜脈走行區,若測量的椎體有骨質破壞、楔形壓縮等改變,可用胸12和(或)腰3椎體替代。對髖部的BMD的測量分析選股骨頸的最大層面放置ROI,旋轉將近段股骨按照二維投照標準放置[16],測得左髖各部位的BMD值(圖2)。

注:A:將ROI標記在椎體中心,避開骨皮質;B:椎體平行于水平線。女性,62歲,腰1~2椎體平均BMD為60.6 g/cm3,診斷為OP。圖1 QCT Pro對L1、L2椎體BMD測量示意圖Fig.1 BMD measurement of the L1 and L2 vertebral bodies with QCT Pro
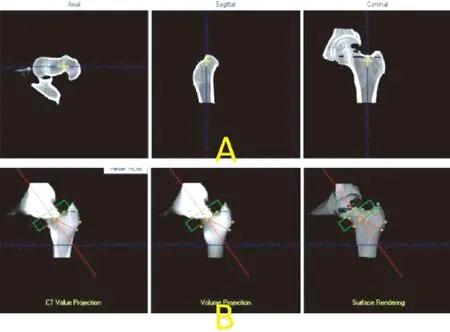
注:A:從左到右為髖部軸位、矢狀位及冠狀位。B:綠框為ROI。男性,62歲,髖部BMD的T值為-1.8,診斷為低骨量。圖2 QCT Pro對髖部BMD測量示意圖Fig.2 Measurement diagram of hip BMD with QCT Pro
1.3 診斷標準
腰椎:采用美國放射學院OP QCT的診斷標準[15]:腰椎BMD絕對值>120 mg/cm3為骨密度正常,BMD絕對值于80~120 mg/cm3范圍內為低骨量,BMD絕對值<80 mg/cm3為骨質疏松。
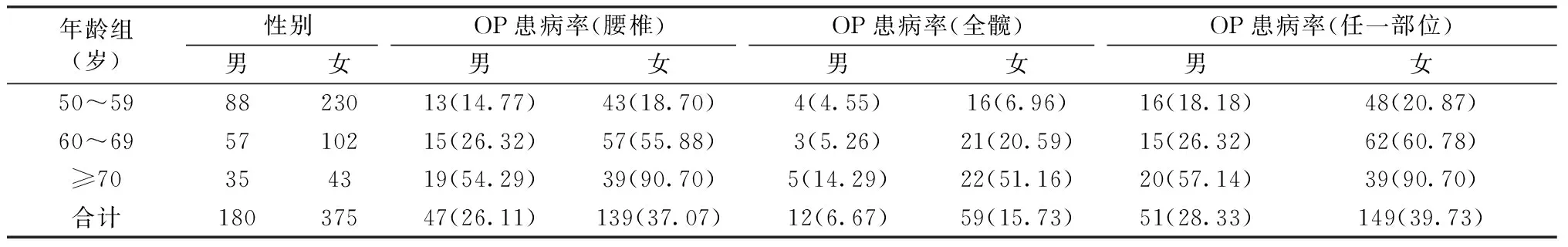
髖部:因QCT與DXA在測量髖部BMD方面有良好的一致性,故髖部QCT的診斷標準仍沿用世界衛生組織DXA的診斷標準[6]:T值≥-1.0s為正常,-1.0s 檢測指標:腰1~2椎體平均BMD、全髖面積骨密度(TH aBMD)、全髖體積骨密度(TH vBMD)、股骨頸面積骨密度(FN aBMD)、股骨頸體積骨密度(FN vBMD)、股骨大粗隆面積骨密度(TR aBMD)、股骨大粗隆體積骨密度(TR vBMD)、股骨粗隆間面積骨密度(IT aBMD)、股骨粗隆間體積骨密度(IT vBMD)。 本研究共納入受試者555人,其中男性180人,年齡(61.7±9.4)歲;女性375人,年齡(59.2±8.1)歲。以10歲為一個年齡層,按照不同性別,各分為3組(50~59歲,60~69歲,70歲及以上)。表1顯示了受試人群一般資料統計特征。 表1 研究人群一般資料特征 本研究基于腰椎BMD測量獲取的OP總體患病率為33.51 %(男性:26.11 %,女性:37.07 %,χ2=6.551,P<0.05);基于全髖BMD測量獲取的總體患病率為12.79 %(男性:6.67 %,女性:15.73 %,χ2=8.962,P<0.05);基于腰椎和全髖BMD測量獲取二者任一部位的總體患病率為36.04 %(男性:28.33 %,女性:39.73 %,χ2=6.857,P<0.05)。任一部位的OP檢出率與腰椎的檢出率差異無統計學意義(χ2=0.778,P>0.05),腰椎和任一部位OP的檢出率均明顯高于髖部的檢出率(χ2=68.319、χ2=82.712,P均<0.001)。50~59歲年齡組中,男性和女性OP患病率差異無統計學意義(P>0.05);其余各年齡組男性患病率均低于女性,差異有統計學意義(P<0.05)。男女腰椎檢查OP患病率均與年齡呈正相關(r分別為0.972和1)。詳見表2、圖3。 表2 男性和女性OP的患病率[n (%)]Table 2 Prevalence of OP in men and women [n (%)] 圖3 A為不同性別腰椎患病率;B為L1-2椎體平均BMDFig.3 Figure A shows the prevalence of lumbar vertebrae in different gender. Figure B shows the mean BMD of the L1-2 vertebral bodies in different gender 表3顯示了男性和女性受試者各年齡組腰1~2椎體平均BMD。男性平均BMD為(101.17±34.21)mg/cm3,女性為(96.06±36.53)mg/cm3,差異無統計學意義(P>0.05)。根據年齡分層后,50~59歲年齡組男性BMD與女性差異無統計學意義(P>0.05),60~69歲及70歲以上年齡組女性平均BMD均小于男性,差異有統計學意義(P<0.001)。 表3 男性和女性各年齡組L1-2 BMD值 男性髖部各部位BMD隨年齡變化差異無統計學意義(P>0.05);女性髖部各部位BMD隨年齡增加明顯減低(P<0.05)。詳見表4。 50~59歲年齡組男女TH vBMD、FN vBMD、TR aBMD、IT vBMD差異有統計學意義(P<0.05),除女性TR aBMD低于男性外,其余均高于男性;60~69年齡組男性TH aBMD、FN aBMD、TR aBMD、TH vBMD、IT aBMD均大于女性,差異有統計學意義(P<0.05);70歲以上年齡組,男性髖部各部位BMD均大于女性,差異有統計學意義(P<0.05)。 OP的發生與年齡相關,早期無明顯臨床表現,隨著病情加重,會出現疼痛、脊柱變形甚至骨折等癥狀,嚴重影響老年人的生活質量。通過測量BMD了解受檢者骨質情況,可以減少OP帶來的嚴重臨床后果。 本研究對昆明地區中老年人群BMD及OP患病率進行調查,發現50歲以上男性和女性腰椎檢查OP的患病率分別是26.11 %和37.07 %,比2020年公布的以低劑量CT篩查我國OP患病率(男性13.5 %,女性29.0 %)要高[2];與秦皇島和重慶地區中老年人群OP患病率比較,昆明地區50~59歲年齡組患病率較高[17-18],這可能與昆明地處高原相關。有研究表明高原的缺氧環境會加快骨質疏松的發展,且長期生活在高原的居民其BMD水平顯著降低、髖部骨折發生率更高[19-20]。但是,高原地區日照時間長、紫外線強對BMD也有一定的影響,張偉強等[21-22]的研究證明,日照時間充足使BMD顯著提高。我們前期的研究[23]已經對低海拔地區(北京)和高海拔地區(昆明)進行了肌肉量的比較,證明了高原對肌肉質量有一定影響,且骨骼肌的丟失會導致BMD下降[24]。總之,高原的缺氧環境導致BMD降低,但充足的日照時間或可補償,具體的影響有待進一步研究。除此之外,60歲以上女性人群OP的問題應值得重視,其患病率約為同年齡組男性的2倍,70歲以上人群患病率高達90.7 %,這可能與絕經后女性雌激素水平顯著下降有關,雌激素不僅可以作用于成骨細胞刺激骨骼形成,也可以抑制破骨細胞的生成[25-26]。其次,本研究發現腰椎檢查對OP檢出率遠高于髖部,這與鄧德茂等[27]的研究結果相似。究其原因,主要是由于DXA受脊柱增生及鄰近組織影響較大[15],導致腰椎BMD被高估,OP患病率被低估;而QCT不受上述影響,故腰椎檢出率高于髖部。且QCT測量腰椎BMD可與低劑量的肺癌篩查相結合,相較于DXA而言,具有更強推廣性及臨床適用性。此外,腰椎對OP的檢出率與任一部位的檢出率差異無統計學意義。因此,本研究建議在利用QCT 對OP篩查和診斷上僅測量腰椎即可。 女性髖部各部位BMD與年齡呈明顯的負相關,而男性髖部各部位BMD與年齡無關,這與Wang等[14]的研究一致,表明女性髖部更加脆弱、且易于骨折。50~59歲年齡組男女髖部各部位BMD比較,發現女性vBMD均高于男性,60~69歲年齡組則是女性aBMD低于男性,70歲以上年齡組女性aBMD和vBMD均低于男性。可能是由于本研究50~59歲年齡組女性的平均年齡偏低,在53歲左右,正處于圍絕經期;而55歲后雌激素水平顯著下降進入絕經期,女性BMD會明顯低于男性[10]。女性進入老年期后骨量丟失嚴重,aBMD和vBMD均明顯減低,較男性的下降幅度大[30]。 本研究存在一定的局限性,受檢者各年齡段人數分布較不均勻,男性及>70歲的人數相對較少,對數據統計結果造成一定的偏差。 綜上,昆明地區50~59歲中老年人群OP患病率較平原地區更高且老年女性的骨量丟失更嚴重。同時,在利用QCT對OP篩查和診斷時建議僅測量腰椎BMD即可。1.4 統計學處理
2 結果
2.1 一般情況
2.2 受試者男女OP患病率比較
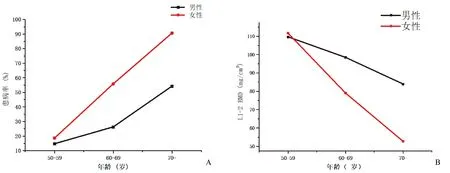
2.3 受試者男女腰椎BMD比較
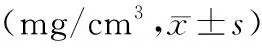
2.4 受試者男女股骨近段各部位BMD比較

3 討論

