腹腔鏡膽囊切除術中不同取膽途徑對老年急性膽囊炎患者術后療效和康復的影響
呂宗峻 (佳木斯市中心醫院普外二科,黑龍江 佳木斯 154002)
急性膽囊炎是一種主要由膽囊管梗阻和細菌感染引起的急性消化道疾病,具有起病急、進展迅速且手術治療預后較好的特點[1]。在臨床上,腹腔鏡膽囊切除術已廣泛用于治療老年急性膽囊炎,在減輕手術創傷上較開腹手術具有顯著優勢。然而在腹腔鏡膽囊切除術中選擇何種取膽途徑尚未形成統一定論。一直以來,臨床主要采用經臍孔取膽或經劍突下取膽作為腹腔鏡膽囊切除術的取膽途徑。在腹腔鏡膽囊切除術中,經臍孔取膽具有耗時短、操作簡便、切口愈合滿意的優點,但在取膽過程中污染切口的風險較大[2]。對于老年急性膽囊炎患者,若切口較被污染而發生感染,可嚴重影響患者術后療效和康復進程。近年來,越來越多的學者首選經劍突下取膽,認為該取膽途徑更有利于腹腔鏡膽囊切除術的順利開展,并能有效減少切口感染這一嚴重并發癥的發生。然而腹腔鏡膽囊切除術中不同取膽途徑對老年急性膽囊炎患者術后療效和康復的影響如何,相關研究鮮有報道。對此,本研究主要分析腹腔鏡膽囊切除術中不同取膽途徑對老年急性膽囊炎患者術后療效和康復的影響。
1 資料與方法
1.1一般資料:選取2018年8月~2021年12月于本院行腹腔鏡膽囊切除術的280例老年急性膽囊炎患者作為研究對象。納入標準:①年齡60~80歲;②符合急性膽囊炎的診斷標準,擬行腹腔鏡膽囊切除術治療;③術前彩超顯示膽囊輪廓清晰;④經醫院倫理委員會批準,患者及其家屬知悉研究內容,配合治療和隨訪。排除標準:①合并嚴重全身感染、創傷、營養不良者;②患有難以控制的高血壓、高血糖者;③膽囊明顯萎縮者;④既往行腹腔手術者。
根據術中取膽途徑進行分組,分為經劍突下取膽組和經臍孔取膽組各140例。經劍突下取膽組男63例,女77例;年齡61~78歲,平均(68.72±5.13)歲;類型:結石性膽囊炎125例、非結石性膽囊炎15例;術前美國麻醉師協會(ASA)評分1~3分,平均(1.86±0.47)分;經臍孔取膽組男65例,女75例;年齡62~79歲,平均(67.91±4.85)歲;類型:結石性膽囊炎123例、非結石性膽囊炎17例;術前美國麻醉師協會(ASA)評分1~3分,平均(1.88±0.42)分;兩組基線資料比較,差異均無統計學意義(P>0.05),具有可比性。
1.2手術方法:所有患者均接受腹腔鏡膽囊切除術治療,均由同一醫生完成手術操作,具體如下:采取氣管插管并全身麻醉成功后,分別于左側臍旁、劍突下和右側腑前線穿刺并置入trocar,建立氣腹,其中臍旁置入腹腔鏡,另外兩孔作為切除膽囊的操作孔,維持氣腹壓在12~14 mmHg,腹腔鏡鏡頭探查腹腔,觀察膽囊所處的解剖結構,判斷粘連情況,顯露膽囊區域,抓鉗提起膽囊壺腹部,分離鉗逐漸分離、游離膽囊后三角及前三角,探查出膽囊管及膽囊動脈并夾閉,持電鉤以順行或逆行剝離膽囊的方式,將膽囊游離肝床,借助膽囊套將剝離的膽囊分別經劍突下取膽或經臍孔取出膽囊,在確保膽囊床充分止血及沖洗后,使用可吸收級縫合切口及皮下,結束手術;術后給予常規對癥支持治療,預防并發癥發生,接受定期隨訪。
1.3觀察指標:記錄術中及術后各項指標(手術時間、術中出血量、術后引流時間、恢復排氣時間、住院時間),觀察切口感染、膽漏、切口脂肪液化、膽管損傷、惡心嘔吐等手術相關并發癥發生情況,在術后6 h、12 h及24 h對患者進行視覺模擬量表(VAS)評分和舒適度評分,其中VAS評分范圍0~10分,舒適度評分范圍0~3分[3]。
1.4統計學處理:采用SPSS23.0統計學軟件進行t檢驗與χ2檢驗。
2 結果
2.1兩組術中及術后各項指標比較:兩組手術時間、術中出血量比較,差異均無統計學意義(P>0.05);經劍突下取膽組術后引流時間、恢復排氣時間、住院時間均短于經臍孔取膽組,差異有統計學意義(P<0.05)。見表1。

表1 兩組術中及術后各項指標比較
2.2兩組手術相關并發癥發生率比較:經劍突下取膽組手術并發癥發生率低于經臍孔取膽組,差異有統計學意義(P<0.05)。見表2。

表2 兩組術后并發癥發生情況比較[n(%),n=140]
2.3兩組術后6 h、12 h、24 h的VAS評分、舒適度評分比較:經劍突下取膽組術后6 h、12 h及24 h的VAS評分、舒適度評分均低于經臍孔取膽組,差異均有統計學意義(P<0.05)。見表3。
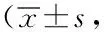
表3 兩組術后6 h、12 h、24 h的VAS評分、舒適度評分比較分,n=140)
3 討論
腹腔鏡膽囊切除術是治療老年急性膽囊炎的最有效療法之一,然而此類患者的手術耐受性往往較差,減輕手術創傷被公認為促進患者術后康復的關鍵所在[4]。一直以來,臨床學者對腹腔鏡膽囊切除術中取膽途徑的選擇,尚未形成統一定論。當前,腹腔鏡膽囊切除術中以經臍孔取膽為主,主要考慮臍部皮膚松弛度較佳,實現快速取出膽囊這一目的,并可適度擴大切口取出膽囊,不因此影響切口愈合[5]。然而,隨著經臍孔取膽可能引發切口感染、切口脂肪液化等嚴重并發癥,影響老年急性膽囊炎患者術后康復進度。現階段,臨床興起經劍突下取膽這一取膽途徑,在取膽過程中可以目視判斷是否存在膽漏,尤其在縫合切口時能最大限度避免損傷腸管[6]。然而有學者指出,經劍突下取膽需使用彎鉗擴張切口才能順利取出膽囊,可能因此耗時較多,增加出血量[7]。而本研究提示腹腔鏡膽囊切除術中經劍突下取膽治療老年急性膽囊炎具有可行性,對于促進術后康復具有積極作用。
不管采用何種取膽途徑進行腹腔鏡膽囊切除術,減少手術相關并發癥的發生始終是臨床關注的重點。王曉宇等[8]研究顯示,腹腔鏡膽囊切除術相關并發癥是影響老年急性膽囊炎患者術后療效及康復的獨立危險因素。既往文獻報道,老年急性膽囊炎患者行腹腔鏡膽囊切除術后并發癥發生率高達15%[9]。由此可見,選擇理想的腹腔鏡膽囊切除術中取膽途徑,有望降低老年急性膽囊炎患者的手術相關并發癥發生率。本研究提示經劍突下取膽在減少并發癥發生上具有優勢。出現上述結果的原因,考慮如下:肚臍徹底消毒的難度較大,經臍孔取膽需牽拉臍環外周脂肪層,易導致切口脂肪液化、壞死,甚至被污染而引起感染,而經劍突下取膽能有效避免上述弊端[10]。值得注意的是,老年急性膽囊炎患者在腹腔鏡膽囊切除術后發生惡心嘔吐,能在一定程度上增大切口局部張力,影響切口愈合效果,延長術后康復進度。而本研究中,經劍突下取膽組術后惡心嘔吐發生率低于經臍孔取膽組,差異無統計學意義,這可能與本研究樣本量較少有關,但仍提示經劍突下取膽有助于減少惡心嘔吐發生,這可能與該取膽途徑對胃腸道功能的影響較小有關。
老年急性膽囊炎患者在腹腔鏡膽囊切除術后往往需經歷較為嚴重的疼痛,導致舒適度較低。國內外研究顯示,腹腔鏡膽囊切除術后疼痛程度與手術切口損傷程度呈正相關[11]。劉雨睿等[12]研究認為,老年急性膽囊炎患者的腹腔鏡膽囊切除術切口疼痛是引起其主訴疼痛的直接原因,進而影響舒適度。然而腹腔鏡膽囊切除術中不同取膽途徑對老年急性膽囊炎患者術后疼痛程度和舒適度的影響如何,有待商榷。有學者指出,劍突下脂肪組織和肌肉層較厚,位置較深,經劍突下取膽引起的疼痛感覺可能強于經臍孔取膽[13]。然而經劍突下取膽的創傷較小,亦可能因此減輕老年急性膽囊炎患者術后疼痛程度,提高舒適度。此外,隨著經劍突下切口局部浸潤麻醉水平的提高,對于減少老年急性膽囊炎患者術后疼痛程度具有積極作用。本研究提示經劍突下取膽術后疼痛程度、舒適度均優于經臍孔取膽。出現上述結果的原因,一方面歸功于切口局部浸潤麻醉效果較好,另一方面與經劍突下取膽可提前刺破膽囊,吸除膽汁,縮小膽囊,進而最大限度減輕對切口的損傷有關[14]。
綜上所述,腹腔鏡膽囊切除術中經劍突下取膽和經臍孔取膽治療老年急性膽囊炎均具有可行性,前者更能減輕手術創傷、防止并發癥發生和促進術后康復,值得臨床予以重視應用。當然,本研究規模較小,樣本量不多,未能明確經劍突下取膽和經臍孔取膽的適應證,有待日后擴大研究規模,延長隨訪時間,深入分析不同取膽途徑對患者近期及遠期預后的影響,為合理選擇取膽途徑提供依據。

