關節鏡結合3D打印技術治療髕股關節炎的療效觀察
韓冠生,黃 建,邵 晨,李振偉,姚天辰,徐得貴,蔣泊濤
(蚌埠醫學院第二附屬醫院,蚌埠醫學院數字骨科重點實驗室,安徽 蚌埠 233080)
髕股關節炎(Patellofemoral osteoarthritis,PFOA)是以髕骨及股骨滑車軟骨的磨損、剝脫及軟骨下骨硬化、囊性變等病理變化為特點的骨性關節病。此病患者可因膝關節疼痛和無力而摔倒,進而造成繼發骨折,故此病是引起膝關節功能障礙的常見疾病[1-2]。目前,臨床上對于此病的診斷和治療缺乏統一的標準,在疾病的早期通常是進行以應用非甾體抗炎藥為主的保守治療,藥物不良反應頻發[3],其他還有膝關節功能鍛煉、針灸理療、關節腔注射類固醇及營養軟骨藥等,后期一般需要進行手術干預[4],但療效不一。我院在2018年10 月至2020 年3 月間采用關節鏡結合3D 打印技術治療髕股關節炎,近期效果較好,現報道如下。
1 資料與方法
1.1 一般資料
選擇2018 年10 月至2020 年3 月間在我院接受治療的髕股關節炎患者19 例,其中有男性6 例,女性13 例,年齡31 ~66 歲,平均年齡(46.4±7.6)歲,病程3 ~23 個月,平均病程(16.1±8.9)個月。其中患病部位為右膝者有11 例,為左膝者有6 例,為雙膝者有2 例。臨床癥狀主要為膝關節前方疼痛,上下樓及下蹲時明顯加重,膝關節有“打軟腿”現象,關節存在絞索、摩擦感或不穩,關節反復腫脹積液,伴有不同程度的股四頭肌萎縮。入院前大多有8 ~12周的保守治療史。術前采用患者的CT 數據3D 打印膝關節模型,觀察評估髕股關節3D 模型,按髕骨Wiberg 分型分為Ⅰ型0 例、Ⅱ型13 例、Ⅲ型6 例,測量髕骨外移程度,按軟骨損傷outerbridge 分級分為Ⅰ級3 例、Ⅱ級10 例、Ⅲ級4 例、Ⅳ級2 例,術前規劃手術方案,術中以關節鏡探查清理治療。
1.2 研究對象的納入及排除標準
納入標準:1)臨床表現以膝前疼痛為主,下蹲及上下樓梯時癥狀加重,有時有打軟腿、絞索及彈響等情況;2)髕股關節壓痛(+),髕骨研磨試驗(+),髕骨抗阻試驗(+);3)X 線檢查提示髕骨外移或外傾,髕股關節間隙狹窄,骨贅增生;4)MRI 檢查提示髕股關節軟骨損傷及軟骨下骨水腫等信號異常。排除標準:1)合并有痛風、類風濕關節炎等關節疾病;2)伴有嚴重的脛股關節軟骨損傷;3)有髕骨骨折病史;4)有膝關節置換史。
1.3 手術方法
麻醉成功后,常規行髕骨下前外側入路關節鏡下全關節探查(見圖1 ~2)。觀察完畢后,以髕骨下前內側入路清理增生的滑膜、內側滑膜皺襞及髕下脂肪組織,觀察髕股關節軟骨損傷程度,髕骨及滑車周圍骨贅增生情況,動態觀察髕骨的運動軌跡,髕骨外傾及外移情況,判斷髕股外側韌帶緊張情況;清理成形髕股關節損傷軟骨,對軟骨損傷outerbridge 分級Ⅳ級且面積小于4 cm2者行微骨折處理,打磨清理對髕股關節有影響的增生骨贅,等離子松解髕股關節外側支持帶,從髕骨上極開始,邊松解邊觀察髕骨外傾及外移改善情況。體外推擠髕骨,評估內外側髕股韌帶張力是否平衡,再次動態評估髕骨運動軌跡,并與手術前對比,直到滿意為止。3D 打印髕骨模型,對髕骨外側翼異常者以磨頭打磨成形,將髕骨成形為Wiberg Ⅰ~Ⅱ型,同時用等離子將髕骨一周消融去神經化。對半月板及脛股關節軟骨損傷同樣進行清理、成形和微骨折處理。術中對股骨滑車軟骨損傷評估及處理的方式與髕骨軟骨損傷相同。同時關節鏡探查膝關節內外側間室,對關節軟骨及半月板損傷給予切除成形等相應處理,伴有嚴重脛股關節炎病例不在本組討論。
例1 女性,51 歲,膝關節疼痛3 個月,髕下壓痛(+),髕骨研磨試驗(+),關節鏡明確髕骨外形、軟骨損傷及外移情況
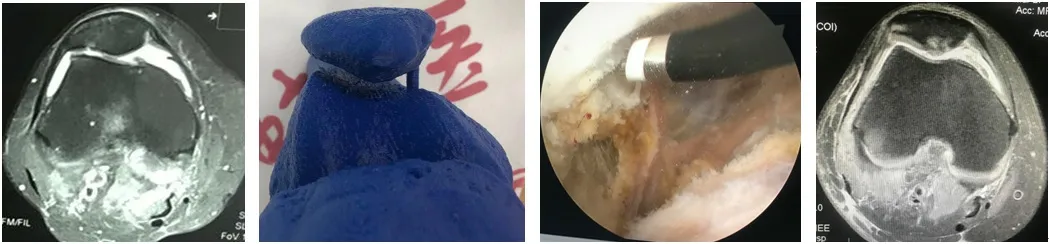
圖1-1 術前髕骨外移伴軟骨損傷 圖1-2 髕骨3D 模型軸位 圖1-3 髕骨及滑車軟骨成形,外側髕股韌帶松解 圖1-4 術后髕骨外形良好
例2 女性,36 歲,膝關節前側酸痛半年加重1個月,髕下壓痛(+),髕骨研磨試驗(+),髕骨抗阻試驗(+)
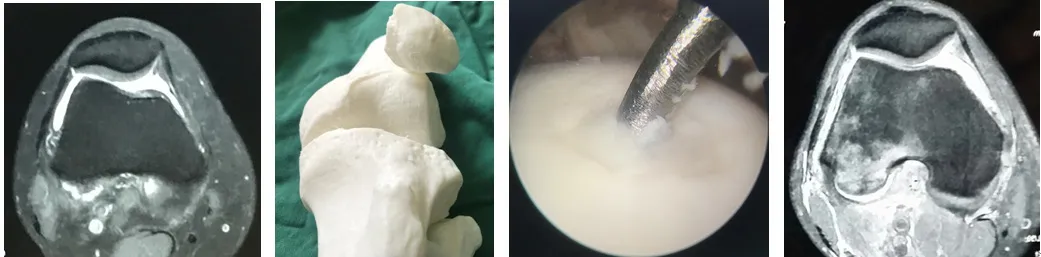
圖2-1 術前髕骨外移伴外傾 圖2-2 髕骨3D 模型 圖2-3 股骨滑車軟骨Ⅳ損傷,微骨折治療 圖2-4 術后髕骨外移糾正
手術結束后,充分沖洗關節腔,清除組織碎屑,充分止血,行髕骨外側緣加壓包扎,用彈力繃帶固定下肢。術后48 h 行下肢肌肉等長舒縮訓練,3 d 后行下地負重及膝關節伸屈訓練,逐漸增加膝關節活動度。行康復理療加強股四頭肌肌力訓練,避免術后大腿肌肉萎縮,盡量在4 ~6 周恢復正常活動度。術后即訓練患者內推髕骨,避免外側髕股韌帶再次粘連,影響術后髕骨運動軌跡。同時口服消炎鎮痛藥及仙靈骨葆等軟骨營養藥物進行治療,以促進髕股關節炎的康復。
1.4 評估方法
1)手術前后疼痛的評估采用視覺模擬評分法(visual analogue scale,VAS),從0 無痛到10 最痛,指導患者確定疼痛程度。2)膝關節功能的評估采用膝關節Lysholm 評分系統。以膝關節腫脹疼痛、絞索、穩定性、下蹲和爬樓困難等指標進行評估。3)髕股關節功能的評估采用Kujala 量表,重點針對髕股關節疼痛和運動情況進行評分,滿分100 分,分值越高表示髕股關節功能越好。4)手術前后3D 打印膝關節模型,觀察評估髕骨及滑車發育情況,測量髕骨外移距離,髕骨形態采用Wiberg 法分型[5]:(1)Ⅰ型:髕骨外側與內側關節面基本對稱;(2)Ⅱ型:內側關節面明顯比外側面狹窄,伴有關節面的凹陷;(3)Ⅲ型:內側關節面比外側面更加狹窄,伴有關節面向外凸出,甚至接近垂直。分型越高表示對髕股關節的不利影響越明顯[6-7]。5)軟骨損傷outerbridge 分級:(1)Ⅰ級:軟骨軟化或局部隆起;(2)Ⅱ級:軟骨纖維化,損傷厚度小于50% ;(3)Ⅲ級:軟骨龜裂,纖維化加重,損傷厚度大于50% ;(4)Ⅳ級:軟骨完全損傷,軟骨下骨暴露。
1.5 統計學分析
采用SPSS 20.0 軟件進行統計學處理,計量資料用均數± 標準差(±s)表示,采用t檢驗,計數資料用百分比(%)表示,采用χ2 檢驗。P<0.05為差異有統計學意義。
2 結果
術后所有患者的切口均一期愈合,無切口感染、滲出,無神經血管損傷等并發癥的發生,膝關節腫脹均在2 ~7 d 后消失,無關節積血、積液發生,術后2 ~3 d 下地活動,無深靜脈血栓發生。術后4 ~6 周,膝關節疼痛均有明顯緩解,上樓、下蹲痛及功能受限均有不同程度的減輕。所有患者均獲隨訪,隨訪時間8 ~33 個月,平均(20.6±5.3)個月,術前VAS 評分(5.79±1.63)分,術后6 周VAS 評分(3.12±1.05)分,差異有統計學意義(P<0.05);Lysholm 評分術前(60.23±9.37)分,增加至術后6 周隨訪時的(87.61±8.26)分,差異有統計學意義(P<0.05);Kujala 評分術前(64.36±6.12)分,術后(83.76±4.53)分,差異有統計學意義(P<0.05)。髕骨3D 模型測量提示,術前髕骨外移(4.51±1.67)mm,術后髕骨外移(1.12±0.45)mm,差異有統計學意義(P<0.05)。詳見表1。
表1 術前和術后評分及測量指標的比較(± s)
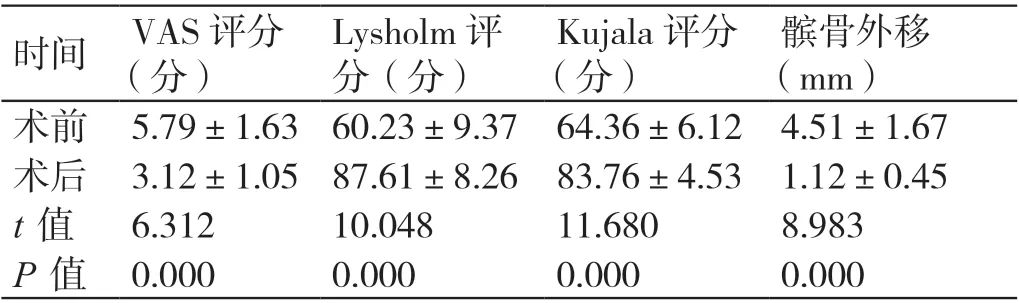
表1 術前和術后評分及測量指標的比較(± s)
Lysholm 評分(分)時間 VAS 評分(分)Kujala 評分(分)髕骨外移(mm)術前 5.79±1.63 60.23±9.37 64.36±6.12 4.51±1.67術后 3.12±1.05 87.61±8.26 83.76±4.53 1.12±0.45 t 值6.31210.04811.6808.983 P 值 0.0000.0000.0000.000
3 討論
髕股關節的活動會受到髕骨與股骨滑車的骨性結構以及周圍韌帶、肌肉等軟性組織的影響,正常情況下髕股關節面在膝關節伸屈活動時有良好的適應性,任何一個環節的結構與功能異常,均可引發髕骨運動軌跡紊亂,使髕股關節軟骨的受力點分布不均,出現應力過于集中于某一點或某一片的情況,從而可導致局部軟骨損傷及退變加速。如果沒有及時進行治療干預,最終可出現軟骨的剝脫,形成髕股關節炎,嚴重影響膝關節功能[8]。目前,髕股關節炎在中年以上人群特別是中老年女性群體中的發病率較高[9]。近年來,隨著人口老齡化程度的加重,其影響的人群數逐年擴大,給家庭及社會造成很大的負擔。目前該病的治療方法多樣,包括針灸、推拿、理療、藥物及不同方式的手術治療等[10]。
髕股關節炎的發病機理復雜,目前認為與髕股關節壓力增高及受力分布不均等因素相關,如髕骨及股骨滑車發育異常、下肢力線不良、髕骨過度外移及外傾、高位或低位髕骨及軟組織力量不平衡等[9]。髕股關節炎的發病因素與髕骨不穩和脫位有許多相似之處,維護髕股關節的運動穩定,對治療髕股關節炎有積極的促進作用。通過二維影像資料很難立體直觀地觀察評估髕股關節,通過3D 打印患者的膝關節實體模型,可以很好地觀察髕股關節的骨性結構,了解髕骨發育情況、髕股關節對合情況、髕骨是否處于高位或低位以及髕骨外移、外傾情況等。同時,通過3D模型,還可以測量髕股關節一些對臨床治療有幫助的骨性數據,實現個體化的診斷和治療。本研究發現,髕股關節炎患者的髕骨發育不良率較高,Wiberg 分型無Ⅰ型髕骨存在,Ⅲ型髕骨患者有6 例。這與相關文獻報道相一致[11-12]。
髕骨不穩的成人髕股關節炎患者均存在髕骨及滑車的發育異常,說明骨性結構的異常,會造成髕股關節局部壓力過大,術中發現股骨滑車及髕骨軟骨存在不同程度的損傷亦可證實其在髕股關節炎的發展中扮演重要的角色[13-14]。本研究中術前髕骨的外移平均為(4.51±1.67)mm,經過治療后,髕骨外移明顯減小,手術前后比較差異有統計學意義(P<0.05)。髕骨軌跡的恢復,可減少髕股關節的不良磨損,減輕術后髕股關節炎的癥狀[15],患者術后疼痛及評分指數均有明顯改善即說明治療有效。
關節鏡手術為微創手術技術的典型代表,具有開放手術不具備的優勢[16],臨床應用廣泛。髕股關節炎的關節鏡治療可以減少開放手術對髕股關節周圍軟組織的創傷,從而減少術后粘連、瘢痕形成等創傷反應,同時手術疼痛也會減輕,有利于患者術后康復。在關節鏡下可以進行全關節探查,同時處理半月板和內外側間室的軟骨損傷,不需要另外增加切口。結合3D打印模型,可以在術前評估及測量髕股關節的骨性結構,術前模擬手術操作,個性化制定手術方案,在關節鏡手術過程中更有針對性、更精確地去除增生骨贅,打磨髕骨外側翼骨性異常。有研究指出,明確髕骨外側支持結構的松解范圍、髕股關節軟性結構的平衡對髕股關節炎有較大影響[17]。同時,了解髕骨外形特征,可以更精確地在術中對髕骨周圍神經進行去神經化處理,且多項報道髕周去神經化處理對改善膝前痛有較好的效果[18-19]。不僅可切斷神經傳導,破壞疼痛的反射弧,膝關節活動也將獲得極大的解放。這有利于局部血液循環及改善關節炎病情[20-21]。本研究中比較手術前后的VAS 評分及Kujala 評分可見,這兩項評分均有明顯的改善,差異有統計學意義(P<0.05)。
關節鏡手術結合3D 打印技術在髕股關節炎的治療中,既可以實現微創化處理,同時結合術前3D 模型評估可達到治療的精準化,而且對每一個患者個體化的3D 模型評估和測量,也符合患者個性化治療的醫學發展趨勢。同時通過3D 模型,可立體直觀地與患者及家屬在術前做充分的溝通,形象易懂,使其可充分了解及支持治療計劃,避免醫患矛盾的發生,具有一定的臨床啟發和應用價值。但目前3D 打印主要是針對骨性結構,對內外側髕股韌帶及髕股關節的軟骨,目前還不具備打印條件,如果能實現骨性及軟性組織的同時打印,對評估和治療髕股關節炎精準有效性的提高將更加具有指導意義。

