周永健:肝癌高危人群有哪些?如何進行篩查?
本刊記者:陳詞


人物檔案
周永健:國家臨床重點專科廣州市第一人民醫院消化內科主任,醫學博士,主任醫師,教授,博士研究生導師,廣州市高層次衛生人才。
現兼任中華醫學會肝病分會委員、國家消化道早癌防治中心成員單位首席專家、中國醫師協會介入消化內鏡分會委員、廣東省醫學會肝病學分會主任委員、廣東省醫學會免疫性肝病學組組長、炎癥性腸病診療區域中心(IBDQCC)主任、廣東省醫師協會肝病分會及內鏡分會副主委、廣州市醫師協會內鏡分會主任委員等。
近5年來獲得國家自然科學基金面上項目2項、廣東省自然科學基金2項、廣州市科技計劃項目1項、廣州市高新技術項目1項,共獲科研經費資助600萬。近5年以第一作者或通訊作者發表的SCI文章30篇,影響因子達104。
記者問:據報道肝癌是我國死亡率第2的癌癥,請您介紹一下中國肝癌的情況?
周永健教授:中國是全球肝癌發病率最高的國家之一,據最新的統計數據顯示,原發性肝癌是目前我國第 4 位常見惡性腫瘤及第 2 位腫瘤致死病因,嚴重威脅我國人民的生命和健康。我國每年肝癌總發病和死亡例數占據全球50%以上。
記者問:在我國引起肝癌的“罪魁禍首”有哪些呢?
周永健教授:我國90%以上的原發性肝細胞癌(HCC)由慢性乙型肝炎病毒(HBV)感染導致,其他的原因包括代謝性脂肪性肝病(MAFLD)、酒精性肝病(ALD)、自身免疫性肝炎(AIH)、原發性膽汁性膽管炎(PBC)等,以及致癌物的長期暴露,如黃曲霉毒素和馬兜鈴酸等,肝癌家族史可顯著增加病毒感染人群的肝癌發病風險。
記者問:肝癌形成的過程是怎么樣的呢?
周永健教授:肝癌的發生發展是個多步曲,一般經過慢性肝炎-肝硬化-異型增生灶-低度不典型增生結節-高度不典型增生結節-早期肝癌-中晚期肝癌逐漸發展的過程,高度不典型增生結節 5年內進展為HCC 的風險高達60%-80%。
記者問:肝癌在早期容易發現嗎?有什么癥狀?
周永健教授:肝癌起病隱匿,早期癥狀很不明顯,發現時往往都是中晚期肝癌,病程短,預后差。對肝癌高危人群的篩查與監測,有助于肝癌的早期發現、早期診斷和早期治療,是提高肝癌療效的關鍵。
記者問:哪些是肝癌危險人群呢?有區分低危險和高危險嗎?
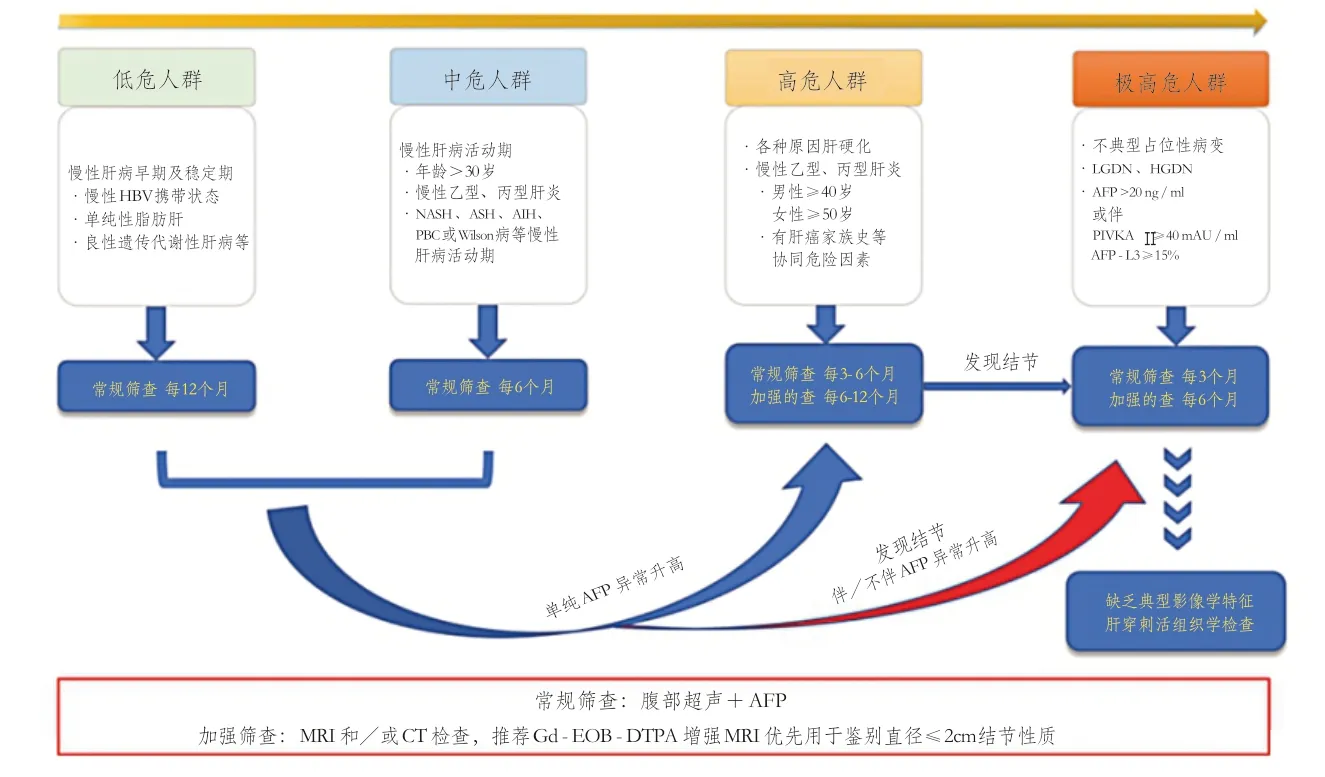
周永健教授:所有慢性肝病的患者,都是發生肝癌的危險人群。按風險程度不同,可以細分為四類:
(一)低危人群:慢性肝病早期和穩定期。包括:慢性HBV攜帶狀態、單純性脂肪肝、良性遺傳代謝性肝病等。
(二)中危人群:慢性肝病活動期、年齡>30歲、慢性乙型、丙型肝炎、脂肪性肝炎、自身免疫性肝病或 WILSON 病等慢性肝病活動期。
(三)高危人群:各種原因肝硬化、慢性乙型、丙型肝炎:男性≥40歲,女性≥50歲、有肝癌家族史等。
(四)極高危人群:不典型占位性病變、低度或者高度不典型增生結節、AFP≥20ng/ml。
記者問:肝病常用的影像檢查有哪些?
周永健教授:肝病常用的影像檢查有腹部超聲、CT、MRI各有特點,應該合理選擇檢查。腹部超聲具有便捷、實時、無創和無放射輻射等優勢,是臨床上最常用的肝臟影像學檢查方法;但檢查結果易受設備性能、患者胃腸道內氣體和操作者技術水平等因素影響。CT靈敏度高,對1cm以上的肝占位病變的檢出率可達90%;但是有放射性輻射,短期內不能反復多次檢查,而且使用的造影劑對肝腎有影響,重度黃疸、腎功能不全病人不能使用,造影劑還有過敏的問題。肝臟多參數 MRI 具有無輻射影響、組織分辨率高、可以多方位多序列多參數成像等優勢,成為肝癌臨床檢出、診斷、分期和療效評價的優選影像技術;但檢查時間較長需要患者的良好的配合,還要屏氣,否則會產生偽影,影響檢查結果,體內有金屬,比如裝有含金屬的心臟起搏器,體內其他金屬異物等患者均不能行此檢查。
記者問:慢性肝病病人應該怎樣進行肝癌篩查?
周永健教授:我們要結合患者不同的危險度進行檢查.腹部超聲聯合AFP為慢性肝病患者常規篩查方法,多模式肝臟MRI或CT為加強篩查方法。低危人群每年1次常規篩查,中危人群每6個月1次常規篩查;高危人群每3~6個月1次常規篩查,每6~12個月1次加強篩查;極高危人群每3個月常規篩查1次,每6個月加強篩查1次。如果腹部超聲發現肝內≤1cm結節,應每3個月復查1次。如果結節增長>1cm或伴AFP>20ng/ml,應啟動肝癌加強篩查流程,優選Gd-EOB-DTPA增強MRI。如影像學檢查難以確定結節性質,考慮診斷性肝穿刺或組織學檢查。

